解郁通絡法對卒中后抑郁患者神經遞質水平及神經功能恢復的影響
李景麗
天津市北辰中醫醫院 (天津 300400)
卒中屬于神經內科常見的危急重癥,好發于中老年群體,并發癥多且有很高的致殘、病死風險。卒中后抑郁是卒中患者常見的并發癥類型,嚴重影響患者的預后及康復,因此需采用科學的治療方式[1]。西醫用藥或個性化心理護理對卒中后抑郁有一定效果,但不良反應明顯。中醫認為,卒中后抑郁患者由于肝氣郁結、氣血郁滯、情志失常,致使痰阻腦絡,腦海失養,屬于中風與郁證合并,因此治療上注重疏肝行氣解郁及通絡調神的治療。解郁通絡法是治療中風后抑郁的經典方劑,有較好的療效,組方中的各成分均可作用于抑郁靶點并多途徑發揮抗抑郁效果,并可調節神經遞質,促進神經功能的恢復[2]。本研究探討卒中后抑郁患者采用中醫解郁通絡法治療對其神經遞質水平及神經功能恢復的影響,現報道如下。
1 資料與方法
1.1 一般資料
選擇2018年1月至2020年3月收治的80例卒中后抑郁患者作為研究對象。按照隨機數字表法將患者分成試驗組和對照組,各40例。試驗組男24例,女16例;年齡44~75歲,平均(60.12±1.46)歲;漢密爾頓抑郁量表(Hamilton′s depression,HAMD)評分8~22分,平均(17.12±1.46)分。對照組男25例,女15例;年齡43~75歲,平均(60.21±1.47)歲;HAMD評分8~23分,平均(17.09±1.44)分。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。納入標準:(1)符合西醫《卒中后抑郁臨床實踐的中國專家共識》[3]與中醫《中醫內科常見病診療指南·中醫病癥部分》[4]關于卒中后抑郁的相關診斷標準;(2)HAMD17項評分在8~23分,病情穩定;(3)患者簽署知情同意書。排除標準:(1)合并其他嚴重疾病需緊急治療;(2)存在癡呆、表達不清晰及智力障礙;(3)嚴重自殺傾向及家庭狀況所致精神障礙;(4)嚴重過敏體質。
1.2 方法
對照組采用常規治療方式,主要是精神醫師予以個性化心理支持及健康教育,同時給予患者口服鹽酸舍曲林片(輝瑞制藥有限公司,國藥準字H10980141,規格 50 mg×14片/盒)治療,25~50 mg/次,2次/d。
試驗組則在對照組的基礎上,給予解郁通絡法治療。解郁通絡湯組方組成如下:百合、茯苓各20 g,白術、白芍、石菖蒲、郁金、遠志、法半夏各15 g,柴胡12 g,枳實、膽南星、地龍、赤芍、川芎、桃仁、甘草片各10 g,紅花6 g。藥物由我院中藥房統一煎制,1劑藥物煎制300 ml藥液,分早晚兩次溫服,1次/d。
兩組均持續治療2個月。
1.3 觀察指標
(1)治療前后均抽取患者清晨空腹外周靜脈血液5 ml,采用酶聯免疫吸附法檢測以下神經遞質水平:5-羥色胺(5-hydroxytryptamine,5-HT)、腦源性神經營養因子(brain-derived neurotrophic factor,BDNF)、腦組織星形膠質源性蛋白(astrogenic protein in brain tissue,S100-β)及神經元特異性烯醇化酶(neuron-specific enolase,NSE)。(2)治療前后使用美國國立衛生研究院卒中量表(national institutes of health stroke scale,NIHSS)評價患者神經功能,分值0~42分,評分越高表明患者神經功能缺損情況越嚴重。(3)使用HAMD17項版本評價抑郁改善情況,采用交談與觀察的方式,檢查結束后,兩名評定者分別獨立評分,根據得分對應相應抑郁程度,其中≤7分為無抑郁癥,8~17分為輕度抑郁,18~24分為中度抑郁,>24分為重度抑郁。
1.4 統計學處理
2 結果
2.1 5-HT、BDNF、S100-β、NSE水平
治療前,兩組5-HT、BDNF、S100-β、NSE水平比較,差異無統計學意義(P>0.05);治療后,試驗組5-HT、BDNF水平高于對照組,S100-β、NSE水平低于對照組,差異均有統計學意義(P<0.05),見表1。
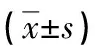
表1 兩組治療前后血清5-HT、BDNF、S100-β、NSE水平比較
2.2 NIHSS、HAMD-17評分
治療前,兩組NIHSS、HAMD-17評分比較,差異無統計學意義(P>0.05);治療后,試驗組NIHSS、HAMD-17評分顯著低于對照組,差異有統計學意義(P<0.05),見表2。
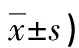
表2 兩組NIHSS、HAMD-17評分比較(分,
3 討論
卒中后抑郁的具體病機尚不明確,多認為神經生物因素及社會因素是其主要病因,該病給患者生理及心理造成了巨大影響,需給予合理的干預措施[5]。有研究認為,卒中后抑郁的發生同神經遞質水平的變化及神經功能損傷有關,主要是卒中后因為腦組織缺血缺氧使腦回路受損,引起單胺類神經遞質5-HT水平降低,使抑郁發生,而BDNF、S100-β、NSE均為神經功能因子,參與神經細胞的分化及活動[6]。BDNF屬于營養神經蛋白質,可促進神經再生及神經可塑,卒中后抑郁患者BDNF降低;S100-β、NSE在卒中后可經神經細胞內大量釋放并透過血腦屏障進入血液,可見改善神經遞質水平是治療卒中后抑郁的一個重要靶點,有利于神經功能的康復[6]。
卒中后抑郁常規治療主要是采用心理干預、健康教育及抗抑郁用藥等,干預效果滿意。近年來,中醫證實采用中藥湯劑輔助治療對疾病預后有良好效果。根據卒中后抑郁的特點,中醫將其歸屬于中風后郁證的范疇,認為情志內傷是重要病因,情志不舒,肝氣郁結,氣機不暢,腦神失養,神失所藏而致郁,痰瘀、中風為中風后郁證的共同病因,而解郁通絡湯具有疏肝解郁、化痰醒腦及散瘀通絡的作用,可達到對癥治療的目的[7]。本研究結果顯示,治療后,試驗組5-HT、BDNF水平高于對照組;S100-β、NSE水平低于對照組(P<0.05),表明采取解郁通絡湯對卒中后抑郁患者的神經遞質水平改善效果滿意。解郁通絡湯所選藥方中百合、茯苓寧心安神;白術健脾益氣;白芍養血調經;石菖蒲醒神益智;郁金行氣解郁;遠志安神益智;法半夏燥濕化痰;柴胡疏肝解郁功效;枳實破氣除痞;膽南星、地龍熄風定驚;赤芍、川芎、桃仁、紅花活血祛瘀;甘草片調和諸藥,組方中諸藥聯用共奏疏肝解郁、散瘀止痛的功效,對神經遞質水平的調節效果滿意[8]。此外,研究結果還顯示,治療后兩組NIHSS評分與HAMD-17評分均降低,且試驗組低于對照組,提示中藥治療方式對緩解抑郁及促進神經功能恢復效果滿意。
綜上所述,針對卒中后抑郁,臨床治療中采用解郁通絡湯治療方式可顯著改善患者神經遞質指標水平,促進患者抑郁情況的改善及神經功能的康復,值得在臨床中推廣應用。

