心臟術(shù)后病人中心靜脈導管穿刺點滲血風險預測模型的構(gòu)建
徐小婷 ,王亭亭 ,曹楓林 *
1.山東大學護理與康復學院,山東 250012;2.山東大學齊魯醫(yī)院
中心靜脈導管(central venous catheterization,CVC)在心血管外科手術(shù)中已被廣泛使用,是確保術(shù)后各種血管活性藥物治療及中心靜脈壓監(jiān)測的重要途徑[1-2],然而,它在給病人帶來便利的同時也會產(chǎn)生各種局部和系統(tǒng)并發(fā)癥。心臟術(shù)后病人高齡者居多,且常常合并應用抗血小板、抗凝等影響凝血功能的藥物[3],穿刺點滲血問題尤為突出,發(fā)生率高達51.5%[4]。已有研究表明,CVC滲血會影響中心靜脈壓的準確監(jiān)測,也易使致病菌直接入侵人體引起并發(fā)癥,增加病人病死率和住院費用[5-6]。因此,探究CVC滲血發(fā)生的影響因素尤為重要,但目前國內(nèi)相關(guān)研究較少,且納入的因素較為單一。有研究提出,良好的風險預測模型應涵蓋多個方面,以綜合進行識別[7]。本研究從生物學因素、置管相關(guān)因素、輸液相關(guān)因素及其他因素等14個因素綜合探討心臟術(shù)后病人CVC滲血的影響因素,旨在為該并發(fā)癥的預測和預防提供依據(jù)。
1 對象與方法
1.1 對象 選取2019年11月—2020年6月濟南市某三級甲等醫(yī)院心臟外科術(shù)后行置入CVC病人252例,其中男156例,女96例;年齡≥65歲111例,<65歲141例;穿刺點發(fā)生滲血126例。納入標準:①心臟術(shù)后行CVC病人;②置管時間≥24 h。排除標準:①外院帶入CVC;②認知功能障礙者;③既往有凝血功能障礙者。樣本估算根據(jù)公式n=[zα2p(1-p)]/δ2,n為所需樣本量,zα為正態(tài)分布中累計概率等于α/2時的值,取1.96,δ為允許誤差,取8%,p為靈敏度或特異度的估計值,取70%,最終納入病人252例。
1.2 資料收集方法 本研究所涉及的影響因素由研究者在病人由心臟外科重癥監(jiān)護室轉(zhuǎn)入普通病房后立即進行收集,并對納入研究的病人每日早晚各評估1次。如病人拔出CVC則停止評估;如未拔出CVC則繼續(xù)評估,直至其拔出為止。為保證收集數(shù)據(jù)的真實性,由2名責任護士共同收集并交叉核對,有異議者需要與CVC聯(lián)絡員進行商討。結(jié)合既往研究報道[8-10]及護士臨床護理經(jīng)驗制定影響因素評估表,包括病人生物學因素、置管相關(guān)因素、輸液相關(guān)因素及其他因素。1.2.1 病人生物學因素 包括性別、年齡、體質(zhì)指數(shù)[11]、凝血障礙(血小板計數(shù)<50×109/L、國際標準化比值>1.5和/或活化部分凝血活酶時間>45 s)[12]、既往史(高血壓、糖尿病)[13-14]。
1.2.2 置管相關(guān)因素 包括置管的長度、置管的時間[15]、穿刺部位(頸內(nèi)靜脈置管、鎖骨下靜脈置管、股靜脈置管)[16]、一次性置管成功[17]、導管移位(脫離置管的位置)[18]、CVC敷貼過敏。
1.2.3 輸液相關(guān)因素 包括輸注刺激性液體[4,8]等。1.2.4 其他因素 包括患側(cè)肢體或翻身活動引起輸液不暢、穿刺處有少量滲血[14]等頻繁活動因素。
1.2.5 診斷標準 臨床事件定義為穿刺點滲血,根據(jù)已有研究中心靜脈穿刺點滲血診斷標準[19-20]。0級:24 h內(nèi)敷料有少量滲血,屬正常現(xiàn)象;Ⅰ級:病人活動時肉眼觀察到穿刺點滲血,滲濕敷料;Ⅱ級:病人平臥時穿刺點滲血,滲濕敷料;Ⅲ級:病人穿刺點滲血不止。本研究符合Ⅰ級及以上診斷為滲血。
1.3 統(tǒng)計學方法 采用SPSS 25.0軟件進行數(shù)據(jù)分析,定量資料以均數(shù)±標準差(±s)表示,定性資料以例數(shù)、百分比表示,采用獨立樣本t檢驗和χ2檢驗比較術(shù)后發(fā)生與未發(fā)生CVC滲血病人的樣本特征差異。使用二元Logistic回歸分析建立風險預測模型,并采用受試者工作特征曲線(ROC)檢驗預測模型的擬合效果。以P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2.1 心臟術(shù)后病人CVC穿刺點滲血影響因素的單因素分析(見表1)
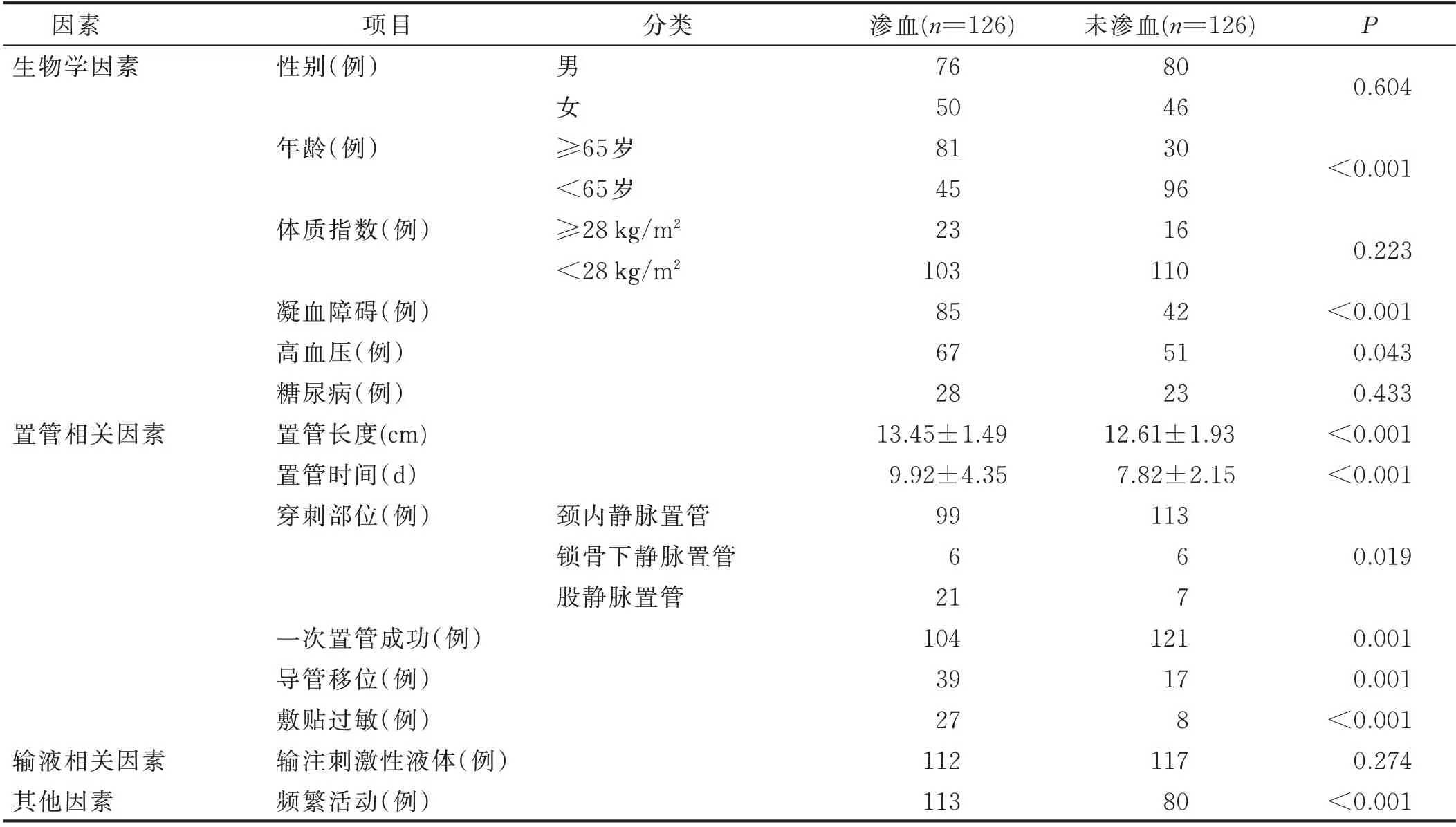
表1 心臟術(shù)后病人CVC穿刺點滲血影響因素的單因素分析
2.2 心臟術(shù)后病人CVC穿刺點滲血風險預測模型的構(gòu)建 將單因素分析中有統(tǒng)計學意義的危險因素(年齡、置管長度、置管時間、一次性置管成功、高血壓、穿刺部位、導管移位、頻繁活動、凝血障礙及CVC敷貼過敏)作為自變量,以病人術(shù)后CVC穿刺點是否發(fā)生滲血作為因變量,進行Logistic回歸分析,結(jié)果顯示年齡、置管長度、置管時間、凝血障礙、術(shù)后頻繁活動及敷貼過敏是其危險因素,自變量賦值情況見表2,結(jié)果見表3。最終得到公式:Y=-9.728+1.637×年齡(≥65歲)+0.342×置管長度+0.235×置管時間+1.471×凝血障礙+1.355×敷貼過敏+2.026×頻繁活動。
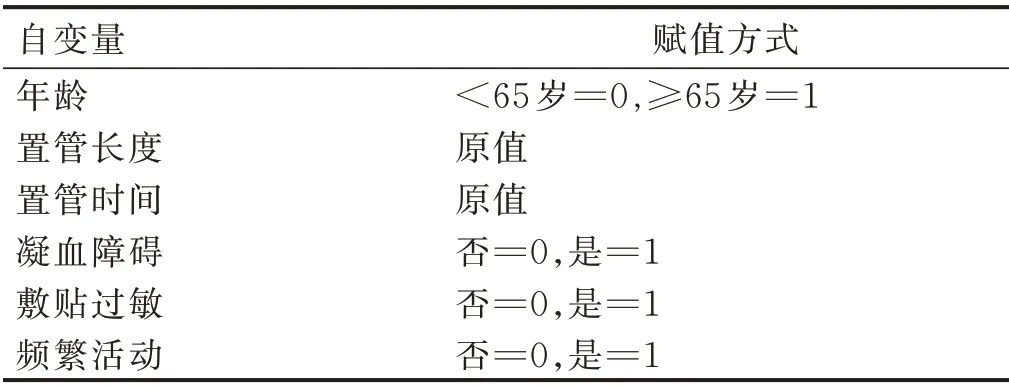
表2 自變量賦值情況

表3 心臟術(shù)后病人CVC穿刺點滲血影響因素的Logistic回歸分析結(jié)果
2.3 心臟術(shù)后病人CVC穿刺點滲血風險預測模型預測效果的評價 根據(jù)預測模型公式計算滲血得分,采用ROC曲線檢驗模型得分與病人發(fā)生術(shù)后CVC滲血的擬合效果,以Youden指數(shù)最大值確定預測模型的最佳臨界值,最終測得ROC曲線下面積為0.869,95%CI為(0.827,0.912)。約登指數(shù)最大值為0.548時,取P=0.588為最佳預測界值,預測敏感度為0.730,特異度為0.817,陽性預測值為80.0%,陰性預測值為75.2%,預測一致率為77.4%。見圖1、表4。
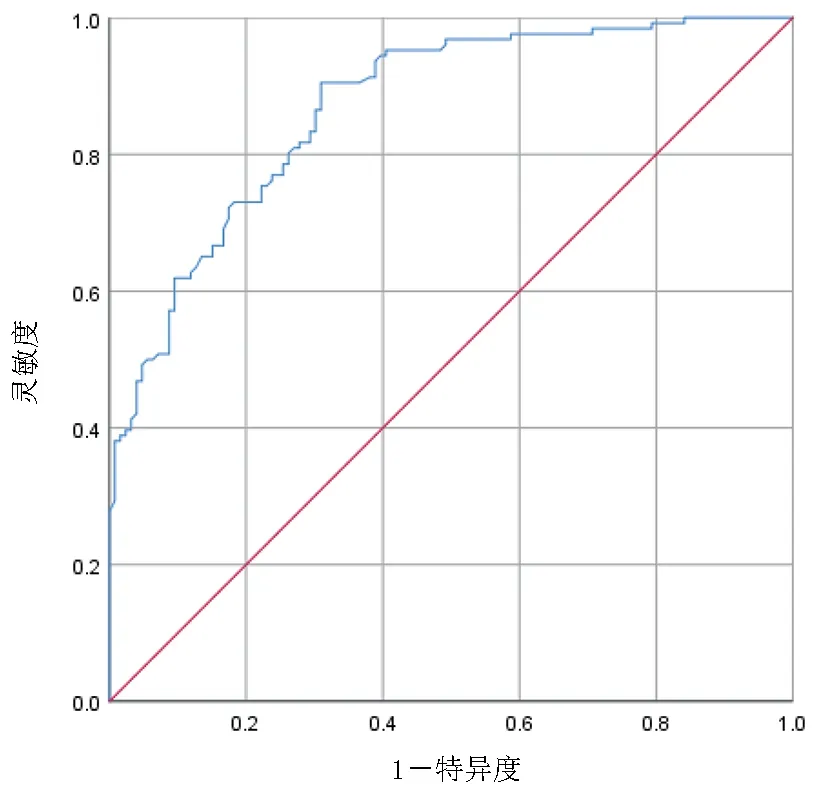
圖1 預測心臟術(shù)后病人CVC穿刺點發(fā)生滲血的ROC曲線
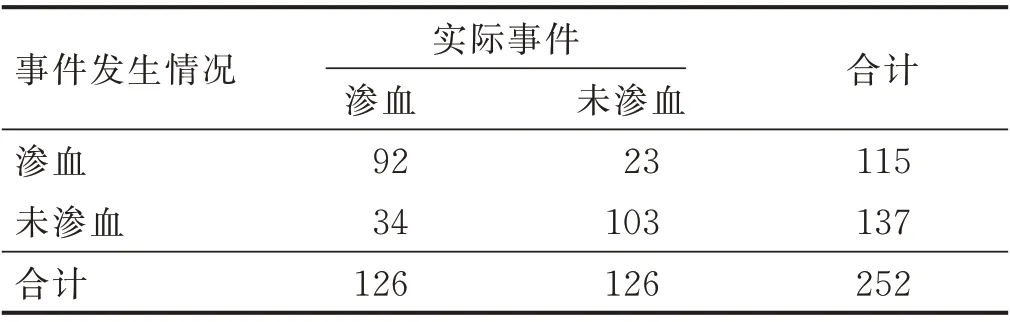
表4 心臟術(shù)后病人CVC穿刺點滲血預測模型分析 單位:例
3 討論
3.1 心臟術(shù)后病人CVC穿刺點滲血模型構(gòu)建的意義 心臟手術(shù)創(chuàng)傷較大、風險性較高,多數(shù)病人圍術(shù)期需要使用CVC。部分病人由于血管硬化、彈性較差、術(shù)后肢體過度活動等原因造成血管擠壓及凝血異常[21-22],幫助臨床工作者及時發(fā)現(xiàn)并識別病人潛在的滲血風險,將對提高護理質(zhì)量、保留深靜脈置管的時間、縮短病人的術(shù)后住院時間起到十分重要的作用[23]。
3.2 心臟術(shù)后病人CVC穿刺點滲血模型危險因素分析 本研究從病人生物學因素、置管相關(guān)因素、輸液相關(guān)因素和其他因素多維構(gòu)建心臟術(shù)后CVC滲血的風險預測模型,最終模型包括年齡≥65歲、置管長度、置管時間、術(shù)后頻繁活動、凝血障礙及敷貼過敏6個危險因素。研究發(fā)現(xiàn),65歲以上的病人穿刺點滲血率明顯增加[24]。血管老化是衰老的一種重要表現(xiàn),隨著年齡的增長,靜脈血管壁纖維肌層逐漸萎縮,彈力纖維束增生肥大,導致血管壁彈性降低,損傷后止血能力下降。此外,老年病人肝、腎等臟器功能衰退,影響抗血栓藥物的體內(nèi)代謝過程,易引起藥物蓄積,使其對于抗血栓藥物的敏感性高于年輕病人,出血事件風險顯著增加[4]。凝血障礙也是滲血風險因素,與Müller等[11-25]研究結(jié)果一致。一項隨機對照試驗發(fā)現(xiàn),置管長度越短、時間越長,導管移位可能性越大,導管與皮膚摩擦越多,發(fā)生滲血風險越大[15]。陳婷等[26]研究表明,病人CVC處敷貼經(jīng)常更換,易引起導管松動,從而引起病人穿刺處滲血。心臟術(shù)后病人普遍存在多汗現(xiàn)象,而敷貼透氣性差,周圍汗液無法排出,從而容易過敏,進一步導致病人CVC滲血風險增加[27]。而術(shù)后頻繁活動及翻身,會加大導管和穿刺處皮膚的摩擦,造成穿刺點直徑擴大、導管與針眼間的縫隙增加,從而導致滲血的發(fā)生率升高[14],反復穿刺會導致皮下組織損傷,增加滲血風險。因此,未來研究可基于提高置管人員的技能水平,促進置管器材發(fā)展,從而減少反復穿刺,降低心臟術(shù)后CVC滲血的發(fā)生率。
3.3 本研究的創(chuàng)新與局限性 本研究從病人生物學因素、置管相關(guān)因素、輸液相關(guān)因素和其他因素多維構(gòu)建心臟術(shù)后CVC滲血發(fā)生的影響因素;采用循證的方法確定相關(guān)危險因素,且本模型具有所需數(shù)據(jù)獲取簡便、評估快捷的特點,可以為臨床工作中防治術(shù)后出血提供參考;采用ROC曲線進行CVC滲血風險預測模型預測效果的評價,預測一致率較高。
4 小結(jié)
本研究通過對心臟術(shù)后病人的多維度資料進行分析,篩選出CVC穿刺點滲血相關(guān)的危險因素,初步構(gòu)建了滲血風險預測模型并進行驗證,結(jié)果顯示模型具有較好的預測性,可為臨床護士及醫(yī)生關(guān)于相關(guān)滲血的預防與控制提供一定的參考依據(jù)。本研究的局限性在于僅在1所醫(yī)院進行研究,未來研究中可進行多方面、大樣本的研究,以進一步證實并完善本研究的預測評分模型,以期為臨床實踐提供指導。

