基于快速康復外科理念的護理干預對結直腸癌根治術圍術期患者應激反應及胃腸功能的影響
侯春玉
天津市中西醫結合南開醫院,天津 300100
結直腸癌包含結腸癌和直腸癌,其發病原因主要與大腸腺瘤、生活方式、遺傳等因素有關。由于結直腸癌的特殊解剖位置,手術難度較大,腹腔鏡根治術是臨床治療結直腸癌的首選方法,具有創傷小、出血少、恢復快等優點[1]。丹麥Kehtet醫師最早提出基于快速康復外科理念(FTS),該理念倡導的是在患者圍手術期采取一系列相應的護理措施,最大限度減少患者的痛苦和并發癥的發生[2]。鑒于此,本研究探討基于FTS的護理干預對結直腸癌根治術圍術期患者應激反應及胃腸功能的影響,報告如下。
1 資料與方法
1.1 一般資料
選擇2018年10月―2019年10月在天津市中西醫結合南開醫院行結直腸癌根治術的結直腸癌患者98例,經醫院醫學倫理委員會批準,隨機分為觀察組(n=49)和對照組(n=49)。觀察組男23例,女26例;年齡28~68歲,平均年齡(47.79±5.64)歲;腫瘤部位:結腸癌21例,直腸癌28例。對照組中男24例,女25例;年齡30~68歲,平均年齡(48.31±5.48)歲;腫瘤部位:結腸癌23例,直腸癌26例。納入標準:均經纖維結腸鏡和病理活檢確診為結直腸癌者;術前評估可行根治術者;患者及其家屬自愿簽署同意書。排除標準:合并嚴重心、肝、腎或凝血功能障礙者;合并發生遠處轉移和腸梗阻者;合并腦出血或腦腫瘤者。兩組資料比較,差異無統計學意義(P>0.05),有可比性。
1.2 方法
所有患者均按《腹腔鏡結腸結直腸癌根治手術操作指南》[3]行腹腔鏡結直腸癌根治術。
1.2.1 對照組 采用常規護理干預。針對性地對患者休息、飲食和運動等方面進行護理干預,重點觀察和分析患者病情的變化,尤其是感染和并發癥的發生,并采取有效預防措施。
1.2.2 觀察組 采用基于FIS的護理干預。(1)術前:向患者詳細介紹和講解結直腸癌的基本知識,尤其是導管的放置、維護等方面;盡量在術前給予高熱量、高蛋白質、高維生素的食物攝入,術前6 h禁食,3 h禁水;對患者進行有效的心理護理,緩解其緊張和焦慮情緒;術前1 d,對患者手術區的毛發進行處理,進行常規清潔和消毒。(2)術中:要嚴格監測和認真觀察患者各項生理指標,科學合理的控制手術室溫、濕度,保持在規定范圍內,選擇布巾或被子覆蓋住患者裸露的皮膚,尊重患者隱私。麻醉效果起作用后,針對性放置導尿管。應密切觀察和測量患者皮膚溫度,特別是在冬季輸液過程中,可根據具體情況使用輸液加熱器、不規則放置引流管。(3)術后:術后要加強觀察和監測患者心肺功能變化,必要時進行相應的氧療,密切觀察相關生理指標,并對患者排氣情況嚴格觀察并記錄;術后應引導患者臥床休息,保持良好體位,最大限度促進腹腔和盆腔引流,有效緩解切口縫合部位張力;患者醒后6 h,引導和協助其選擇半坐臥位或側臥位,每2 h更換一次患者體位。若患者意識不清,應將其頭部向一側傾斜,最大限度避免誤吸問題;鼓勵和支持患者盡早進行床上活動,協助其自行翻身。如果超過3 d仍未拔除腹腔引流管,則需每天轉動一次,并更換傷口敷料;對于術中口服鎮痛藥或需要使用鎮痛泵的患者,術后應盡量攝入流質食物,若無惡心、腹脹,可實行半流質飲食,術后次日可正常飲食;出院前向患者發放相關健康材料,告知患者出院后的注意事項,并與醫院保持聯系。
1.3 評價指標
(1)應激反應指標:分別采取兩組患者術前、術后1 d清晨空腹靜脈血5 ml,低速離心取血清,置于-20℃冰箱備測,采用酶聯免疫吸附法檢測白介素-2(IL-2)水平,C-反應蛋白(CRP)水平,采用放射免疫分析法檢測血清皮質醇(Cor)水平。(2)胃腸功能恢復情況:觀察并記錄兩組患者排氣時間、尿管留置時間、排便時間及進食時間。
1.4 統計學方法
采用SPSS 18.0軟件進行數據分析,計量資料以均數?標準差(±s)表示,采用t檢驗;計數資料以例數和百分比(%)表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 應激反應指標
術前,兩組應激反應指標水平比較,差異無統計學意義(P>0.05);術后1 d,兩組IL-2、CRP及Cor水平均較術前高,且觀察組較對照組低(P<0.05),見表1。
表1 兩組患者應激反應指標對比(s)
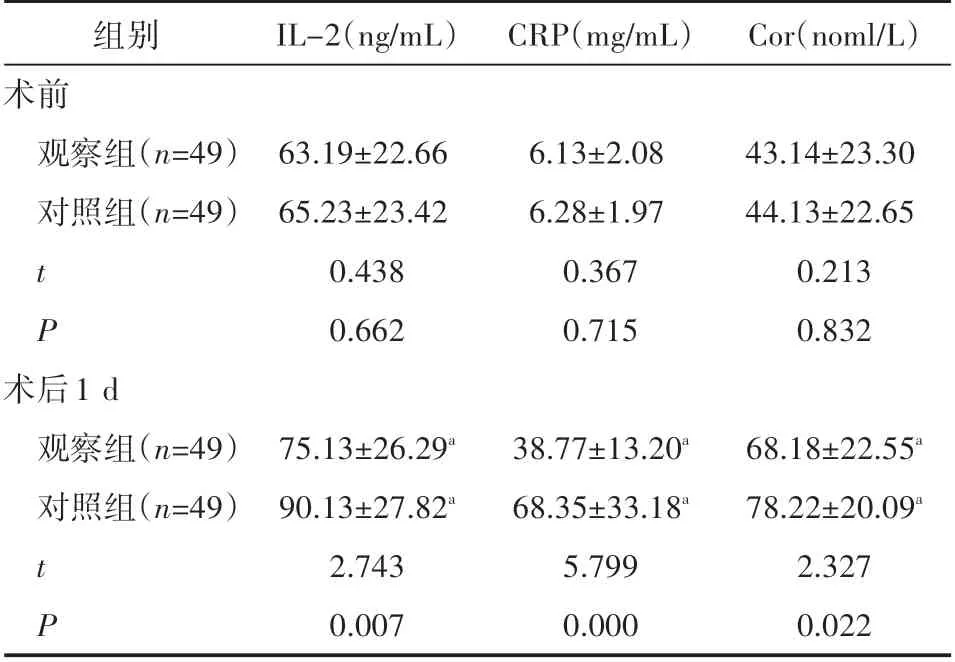
表1 兩組患者應激反應指標對比(s)
注:與同組術前相比,a P<0.05。
組別術前觀察組(n=49)對照組(n=49)IL-2(ng/mL)CRP(mg/mL)Cor(noml/L)tP 63.19?22.66 65.23?23.42 0.438 0.662 6.13?2.08 6.28?1.97 0.367 0.715 43.14?23.30 44.13?22.65 0.213 0.832術后1 d觀察組(n=49)對照組(n=49)tP 75.13?26.29a 90.13?27.82a 2.743 0.007 38.77?13.20a 68.35?33.18a 5.799 0.000 68.18?22.55a 78.22?20.09a 2.327 0.022
2.2 胃腸功能恢復情況
觀察組進食時間、尿管留置時間、排氣時間及排便時間均較對照組短(P<0.05),見表2。
表2 兩組患者胃腸功能恢復情況對比(s) d

表2 兩組患者胃腸功能恢復情況對比(s) d
組別觀察組(n=49)對照組(n=49)tP進食時間1.25?0.55 4.78?1.36 16.844 0.000尿管留置時間1.78?1.13 3.33?1.27 6.383 0.000排氣時間2.97?0.96 4.53?1.15 7.290 0.000排便時間3.22?1.37 5.79?1.26 9.665 0.000
3 討論
FTS是針對患者整個圍手術期,包括從患者決定接受手術到本次手術相關治療結束,為加快患者術后康復,應采取針對性的個體化治療方式。
應激反應是機體對外界刺激產生非特異性防御,通過對抗進行保護,應激反應的程度反映了機體的損傷程度。IL-2由T淋巴細胞產生,在產生應激反應時促使NK細胞的殺傷力增加,從而產生免疫效應;CRP濃度與組織損傷程度呈正相關,能敏感地反映機體損傷程度;血清Cor峰值和持續時間與創傷大小成正比[4]。術后1 d,兩組應激指標均高于術前,說明手術對患者身體造成了創傷,但觀察組應激程度低于對照組,提示在結直腸癌根治術圍手術期應用FTS可降低機體應激反應,使患者術后恢復速度加快。本研究結果顯示,觀察組進食時間、尿管留置時間、排氣時間及排便時間均較對照組短,表明結直腸癌根治術圍術期患者運用基于FTS的護理干預可有效促進胃腸功能恢復。
綜上所述,結直腸癌根治術圍術期患者運用基于FTS的護理干預可有效促進胃腸功能恢復,降低機體應激反應,值得臨床推廣應用。

