產前超聲監測胎兒心頭比和頸項透明層厚度對產婦胎兒出生缺陷風險的評估
戴玉娟 劉 娜 陳海燕
廣東省中山市人民醫院超聲影像科,廣東中山 528400
出生缺陷是指胎兒在生長發育過程中形態、結構出現異常,包括先天性畸形、代謝性疾病和智力障礙。出生缺陷二級預防中對妊娠婦女進行產前篩查,包括超聲、染色體、基因檢測等[1]。超聲作為非侵入性檢查廣泛應用于出生缺陷的產前篩查中,被產婦和家屬接受,提高診斷準確性[2]。超聲顯示胎兒的外形和內臟結構,大部分出生缺陷能在24周之前檢查出異常。頸項透明層厚度(neck thickness,NT)是產前無創檢測出生缺陷率的重要指標,但是對骨骼肌肉畸形及運動障礙性疾病診斷敏感性較低[3]。中孕期胎兒雙頂徑(biparietal diameter,BDP)是穩定的指標,有研究發現采用胎兒心頭比(fetal cardiobrainic ratio,CBR,心臟橫徑HD/BPD)診斷出生缺陷具有一定的意義[4]。本研究評估產前超聲監測胎兒心頭比和頸項透明層厚度在產婦胎兒出生缺陷風險的價值,促進優生。現報道如下。
1 資料與方法
1.1 一般資料
選取2016年2月至2020年5月中山市人民醫院進行孕檢確定為出生缺陷30例產婦作為患病組,選取同時期正常胎兒30例產婦作為對照組。觀察組年齡23~39歲,平均(32.98±1.46)歲;孕周11~26周,平均(22.65±1.84)周。對照組年齡23~41歲,平均(32.64±1.40)歲;孕周11~27周,平均(22.70±1.89)周。兩組產婦一般資料比較,差異無統計學意義(P>0.05),具有可比性。納入標準:①單胎妊娠;②孕產史良好。排除標準:①伴有精神障礙患者;②伴有肝腎功能疾病患者。
1.2 方法
采用美國GE公司Voluson E6彩色多普勒超聲診斷儀,探頭頻率3.5~5 MHz。在早孕期(11~13+6周)測量胎兒的NT。在22~26周在標準丘腦平面測量雙頂徑,在標準四腔心切片舒張末期測量心臟橫徑,心頭比=(心臟橫徑/雙頂徑)。
1.3 觀察指標
分析超聲檢查監測胎頭雙頂徑(biparietal diameter,BPD)、頭圍(head circumference,HD)、CBR和NT在胎兒出生缺陷中的診斷價值,運用ROC曲線分析超聲診斷胎兒出生缺陷的AUC面積;并分析影響超聲診斷胎兒出生缺陷符合率的因素。敏感性=真陽性/(真陰性+假陰性)×100%。特異性=真陰性/(真陰性+假陰性)×100%。陽性預測值=真陽性/(真陽性+假陽性)×100%。陰性預測值=真陰性/(真陰性+假陰性)×100%。
1.4 統計學方法
2 結果
2.1 兩組胎兒參數的比較
兩組BPD比較,差異無統計學意義(P>0.05),患病組HD、CBR和NT值明顯高于對照組,差異有統計學意義(P<0.05)。出生缺陷的類型:頸部水囊瘤19例,染色體核型分析異常11例。見表1。
表1 兩組胎兒參數的比較(±s)
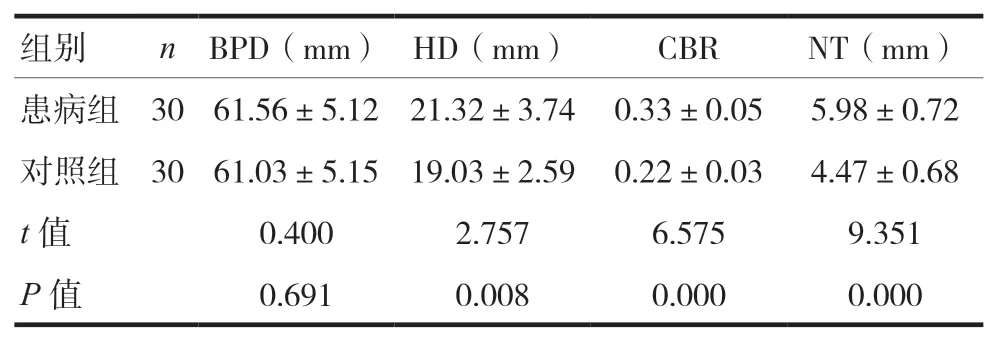
表1 兩組胎兒參數的比較(±s)
?
2.2 CBR、NT診斷出生缺陷的效能
CBR、NT診斷出生缺陷的效能如下,根據ROC曲線獲取截斷值。見表2及圖1。
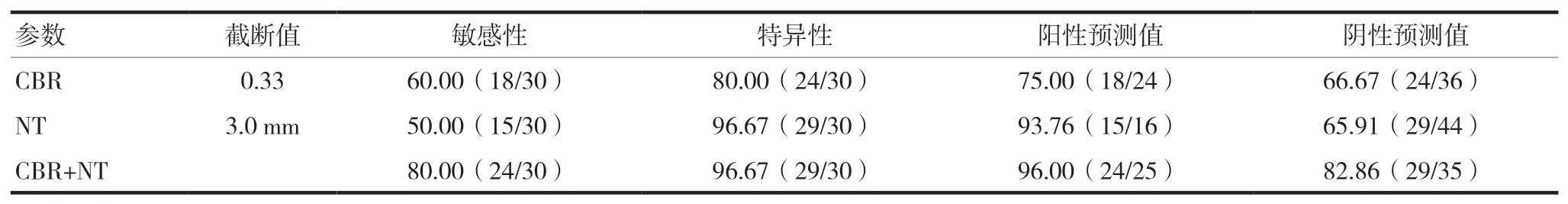
表2 CBR、NT診斷出生缺陷的效能
2.3 超聲檢查診斷出生缺陷率的價值
本研究中超聲檢出缺陷率為93.33%(28/30),漏診2例。以胎兒實際畸形為金標準,超聲檢查出生缺陷AUC為0.913(95%CI:0.169~0.956),靈敏度為93.33%(28/30),特異度為96.67%(29/30),準確度為95.00%(57/60),陽性預測值為96.55%(28/29),陰性預測值為93.55%(29/31),見圖1。
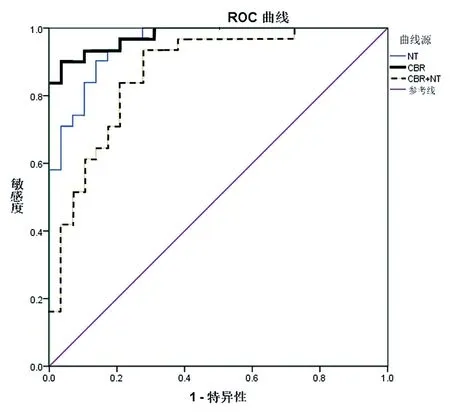
圖1 超聲檢查診斷出生缺陷率的價值
2.4 超聲診斷出生缺陷符合率的分析
本研究選取超聲檢查次數、胎齡、單一或多發畸形、工作時間等內容進行研究。研究發現超聲檢查次數>1次、胎齡≥25周超聲診斷符合率較高,差異有統計學意義(P<0.05)。見表3。
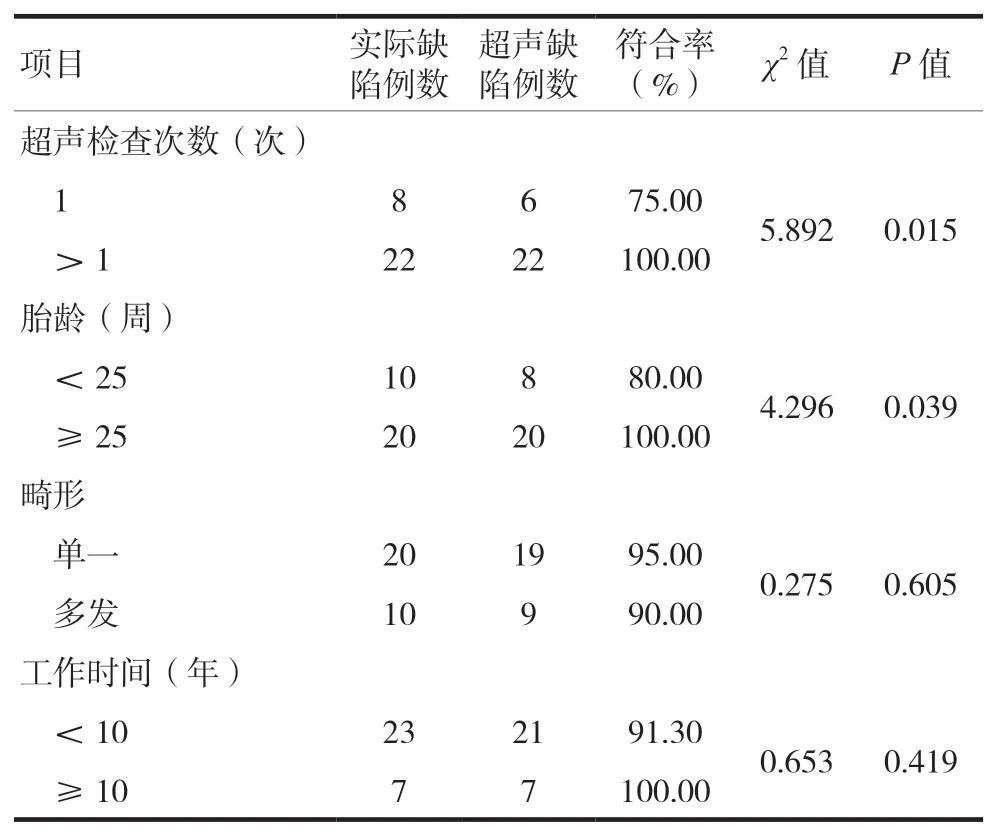
表3 超聲診斷出生缺陷符合率的分析
3 討論
胎兒出生缺陷是導致圍產兒死亡的重要原因,我國胎兒出生缺陷一直處于較高水平。產前篩查是重要環節,常見的方法包括實驗室檢查和影像學檢查。多普勒超聲無電離輻射,軟組織分辨率高,操作方便[5]。超聲檢查觀察胎兒重要臟器的形態進行評價,能夠顯示大部分胎兒畸形[6]。超聲最佳評價時間為18~24周,一般認為18~24周是先天性出生缺陷的最佳診斷時間,24周后胎兒羊水量多,體位變化大,不利于進行觀察。
胎兒NT厚度是有效判斷染色體異常的方法,有助于發現先天性心臟病、遺傳綜合征和胎兒不良預后。NT厚度是正中矢狀面頸椎皮膚和皮下軟組織的厚度,反映皮下組織淋巴液體的聚集,圖像顯示為胎兒頸后無回聲帶,是孕早期出現的一種征象。NT增厚的原因可能為淋巴管排泄異常,心臟功能異常,細胞外間質成分轉變,頭部及頸靜脈充血[7]。NT與孕周關系密切,目前測量時間在孕11~13+6周進行。NT≥3 mm為增厚,2.5~3 mm為臨界增厚,NT增厚16~18周在5 mm及以上,18~24周在6 mm以上為異常[8]。目前研究表明NT增厚對胎兒染色體異常和先天性心臟病意義重大,但是對骨骼肌肉畸形及運動障礙性疾病診斷敏感性較低[9]。
BPD在孕中期較為穩定,應用超聲對胎兒進行CBR測量,得出CBR診斷出生缺陷具有較高的敏感性和特異性,測量方法簡單易行,適用范圍更為廣泛[10-12]。當CBR>0.43為截斷值,預測出生缺陷的敏感性為95.00%、特異性為93.33%,與NT預測效能相當。CBR、NT有不同的診斷價值,從不同方面發現出生缺陷,當兩者聯合使用預測的敏感性和特異性更高。當CBR、NT均高于臨界值時應該考慮出生缺陷,需要進行侵入性基因診斷。當兩者之一高于臨界值,雖然有一定的假陽性,但是敏感性較好,應該進行基因診斷。當兩者低于臨界值時,陽性預測值高,需要進行超聲隨訪。
本研究中產前孕檢次數、胎兒數、胎齡均影響超聲診斷出生缺陷符合率。彩色超聲檢查需要注意:彩色超聲檢查首先確定胎兒的數目、核實妊娠周期,從頭面部逐漸有序進行檢查。掌握排查時機,孕11~13+6周檢查NT值有助于發現先天愚型。有些畸形隨著胎兒的生長更加突出,孕6個月左右進行唇腭裂檢查檢出率最高。妊娠中期應該注重胎兒的系統檢查。超聲聯合其他檢查手段發現出生缺陷。做好隨訪,增加健康宣教,高危孕婦應在妊娠早、中期和晚期進行超聲檢查,防止漏診[13-15]。

