調強放射治療食管癌的療效及其毒副反應研究
何珩 楊忠明 胡蝶
[摘要]目的針對食管癌患者在應用調強放射治療(IMRT)方法進行治療時,所產生的(主要針對放射治療)療效及其毒副反應,以期為食管癌患者治療及預后等奠定理論基礎。方法以2016年12月至2019年12月于西南醫科大學附屬中醫醫院腫瘤血液病科治療的116例食管癌患者為研究對象,采取簡單隨機法分為對照組和研究組,每組各58例。對照組患者實行常規的化療方式,研究組采取 IMRT 療法。比較兩組患者的療效、毒副反應(放射性食管炎、放射性肺炎、骨髓抑制、胃腸道反應、手足綜合征以及食管狹窄或穿孔的)、T 淋巴細胞亞群(CD3+、CD4+、CD8+、CD4+/CD8+)及 SF-36評分。結果研究組治療的有效率為82.76%高于對照組的63.79%,差異有統計學意義( P <0.05);同時研究組治療的疾病控制率為86.21%高于對照組的72.41%,差異有統計學意義( P <0.05)。兩組治療后放射性食管炎、放射性肺炎、骨髓抑制、胃腸道反應、食管瘺以及食管狹窄或穿孔的發生率比較,差異無統計學意義(P >0.05)。治療前兩組的 CD3+、CD4+、CD8+及 CD4/CD8++比較,差異無統計學意義(P >0.05);治療后,研究組 CD3、CD4、CD4/CD8水平高于對照++++組,CD8+水平低于對照組,差異有統計學意義( P <0.05)。兩組患者不同時期的 SF-36評分比較,研究組治療后1個月、治療后2個月、治療后3個月的 SF-36評分高于對照組,差異有統計學意義( P <0.05)。結論食管癌患者采用 IMRT 方法治療不但可有效提升療效,降低毒副反應,還可以提升其生活質量,可在臨床進行推廣應用。
[關鍵詞]食管癌; IMRT;毒副反應; T 淋巴細胞亞群
[中圖分類號] R735.1? [文獻標識碼] A?? [文章編號]2095-0616(2021)23-0205-05
Efficacy and toxicity of intensity modulated radiation therapy for esophageal cancer
HE? Heng??? YANG? Zhongming??? HU? Die
Department of Oncology and Hematology, the Affiliated Traditional Chinese Medicine Hospital of Southwest Medical University, Sichuan, Luzhou 646100, China
[Abstract] Objective To study the efficacy and side effects of intensity modulated radiation therapy (IMRT) in patients with esophageal cancer (EC), so as to lay a theoretical foundation for the treatment and prognosis of EC patients. Methods? A total of 116 EC patients treated in Department of Oncology and Hematology of the Affiliated Traditional Chinese Medicine Hospital of Southwest Medical University from December 2016 to December 2019 were taken as examples and randomly divided into the control group and the study group, with 58 patients in each group. Patients in control group were treated with conventional chemotherapy, while patients in study group were treated with IMRT. The efficacy, toxicity (radiation esophagitis, radiation pneumonia, myelosuppression, gastrointestinal reaction, hand-foot syndrome and esophageal stenosis or perforation), T lymphocyte subsets (CD3+, CD4+, CD8+, CD4+/CD8+) and SF-36 scores of the two groups were compared. Results The effective rate of the study group was 82.76%, higher than that of the control group (63.79%), with statistically significant difference (P <0.05). At the same time, the disease control rate in the study group was 86.21%, higher than that in the control group (72.41%), with statistically significant difference (P <0.05). After treatment, the incidences of radiation esophagitis, radiation pneumonia, myelosuppression, gastrointestinal reaction, esophageal fistula and esophageal stenosis or perforation between the two groups showed no significant differences (P >0.05). There were no significant differences in CD3+, CD4+, CD8+ and CD4+/CD8+ between the two groups before treatment (P >0.05). After treatment, the levels of CD3+, CD4+, CD4+/CD8+ in the study group were all higher than those in the control group, while the level of CD8+ was lower than that in the control group, with statistically significant differences (P <0.05). The scores of SF-36 in different periods of the two groups showed that the scores of SF-36 in the study group after 1 month, 2 months and 3 months of treatment were higher than those in the control group, with statistically significant differences (P <0.05). Conclusion IMRT can not onlyeffectively improve the curative effect, reduce toxic and side effects, but also improve the quality of life of EC patients, which can be widely used in clinic.
[Key words] Esophageal cancer; IMRT; Toxic and side effects; T lymphocyte subsets
食管癌(esophagus cancer)是一種發病率較高的惡性腫瘤,通常多發于中老年群體。每年世界范圍內有超過30萬人死于食管癌[1-2]。中國是食管癌發病率較高的國家,病死率占全世界食管癌病死率的一半左右[3-4]。由于患病后患者無法順利吞咽食物,且機體消耗很大,會導致患者機體各項機能急速下降,嚴重影響患者的生存質量[5-7]。放射治療是臨床主要的治療方式,但是單純的放射治療無法根據腫瘤大小和腫瘤的敏感性調整腫瘤照射的角度、劑量,療效較為單一[8]。而適行調強放射治療方式則有效改善了這一缺陷,能夠根據患者患病范圍確認的輻照區域內根據不同情況來調節強度、角度等。此方式下可以保證每個靶區輻射強度足夠的同時劑量分布均勻,這樣能夠更好地提高療效,減少出現副作用的概率[9]。本文選取了2016年12月至2019年12月來西南醫科大學附屬中醫醫院腫瘤血液病科治療的116例食管癌患者為研究對象,對此進行了比較研究。
1資料與方法
1.1一般資料
以2016年12月至2019年12月來西南醫科大學附屬中醫醫院腫瘤血液病科治療的116例食管癌患者為研究對象,隨機分為對照組與研究組,每組各58例。其中對照組男38例,女20例,年齡45~79歲,平均(56.32±3.56)歲,病程6個月至2年,平均(1.47±0.75)年;研究組男37例,女21例,年齡46~78歲,平均(55.93±2.58)歲,病程6個月~2.5年,平均(1.51±0.75)年。兩組患者一般資料比較,差異無統計學意義( P >0.05),具有可比性。
1.2納入與排除標準
納入標準:①符合2018版《中國食管癌診療規范》[10]中關于食管癌的診斷標準,并順利完成手術的患者;②所有患者在術前及術后均未行放療及化療等相關的治療;③患者及家屬知情同意并簽署治療方案知情同意書。排除標準:①患有其他嚴重器官疾病,如心臟、肝臟等疾病;②存在較為嚴重的免疫功能障礙、代謝系統障礙者;③患者為精神疾病或認知功能障礙患者,無法有效配合研究。
本研究已在倫理研究會備案并通過審核批準。
1.3方法
1.3.1對照組對照組患者根據其病情進展采取單純的放療方式[11]。采用三維適行放療,根據腫瘤的形狀、淋巴結轉移的形狀,合理避開脊髓。患者躺著不用動,做面膜固定后,將加速器圍繞患者旋轉,注意根據患者情況調整放療劑量。
1.3.2研究組研究組患者采取 IMRT 放射治療[12]:①首次掃描確立靶向范圍:患者行仰臥位,使用熱塑膜進行體位固定后采用 CT 增強掃描(使患者盡量平穩呼吸),層距3~5 mm,做好相應體表標記;②勾畫靶區:根據掃描結果及患者腫瘤類型勾畫靶區,食管原發病灶(GTV)標記其上下3 cm、前后左右外放7 mm,轉移淋巴結(GTVnd)外放3 mm;計劃靶區(PTV)為 CTV 外放5 mm;③處方劑量設定:95% PTV 為60 Gy/30 f;④正常組織劑量:雙肺 V5≤55%,雙肺 V20≤28%,雙肺 V30≤18%,肺平均劑量≤15 Gy,脊髓最大劑量≤40 Gy,脊髓平均劑量≤10 Gy,心臟 V30≤30%;⑤治療:采用直線加速器(美國 Varian trilogy)調整6MVX 線進行治療。為保證治療進度,以上過程每周需進行一次。兩組患者皆治療4周。
1.4觀察指標及評價標準
觀察并記錄患者治療前、后如下指標。①療效[13]:按照 WHO 實體腫瘤療效評價標準:腫瘤完全消失且維持超過4周為完全緩解;腫瘤體積縮小>50%且維持超過4周為部分緩解;腫瘤整體的體積縮小≤50%或增大<25%;病情進展為腫瘤的體積增大≥25%或者是在原有的基礎上出現了新的病灶,控制無效。疾病治療有效率=(完全緩解例數+部分緩解例數)/總例數×100.0%;疾病控制有效率=(完全緩解例數+部分緩解例數+穩定例數)/總例數×100.0%。②治療后毒副反應:觀察患者發生放射性食管炎、放射性肺炎、骨髓抑制、胃腸道反應、手足綜合征以及食管狹窄或穿孔的情況。發生率=發生例數/總例數×100%。③ T 淋巴細胞亞群檢測:使用流式細胞術方法進行檢測,首先抽取外周靜脈血后制備抗凝血,處理后使用熒光染色標記出淋巴細胞表面的 CD3+、CD4+、CD8+等分子,使用流式細胞儀檢測計數。識別出 CD3+以及 CD4+和 CD8+T 淋巴細胞的數量,并計算比值;④比較兩組的健康狀況調查簡表[7](SF-36)評分。使用SF-36進行評價,從生理功能、軀體疼痛、社會功能、總體健康等方面評估對比兩組生活質量,總分越高,說明生活質量越好。
1.5統計學方法
本研究數據使用 SPSS 20.0軟件處理,計量資料用(x ±s)表示,組間比較采用 t 檢驗,多組間兩兩間的比較采用 q檢驗;計數資料用[n (%)]表示,組間比較采用χ2檢驗,P <0.05為差異有統計學意義。
2結果
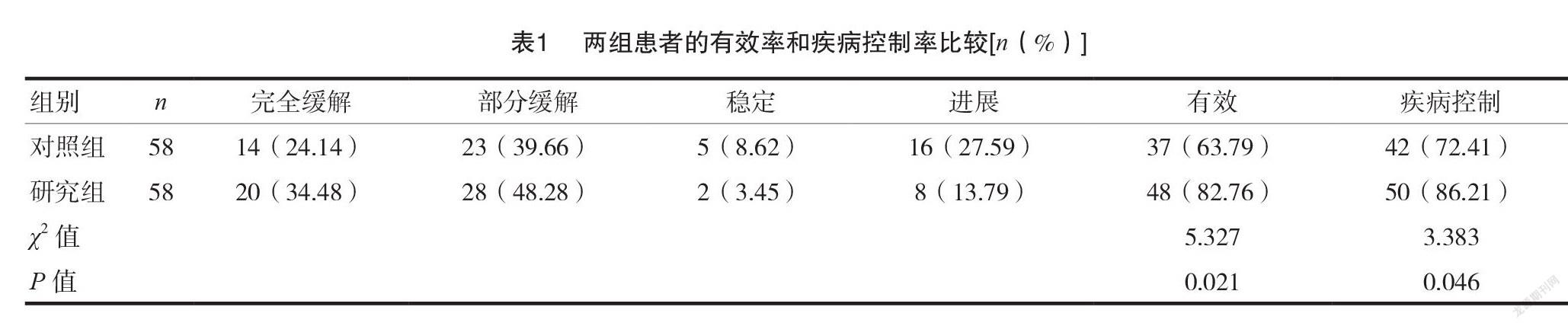
2.1兩組患者的有效率和疾病控制率比較
研究組患者治療的有效率和疾病控制率(82.76%、86.21%)均高于對照組,差異有統計學意義( P <0.05)。見表1。
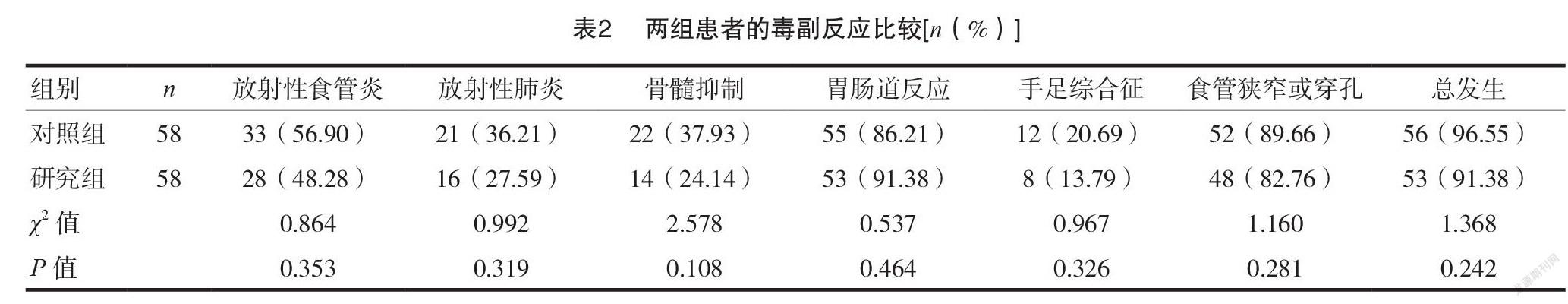
2.2兩組患者的毒副反應比較
兩組治療后放射性食管炎、放射性肺炎、骨髓抑制、胃腸道反應、手足綜合征、食管狹窄或穿孔及總發生率比較,差異無統計學意義( P >0.05)。見表2。
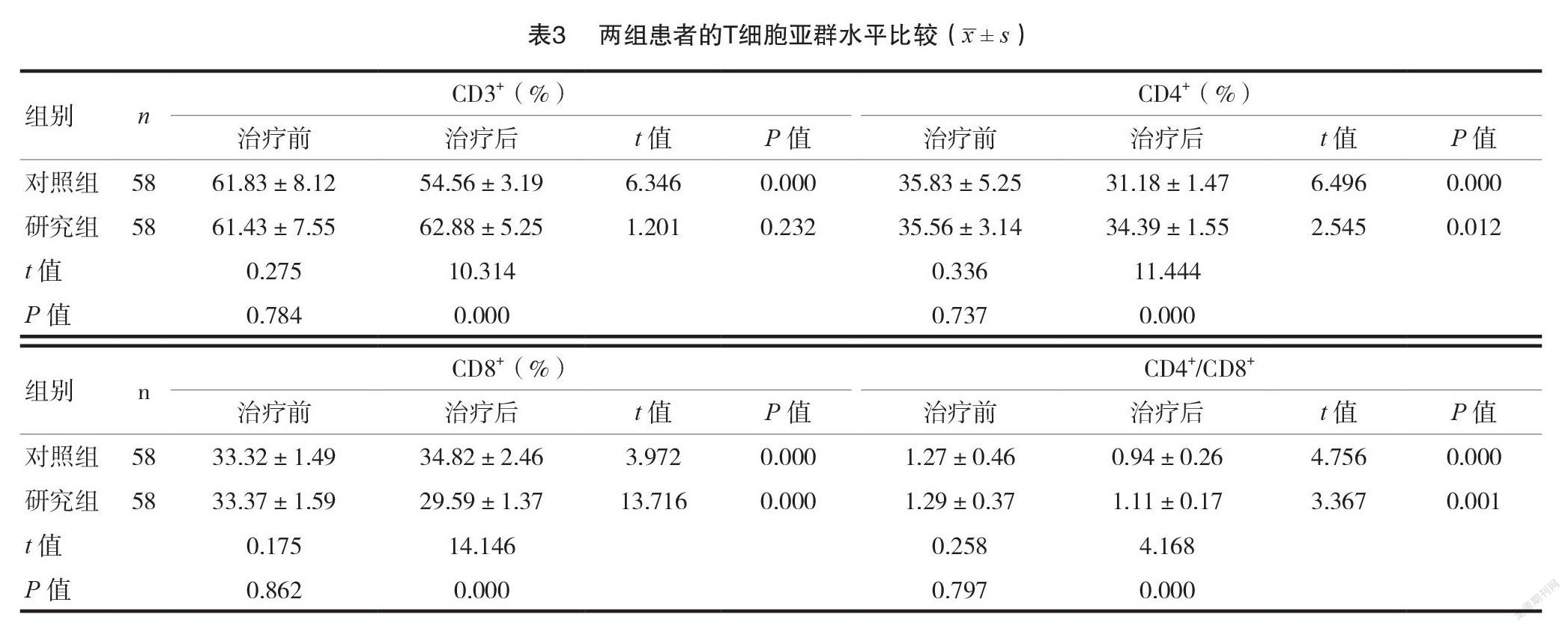
2.3兩組患者的T細胞亞群水平比較
治療前兩組的 CD3+、CD4+、CD8+及 CD4+/CD8+比較,差異無統計學意義( P >0.05);治療后,研究組 CD3+、CD4+、CD4+/CD8+水平較對照組高,CD8+水平較對照組低,差異有統計學意義( P <0.05);對照組治療前、后的 CD3+、CD4+、CD8+及 CD4+/CD8+比較,差異有統計學意義(P <0.05);研究組治療前、后的 CD3+比較,差異無統計學意義(P >0.05),而研究組治療前、后的 CD4+、CD8+及 CD4+/CD8+比較,差異有統計學意義( P <0.05)。見表3。
2.4兩組患者SF-36評分比較
研究組患者治療后1個月、治療后2個月及治療后3個月的 SF-36評分均高于對照組,差異有統計學意義( P <0.05)。見表4。
3討論
食管癌屬于病死率較高的癌癥,諸多因素都會影響其發病,如患者年齡,一般多發于中老年群體,男性發病率高于女性,部分地區食管癌高發與其生活習慣及飲食生活習慣密切相關。有研究發現還與遺傳因素有很大關系[14]。且發病后初期癥狀常不明顯,只是在吞咽粗硬食物時可能有不同程度的不適感覺,包括咽下食物梗噎感,胸骨后燒灼樣、針刺樣或牽拉摩擦樣疼痛,容易造成誤診。一旦發病就會處于中晚期,需進行手術治療及放療化療的輔助。常規的放射治療副作用較大,且進展緩慢。隨著放療化療技術的不斷精進,調強放射治療的應用日漸增多。調強放射治療中,輻射野會根據情況劃分為多個細小的野(線束)。當初步掃描結束后需根據靶區的三維立體形狀制訂治療計劃,首先要考慮與危及的重要器官之間的關系來分配野的權重,確保一個射野內的強度是根據器官的重要性等進行分布,減少危及器官的束流通量,增加目標器官區域的束流通量,達到增強治療效果的同時降低不良反應的目的。
本研究結果顯示,研究組治療的有效率為82.76%,顯著優于對照組的63.79%,差異有統計學意義( P <0.05);同時研究組治療的疾病控制率為86.21%,顯著優于對照組的72.41%,差異有統計學意義( P <0.05),這說明使用 IMRT 方法治療不但提升了疾病控制率同時也提升了有效率。研究組在治療后放射性食管炎、放射性肺炎、骨髓抑制、胃腸道反應、手足綜合征以及食管狹窄或穿孔的發生率均低于對照組,差異無統計學意義( P >0.05)。毒副反應是放療化療進行不可避免的不良反應,如何降低一直是難以攻克的難題,通過對調強的調整降低毒副反應是 IMRT 的優勢所在。治療前兩組的 CD3+、CD4+、CD8+及 CD4+/CD8+比較,差異無統計學意義( P >0.05));治療后,研究組 CD3+、CD4+及 CD4+/CD8+水平較對照組高,CD8+水平較對照組低,差異有統計學意義( P <0.05)。T 淋巴細胞是在細胞免疫中發揮重要作用的淋巴細胞,所以 T 淋巴細胞亞群檢測可以用來評價細胞免疫功能,其中 CD3+是 T 淋巴細胞表面的標志,CD8+是 B 淋巴細胞的標志。由此說明進行 IMRT 治療,患者免疫功能損傷較小。兩組患者不同時期的 SF-36評分可知,研究組治療后1個月、治療后2個月、治療后3個月的 SF-36評分均顯著高于對照組,差異有統計學意義( P <0.05)。患者的生活質量與其心理狀態是相輔相成的,隨著患者治療療效的提升,其恐懼等心理降低,其增強了治療信心,無形中會提升治療效果,形成一個良性循環。張磊等[15]觀察了 IMRT 和單純放療治療食管癌患者的臨床資料,發現兩組患者的臨床控制率、客觀緩解率、1年生存率、2年生存率比較,差異無統計學意義( P >0.05),而 IMRT 組患者的放射性肺炎、骨髓抑制的發生率皆低于單純放療組,差異有統計學意義( P <0.05),與本研究的結果有一定差異,考慮原因可能是由于地區差異或者樣本量不同導致。筆者認為 IMRT 作為一種治療食管癌比較先進的治療手段,臨床應用的前景比較良好,有望成為治療食管癌的主要方式。
綜上所述,食管癌患者采用 IMRT 方法治療不但可有效提升療效,降低毒副反應,同時可以提升其生活質量,可在臨床進行推廣應用。但同時也應注意本研究選取的例數較為有限,部分特殊情況沒有完全納入,后續還需進一步地進行驗證和深入探索。
[參考文獻]
[1]李金蔓.食管癌術后并發癥分級及其影響因素分析[J].中國胸心血管外科臨床雜志,2017,24(4):17-22.
[2]王希文,趙俊剛.36例胸腹腔鏡聯合食管癌根治術術后療效分析[J].重慶醫學,2017,46(1):78-80.
[3]國家消化內鏡專業質控中心,國家消化系疾病臨床醫學研究中心(上海),國家消化道早癌防治中心聯盟,等.中國早期食管癌及癌前病變篩查專家共識意見(2019年,新鄉)[J].中華消化內鏡雜志,2019,36(11):793-801.
[4]丁惠萍.淺談食管癌的藥物治療[J].中南藥學(用藥與健康),2017,5(5):41.
[5]官廷華,姜建青,俞永康.早期腸內營養支持在食管癌術后患者中的臨床應用[J].實用醫院臨床雜志,2017,14(4):217-218.
[6]張黎黎.胸腔鏡聯合腹腔鏡行食管癌根治術患者的觀察及護理[J].中國實用護理雜志,2011,27(28):21-22.
[7]張隆盛,林耿彬,張順才,等.超聲引導前鋸肌平面阻滯對胸腹腔鏡食管癌根治術后急性疼痛的影響 [J].重慶醫學,2018,47(13):1815-1818.
[8] 李路路,陳劍,張鼎儒,等 . 尼妥珠單抗聯合 IMRT治療老年局部晚期食管癌患者的療效觀察 [J]. 現代腫瘤醫學,2020,28(8):1298-1300.
[9] 劉靜,闞慶生,付衛爭 . 雷替曲塞聯合奈達鉑同步放化療治療中晚期食管癌療效觀察 [J]. 海南醫學,2017,28(6):975-977.
[10] 國家衛生健康委員會 . 食管癌診療規范(2018 年版)[J].中華消化病與影像雜志(電子版),2019,9(4):158-192.
[11] 王軍,魏潔,項飛,等 . 食管癌根治性放療后局部復發再程三維適形放療臨床分析 [J]. 國際腫瘤學雜志,2017,44(2):99-103.
[12] 王瀾,梁健,韓春,等 . 同期整合加量調強放療與常規分割放射治療食管鱗癌的生存獲益分析 [J]. 中華放射腫瘤學雜志,2018,27(11):965-970.
[13] 翟西菊 . 誘導化療加后程超分割放療治療潰瘍性食管癌的臨床療效分析 [J]. 現代腫瘤醫學,2019,27(6):65-70.
[14] 孟凡松,張楠,馬恒敏,等 . 濟南市部分區縣農村居民食管癌危險因素病例對照研究 [J]. 中華腫瘤防治雜志,2019,26(9):609-612.
[15] 張磊,鞠永健,吳迪軍 . 調強放療治療食管癌的療效和放射毒副反應的研究 [J]. 河北醫藥,2018,40(14):2111-2113,2118.
(收稿日期:2021-02-01)

