結核感染T細胞斑點試驗在鑒別結核性與惡性胸腔積液中的價值研究
王景民,馬曼曼,高孟秋
(1.陜西省結核病防治院 陜西省第五人民醫(yī)院內鏡中心,陜西 西安 710100;2.陜西省結核病防治院 陜西省第五人民醫(yī)院感染辦公室,陜西 西安 710100;3.首都醫(yī)科大學附屬北京胸科醫(yī)院結核二科,北京 101149)
中國是結核潛伏感染(Latent tuberculosis infection,LTBI)負擔較重的國家,估計約有5.5億人感染結核分枝桿菌,結核分枝桿菌感染檢出率44.5%[1]。研究[2-3]顯示惡性胸膜疾病占胸腔積液的29.6%,結核性胸膜炎約占胸腔積液的30%~60%。在結核感染率高、腫瘤發(fā)病率高的人群中,如何區(qū)分兩種胸腔積液是臨床醫(yī)生亟需解決的問題。病原學和組織學是診斷胸膜結核的金標準,但胸腔積液中細菌含量低導致Ziehl-Neelsen染色和細菌培養(yǎng)不敏感[4-5],致使目前結核性胸腔積液病原學陽性率低。胸膜活檢雖可提高病原學陽性率,但為有創(chuàng)檢查。惡性胸腔積液診斷的金標準為胸水和(或)胸膜組織中找到癌細胞,但是其陽性率不高,組織標本亦需要有創(chuàng)的胸膜活檢才能獲得。結核感染T細胞斑點試驗(T-SPOT.TB)是對結核分枝桿菌感染與否及結核病進行輔助性診斷的重要方法。患者感染結核分枝桿菌后,血液中致敏的效應T淋巴細胞會針對結核分枝桿菌特異性抗原(早期分泌抗原靶蛋白-6,ESAT-6;培養(yǎng)濾液蛋白-10,CFP-10)的再次侵入產生和分泌干擾素-γ(IFN-γ),通過計數(shù)檢測可了解IFN-γ特異性效應性T淋巴細胞的數(shù)量,對機體感染結核分枝桿菌的狀態(tài)做出判斷。然而,在結核病負擔較高的國家,LTBI病例非常多,勢必影響T-SPOT.TB排除結核的特異性。在結核病負擔高的國家,這種檢測作為診斷指標是值得懷疑的[6-7]。本研究對結核性和惡性胸腔積液T-SPOT.TB、外周血T-SPOT.TB及胸腔積液與外周血T-SPOT.TB差值進行比較,以便為鑒別結核性胸腔積液和惡性胸腔積液提供方法。
1 對象與方法
1.1 研究對象 收集2016年1月至2018年6月北京胸科醫(yī)院滿足入組要求的所有診斷為結核性胸腔積液(結核性胸腔積液組,328例)和惡性胸腔積液(惡性腫瘤胸腔積液組,79例)的患者407例為研究對象。其中,結核性胸腔積液組男性249例,女性79 例,年齡38(26,59)歲;惡性腫瘤胸腔積液組男性42例,女性 37例,年齡63(51,73)歲。兩組患者性別和年齡資料比較差異無統(tǒng)計學意義(均P>0.05)。結核性胸腔積液病例納入標準:①符合肺結核診斷標準(WS 288-2017)[8];②外周血和胸腔積液均進行T-SPOT.TB檢測;③抗結核治療有效。惡性胸腔積液病例納入標準:①胸水中找到腫瘤細胞[9];②胸膜活檢病理證實;③外周血和胸腔積液均進行T-SPOT.TB檢測。排除標準:兩組均排除原因不明的胸腔積液患者。
1.2 研究方法 收集所有入組患者的臨床資料,由北京胸科醫(yī)院分子免疫室專職人員按照檢測標準和工作流程進行胸腔積液和外周血T-SPOT.TB檢測,比較兩組斑點形成細胞(SFC)數(shù)量及胸腔積液ESAT-6+CFP-10與外周血ESAT-6+CFP-10 SFC數(shù)量差值,分析T-SPOT.TB對結核性胸膜積液和惡性腫瘤胸腔積液的鑒別診斷效能。
1.3 統(tǒng)計學方法 采用SPSS 19.0統(tǒng)計學軟件對數(shù)據(jù)進行分析。數(shù)據(jù)為非正態(tài)性分布,計量資料采用M(P25,P75)表示。兩組比較采用非參數(shù)Mann-WhitneyU秩和檢驗。P<0.05表示差異有統(tǒng)計學意義。
2 結 果
2.1 兩組患者胸腔積液ESAT-6、CFP-10及ESAT-6+CFP-10 SFC數(shù)量比較 見表1。結核性胸腔積液組胸腔積液中ESAT-6、CFP-10及ESAT-6+CFP-10 SFC數(shù)量高于惡性腫瘤胸腔積液組(均P<0.05)。

表1 兩組患者胸腔積液ESAT-6、CFP-10及ESAT-6+CFP-10 SFC數(shù)量比較(個)
2.2 兩組患者外周血ESAT-6、CFP-10及ESAT-6+CFP-10 SFC數(shù)量比較 見表2。結核性胸腔積液組外周血中ESAT-6、CFP-10及ESAT-6+CFP-10 SFC數(shù)量高于惡性腫瘤胸腔積液組(均P<0.05)。

表2 兩組患者外周血ESAT-6、CFP-10及ESAT-6+CFP-10 SFC數(shù)量比較(個)
2.3 兩組患者胸腔積液ESAT-6+CFP-10與外周血ESAT-6+CFP-10 SFC數(shù)量差值比較 結核性胸腔積液組胸腔積液ESAT-6+CFP-10與外周血ESAT-6+CFP-10 SFC數(shù)量差值為3234(1046,5350),惡性腫瘤胸腔積液組胸腔積液ESAT-6+CFP-10與外周血ESAT-6+CFP-10 SFC數(shù)量差值為60(8,200),結核性胸腔積液組高于惡性腫瘤胸腔積液組(Z=-10.556,P<0.05)。
2.4 T-SPOT.TB對結核性胸膜積液和惡性腫瘤胸腔積液的鑒別診斷效能 見表3。本研究應用受試者工作特征(ROC)曲線分析胸腔積液及外周血T-SPOT.TB在鑒別結核性胸膜積液和惡性腫瘤胸腔積液中的診斷效能,結果顯示胸腔積液T-SPOT.TB較外周血T-SPOT.TB對結核性胸腔積液的輔助診斷價值更高。胸腔積液ESAT-6+CFP-10與外周血ESAT-6+CFP-10差值對鑒別結核性胸膜積液和惡性腫瘤胸腔積液有較高輔助診斷價值。
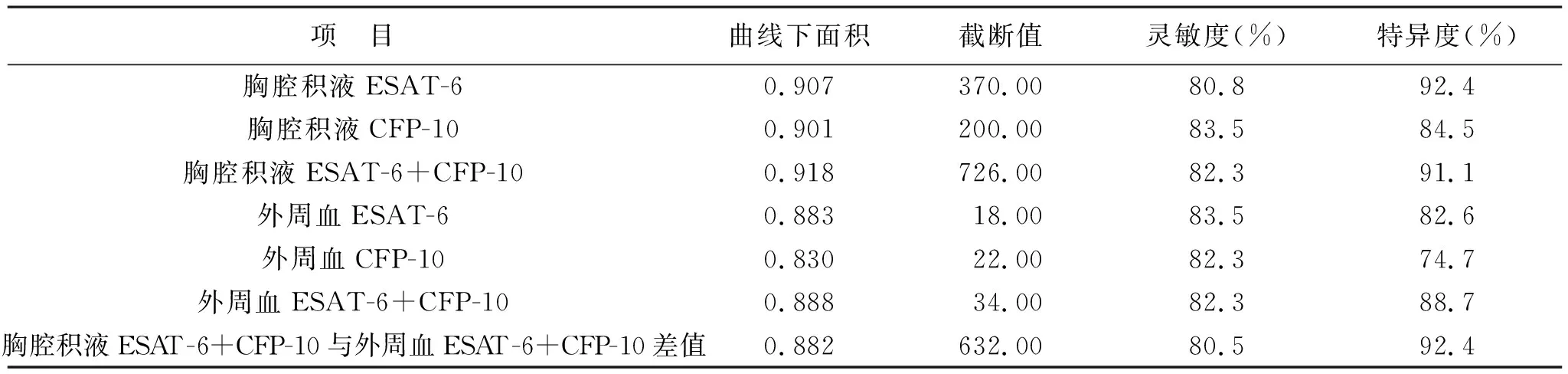
表3 T-SPOT.TB對結核性胸膜積液和惡性腫瘤胸腔積液的鑒別診斷效能
3 討 論
惡性胸腔積液診斷的金標準為胸水和(或)胸膜組織中找到癌細胞,但是陽性率不高,組織標本亦需要有創(chuàng)的胸膜活檢才能獲得,尚需要有經驗的病理醫(yī)生才能確診,在基層醫(yī)院也不易獲得診斷。胸膜活檢術為有創(chuàng)手術操作且成本高,與胸腔積液和外周血標本的獲取和檢測相比更復雜,限制了其在臨床的應用[10-13]。由于結核病流行情況不同,T-SPOT.TB在診斷活動性結核病的價值有不同的觀點。國內多數(shù)文獻報道T-SPOT.TB診斷活動性結核病的敏感度和特異度>70%。多項研究[14-17]表明,在結核性胸腔積液診斷效能方面,胸腔積液T-SPOT.TB明顯優(yōu)于外周血T-SPOT.TB。也有研究[18-22]表明各個研究之間存在不一致性,究其原因,可能與樣本、診斷標準、流程等有關。
本研究顯示,結核性胸腔積液組胸腔積液和外周血中ESAT-6、CFP-10及ESAT-6+CFP-10 SFC數(shù)量均高于惡性腫瘤胸腔積液組;結核性胸腔積液組胸腔積液ESAT-6+CFP-10與外周血ESAT-6+CFP-10 SFC數(shù)量差值高于惡性腫瘤胸腔積液組。另外,ROC曲線分析表明,胸腔積液ESAT-6診斷結核性胸腔積液的曲線下面積(AUC)為0.907(95%CI:0.878~0.935),約登指數(shù)取最大值0.732時,截斷值為370.00,對結核性胸腔積液診斷的敏感度是80.8%,特異度為92.4%;胸腔積液CFP-10診斷結核性胸腔積液的AUC為0.901(95%CI:0.871~0.930),約登指數(shù)取最大值0.683時,截斷值為200.00,對結核性胸腔積液診斷的敏感度是83.5%,特異度為84.8%;胸腔積液ESAT-6+CFP-10診斷結核性胸腔積液的AUC為0.918(95%CI:0.892~0.944),約登指數(shù)取最大值0.734時,截斷值為726.00,對結核性胸腔積液診斷的敏感度是82.3%,特異度為91.1%。經檢測,外周血上述指標水平均低于胸腔積液,因此胸腔積液T-SPOT.TB檢測對結核性胸腔積液具有較高的診斷價值。
此外,在79例惡性腫瘤胸腔積液中,外周血T-SOPT.TB檢測陽性19例,判斷合并結核潛伏感染,當以胸腔積液ESAT-6+CFP-10與外周血ESAT-6+CFP-10差值632.00為截斷值時,73例為陰性,因此當聯(lián)合外周血與胸腔積液減外周血T-SOPT.TB檢測差值判斷時,79例惡性腫瘤胸腔積液中73例為陰性,診斷非結核性疾病的特異性為92.4%,其診斷性能大大提高。從以上分析中,我們可以得出這樣的結論,胸腔積液與外周血T-SOPT.TB檢測差值不能夠提高結核性胸腔積液的診斷水平,但可以明顯提高非結核性即惡性腫瘤胸腔積液的診斷水平,從而提高結核性和惡性腫瘤胸腔積液的鑒別診斷水平。對結核性和惡性腫瘤胸腔積液患者,我們可以分兩步判斷:第一步,如果外周血和胸腔積液T-SOPT.TB檢測均為陰性,基本可以排除結核,考慮腫瘤;第二步,如果外周血和胸腔積液T-SOPT.TB檢測均為陽性,以胸腔積液與外周血T-SOPT.TB檢測差值632.00為界值判斷時,對結核性胸腔積液診斷的敏感度為80.5%,診斷非結核性疾病的特異性為92.4%。
在本研究中,胸腔積液T-SPOT.TB檢測敏感度與外周血相近,但特異度比外周血高,與Losi等[23]研究結果(漿膜腔積液T-SPOT.TB檢測在敏感度和特異度上均比外周血高)有所差異。本研究結果表明,結核性胸腔積液組胸水中T-SPOT.TB水平與惡性腫瘤胸腔積液組比較顯著增高,且其診斷結核性胸膜炎的靈敏度和特異度均較高,與賈紅彥等[24]研究結果基本一致。
綜上所述,在結核病高負擔國家用胸腔積液與外周血T-SOPT.TB檢測差值的判斷方法可能修正由于結核潛伏感染背景對胸腔積液檢測結果的影響,可以提高對結核性胸腔積液疾病和惡性腫瘤胸腔積液疾病的臨床鑒別診斷效能。

