改良小切口與內鏡雙孔入路手術治療腕管綜合征的療效比較
鄭鴻堅,李文翠,趙喆,陳小強,劉建全,程翔宇,熊建義
(1.汕頭大學,廣東 汕頭 515000;2.深圳大學第一附屬醫院 深圳市第二人民醫院 骨科,廣東 深圳 518035)
走行在腕管內的正中神經受到卡壓后表現出的一組臨床癥狀稱為腕管綜合征,腕管綜合征是最常見的周圍神經卡壓癥,其發病人群主要為中老年女性,部分文獻報道該人群終身發病率接近10%[1]。其臨床主要表現在運動障礙、感覺障礙等方面,包括大魚際肌萎縮、隆起消失、拇指不能外展、對掌功能受損、橈側三個半指感覺減退或喪失等。腕管綜合征存在一定自愈的可能性,因此輕度的患者可先選擇觀察、營養神經藥物治療、夾板固定、類固醇注射、中醫針灸、避免手部震動等保守治療方式[2]。保守治療3個月無效的中重度患者建議手術治療,手術治療是腕管綜合征最有效的方式[3]。CTS可選擇多種手術方式,包括傳統的開放性手術、單孔內鏡手術、雙孔內鏡手術及各種小切口手術[4]。
傳統開放式手術直視下徹底切開腕橫韌帶,但帶來的并發癥較多,包括手術切口長、外觀瘢痕大、瘢痕痛以及正中神經掌皮支損傷等[5]。內鏡在治療腕管綜合征的歷史可以追溯到上世紀90年代,目前內鏡手術分為雙孔入路和單孔入路,單孔技術需要借助特殊的閉鎖性塑料套管,操作在套管外進行,鉤刀沿外套管壁進出,操作時易受周圍軟組織的干擾而偏離套管,導致神經的損傷率較高[6],可以說目前已逐漸淘汰。雙孔入路一孔做內鏡觀察,另一孔方便在視頻監視下操作,較單孔降低了神經的損傷,并且切口愈合后更加微創,瘢痕不易被發現,取得了滿意的效果,但其報道神經損傷的可能性仍較開放切口大[7]。小切口治療腕管綜合征經過多種方向定位的手術探索,包括橫向和縱向等方式[8],目前臨床廣泛開展的為縱行小切口手術。雙孔內鏡和小切口治療腕管綜合征都有術后恢復快、瘢痕小、術后疼痛低的特點,極大降低了傳統方式的并發癥[9]。為進一步研究兩種微創手術的療效及優缺點,本研究采用隨機分組前瞻性研究的方法將2019年5月-2020年3月分別在我院行內鏡下雙孔入路及改良小切口微創手術的患者分成兩組。術后經跟蹤隨訪,對兩組手術方式的療效進行比較,現將相關結果報道如下。
1 資料與方法
1.1 一般資料
本組43例56腕,雙孔內鏡組27腕,其中雙側5例,左側7例,右側10例,均為女性,年齡38~65歲;小切口組29腕,其中雙側8例,左側6例,右側7例,均為女性,年齡35~64歲;兩組一般資料比較差異無統計學意義。
納入標準:⑴符合特發性CTS診斷標準;⑵經正規非手術治療3個月以上癥狀不緩解、反復發作甚至加重者;⑶Ⅰ級:單純感覺障礙;Ⅱ級:感覺障礙,合并輕度拇短展肌萎縮,不伴對掌功能障礙。
排除標準:⑴有腕關節骨性異常、關節畸形等繼發性病因;⑵有腕部腫瘤、痛風結石等占位病變;⑶手腕部外形細小;⑷有運動神經元病、旋前圓肌綜合征、肘管綜合征、胸廓出口綜合征、頸椎病、腕關節炎、神經官能癥等病史;⑸嚴重心腦肝腎疾病;⑹出血性疾病、凝血功能異常;⑺年齡>80歲;⑻使用抗免疫制劑;⑻不遵醫囑;⑼孕婦。
知情同意書:課題研究者向患者解釋兩種手術方式及研究方案,臨床試驗前向醫院倫理委員會申報并獲批準,術前均簽署臨床試驗知情同意書。
1.2 術前準備
詳細收集病史,收集患者術前量表評估。手術患者均需入院完善術前常規血液檢查、胸部平片和心電圖、肌電圖等特殊檢查。
1.3 手術方法
內鏡雙孔入路手術:全麻后上肢外展,術野常規消毒鋪巾上止血帶,將患手置于極度背伸位,術中分別在腕第1掌橫紋掌長肌腱尺側橫行0.5 cm小切口及手掌環指橈側緣與拇指尺側緣沿線的交點縱行0.5 cm小切口(圖1)。建立關節鏡入路,極度背伸腕關節,在近端切口處確認正中神經后,用小剝離子小心沿正中神經尺側達手掌小切口處(圖2),在腕管中應無明顯阻力,然后從近端切口鈍性插入關節鏡套管達掌側切口(圖3),套管縱向開口處面向掌側,封閉端在正中神經上面以保護正中神經,抽出管芯(圖4),鏡下確認腕橫韌帶,進行透光試驗,遠端伸入勾刀,鏡下見腕骨橫韌帶顯露清楚(圖5,6),直視下徹底松解切斷增厚的腕橫韌帶,將鏡頭退至入口處,再次插入套管芯,旋轉套筒至開口朝向正中神經,抽出套管芯,鏡下檢查見正中神經良好,插入套管芯后,旋轉至開口朝上時,拔出套管,縫合皮膚,無菌敷料加壓包扎傷口,術畢。
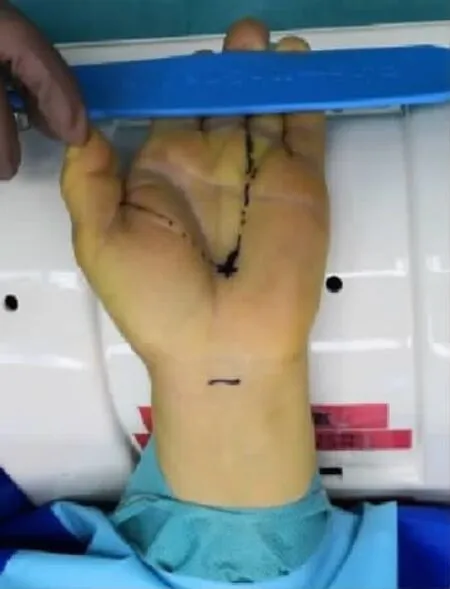
圖1 切口設計
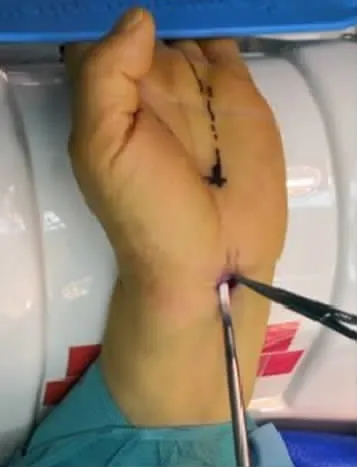
圖2 建立關節鏡入路
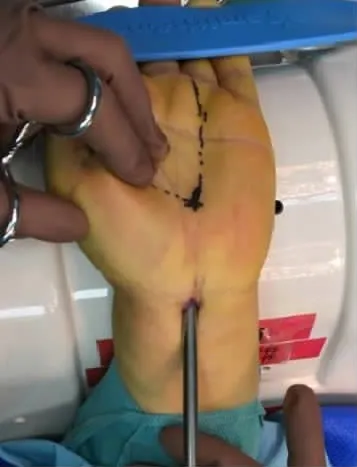
圖3 插入關節鏡套管
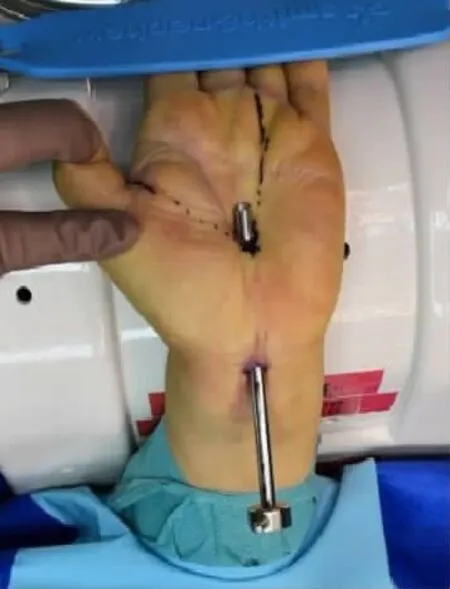
圖4 抽出管芯
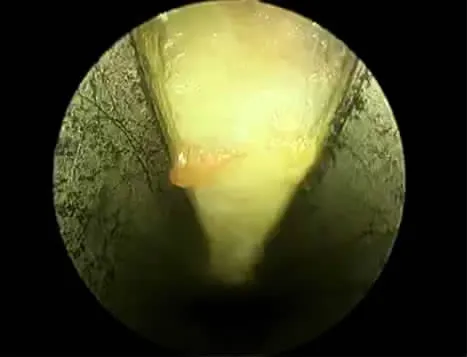
圖5 關節鏡下顯露腕橫韌帶
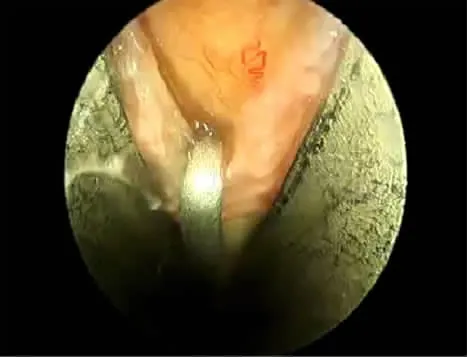
圖6 徹底松解腕橫韌帶
改良小切口手術:術中沿掌部正中線的遠端做長1.5~2.0 cm手術切口(圖7)。切開皮膚后,在切口尺側切開皮下掌腱膜,暴露腕管結構,見局部腕橫韌帶增厚,切開腕橫韌帶見正中神經局部水腫增粗,分別向近端及遠端徹底切開腕橫韌帶,剝離子伸入切開的腕管向前側感觸是否腕管切開完全,若完全,則沖洗手術切口,依次縫合皮膚。無菌敷料加壓包扎。
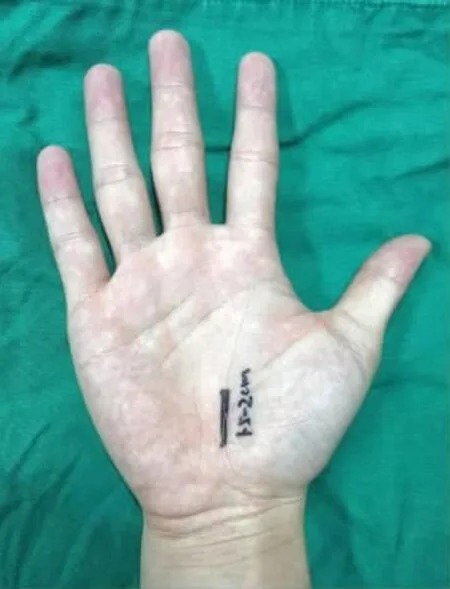
圖7 改良小切口術切口設計
1.4 術后處理
術后定期換藥,未使用抗生素,密切觀察傷口恢復情況,14 d給予拆線。
1.5 觀察指標
記錄術后住院時間、手術費用,追蹤傷口感染、腫脹、瘢痕痛、返支損傷、復發等情況,門診及電話跟蹤觀察患者波士頓腕管量表、術后患者滿意度情況。
1.6 統計學方法
本組數據采用SPSS 20.0統計軟件進行處理,計數資料用率(%)表示,使用 χ2檢驗進行比較;計量資料用均數±標準差(±s)表示,用t檢驗進行差異比較;P<0.05表示該數據具有統計學意義。
2 結果
本組手術均順利完成,所有患者均獲得術后6個月以上隨訪,平均(9±3)個月。兩組患者的手術切口都小,差別可忽略不計;兩組患者均未發生術后傷口感染、腕關節活動受限和返支損傷等并發癥,目前暫未發現有復發情況發生;內鏡組手術常規總費用約為6 500元,改良小切口組常規費用約為5 000元,內鏡組器械費用多出1 500元。
兩組術后瘢痕痛及手掌腫脹等并發癥的發生率:術后3個月對患者進行隨訪,內鏡組發生明顯瘢痕痛 2腕(7.41%),小切口組瘢痕痛 4腕(13.79%)。術后6個月再次隨訪,以上患者疼痛均明顯緩解,甚至消失。術后手掌手術切口周圍發生腫脹的情況分析,其中內鏡組出現該并發癥的有4腕(14.81%),小切口組出現的有3腕(10.34%),統計學分析兩者差異無統計學意義(P>0.05)。以上患者在術后6個月隨訪時,手掌手術切口周圍腫脹情況均消失。
兩組術后住院時間比較:內鏡組術后住院時間(2.33±0.62)d,小切口組(2.45±0.51)d,差異無統計學意義(P>0.05)。
波士頓量表評估癥狀嚴重程度和功能狀態,滿分為100分,正常理想狀態為20分,分數越高,代表功能越差[10]。兩組患者對自身的情況評估,統計分析如下,組內不同時期差異有意義,組間差異無統計學意義(P>0.05,表 1)。
表1 兩組波士頓腕管量表評估比較(±s)
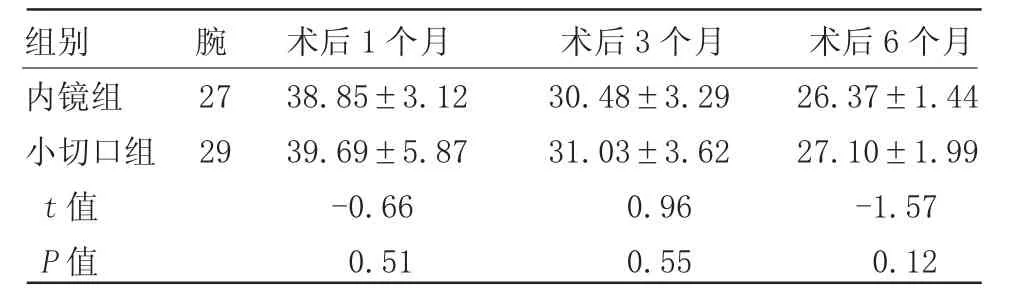
表1 兩組波士頓腕管量表評估比較(±s)
組別 腕 術后1個月 術后3個月 術后6個月內鏡組 27 38.85±3.12 30.48±3.29 26.37±1.44小切口組 29 39.69±5.87 31.03±3.62 27.10±1.99 t值-0.66 0.96-1.57 P值 0.51 0.55 0.12
滿意度調查比較:術后6個月兩組滿意度差異無統計學意義(χ2=0.605,P >0.05,表 2)

表2 兩組術后滿意度比較(n,%)
3 討論
在解剖上,腕管的底端和兩旁由腕骨組成,頂部由較為堅韌的腕橫韌帶覆蓋,有限的橫截面積包含了穿過的正中神經、指淺屈肌腱及指深屈肌腱、拇長屈肌腱,韌帶的增厚、腱鞘炎、關節炎、痛風、骨折、激素等變化均可致管內壓力的增高,神經受壓力的敏感性增加[1,11-13]。外科治療主張通過切斷腕橫韌帶,達到解壓正中神經。本研究采用的小切口為縱行改良有限小切口,避免腕部正中瘢痕可能導致的明顯接觸性疼痛,切口靠腕管遠端,減少了損傷掌皮支的風險,而且沿大小魚際紋交匯處切開皮膚后,軟組織及掌腱膜的切開靠近尺側,有效避免了損傷掌皮支及返支的風險。本研究由高年資醫師做為術者,腔鏡及小切口手術切開操作熟練。研究中隨機將符合入組標準的患者分為兩組,通過追蹤全方位的術前術后的病情恢復情況,探討兩種手術方式的優缺點。
兩組術中切口的長度都很小,患者對切口的長度和美觀都滿意。通過術后追蹤瘢痕痛、手掌腫脹等并發癥的發生,兩組無明顯差異。內鏡組的切口并不能降低瘢痕和手掌腫脹等并發癥的發生率,我們認為,內鏡組表面切口雖然細小,但實際上內鏡套管在皮下腕管內切割導致的創傷還是存在的。內鏡手術是在鏡下鉤刀操作,患者皮下脂肪較少的情況下,鉤刀操作過程中可能直達皮下甚至真皮層,這可能是導致術后切口疼痛的原因。從以上各方面分析,實際上內鏡組造成的創傷并不低于小切口組。
借助波士頓腕管量表讓患者自我評估術后的癥狀及功能。通過兩組組內分析,隨著時間的進展,患者腕部功能逐漸恢復良好,組間分析,暫未發現雙孔內鏡組與小切口組兩組術后的統計學差異,表明內鏡組和小切口組術后恢復情況均較好。術后調查患者的滿意度,內鏡組為92.59%,小切口組為96.55%,P>0.05,因此認為兩組在滿意度上差異無統計學意義。但本組病例樣本量較少,大數據不足。
本院開展內鏡手術的時間早于本次研究時間,本次入組患者內鏡組無發生正中神經返支損傷等神經并發癥,但在以往剛引入該技術前期曾發生相關的神經損傷。根據相關文獻的報道,內鏡手術也容易損傷神經,內鏡手術正確的手術切口位置很重要。本組手術方式中,術中分別在腕第1掌橫紋掌長肌腱尺側橫行0.5 cm小切口及手掌環指橈側緣與拇指尺側緣沿線的交點縱行0.5 cm小切口。這樣的手術切口能盡量避免神經的損傷。同時,在插入套管前應該極度背伸腕關節,理論上在此角度下便于套管的插入,起到保護神經的作用[14]。內鏡手術選擇合適的病例也很重要,本身腕管過窄的患者并不利于套管的插入,強行插入可能造成損傷,此類患者理論上不適合做腕管內鏡的手術,因此術前對于手腕細小者,本組不納入研究項目。操作者的經驗尤其重要,需熟悉腕管的解剖,熟練掌握內鏡的操作,結合既往開放性手術的經驗及內鏡的應用。根據部分文獻的報道,偶有腕部正中神經或者肌肉等組織的解剖變異[15-16],這些變異可能會導致內鏡手術的失敗,目前不建議該部分患者行內鏡手術治療,而術前檢查不能完全排除變異。
本次入組基本為女性患者,與既往研究結果達成共識。拆線前應限制活動,拆線后指導患者適當行功能訓練,長時間不活動會導致關節僵硬和肌腱粘連,過分活動則導致后續功能疼痛。部分患者術后過早過度活動,出現腕部腫脹,與康復訓練不當有關。
綜上所述,內鏡下雙孔入路與我院的改良有限小切口微創治療腕管綜合征都有明顯的治療效果,兩種手術方式均可作為目前治療腕管綜合征的首選方式。但基于內鏡手術對操作者要求一定的學習曲線和配套高端的內鏡設備,患者總體消費更高;而改良小切口手術在解剖學知識的了解及重復手術方面更方便,不需要特殊的手術技藝,因此改良小切口手術可能是大部分醫院更好的選擇。

