濕化高流量鼻導管通氣用于強直性脊柱炎患者全麻誘導通氣氧合療效的分析*
羅南博, 劉志恒△, 李智, 張杰, 李俊杰, 余慶敏, 鄭欣洵
1深圳市第二人民醫院、深圳大學第一附屬醫院麻醉科(廣東深圳 518035); 2深圳市福田區第二人民醫院麻醉科(廣東深圳 518048)
2020年有一篇薈萃分析顯示,我國強直性脊柱炎(ankylosing spondylitis,AS)發病率為2.9/1 000,在世界范圍內處于較高水平[1]。其中約25%~35% AS患者可見髖關節受累,較髖關節未受累者更影響日常功能與生活質量[2]。全髖關節成形術(total hip arthroplasty,THA)適用于AS患者因髖關節受累而產生強烈、持續疼痛或活動度嚴重限制和生存質量嚴重下降的情況。但由于胸廓擴張受限和頸椎強直嚴重等,如何防范AS患者圍術期風險仍是外科醫生和麻醉醫生關注的焦點,其中如何完成AS患者全麻氣管插管即為難點之一。與普通患者氣管插管不同,AS患者頸椎強直,頸項活動度差,當病變累及顳頜關節時,可嚴重影響張口度,這些因素均會影響氣管插管。不合理的插管方式可能會導致患者癱瘓,甚至死亡[3-4],普通喉鏡氣管插管成功率低,僅為70%[5]。臨床上,麻醉醫生往往會選擇最安全的清醒氣管插管方式,此方式可保證氣道通暢的情況下,將導管置入氣管內[6],但同時也給AS患者帶來沉重的心理負擔。如何在保證安全的同時,提高AS患者麻醉滿意度是麻醉醫師一直關注的問題。將濕化高流量鼻導管通氣(humidified high flow nasal cannula,HFNC)運用于困難氣道是當前熱點,其在面部腫瘤通氣困難、聲門下狹窄、甲狀腺巨大腫瘤[7-9]等病例中使用均有顯著療效,其可能為具有潛在困難氣道的AS患者提供更安全、更舒適的插管條件。因此,本研究就HFNC在AS患者全麻氣管插管前呼吸支持的安全性、舒適性及可行性進行探討,為優化AS患者麻醉誘導過程提供依據。
1 資料與方法
1.1 一般資料 本研究已通過深圳市第二人民醫院臨床研究倫理委員會審查,并通過中國臨床試驗注冊中心注冊,注冊號為ChiCTR2100042477。擬收集30例本院2020年12月至2021年4月行髖關節置換術的AS患者。入選標準:年齡 18~50歲;患有AS并計劃實行髖關節置換術的患者;同意參與本研究的患者。排除標準:ASA 分級≥Ⅳ級;鼻腔嚴重堵塞;無法耐受 HFNC;氣道解剖異常;凝血功能異常;患有肺炎、哮喘、慢性支氣管炎、肺氣腫等復雜呼吸道疾病;反流誤吸高危,包括腸梗阻、飽胃、食管反流;孕產婦或哺乳期婦女。
1.2 研究方法 采用前瞻性、開放、單臂研究設計。準備行髖關節置換術的AS患者,在全身麻醉鎮靜后,使用視可尼或纖維支氣管鏡(以下簡稱纖支鏡)行氣管插管操作,并全程使用HFNC(廣州鯨科,HF807C型)輔助支持。具體流程:患者術前30 min靜脈注射長托寧0.5 mg,入室后予以1 μg/kg右美托咪定10 min泵注完畢,丁卡因口咽腔噴霧表麻,佩戴HFNC裝置,鼻套管將保持在原位直至插管成功(包括麻醉誘導、呼吸暫停及插管期間)。設置HFNC裝置溫度34℃,氧濃度100%,流量20 L/min預吸氧,預吸氧時間5 min。隨后靶控泵注丙泊酚血漿濃度3~4 μg/mL,瑞芬太尼血漿濃度3~5 ng/mL,根據麻醉深度監測儀(BIS維持在40~60之間)調整藥量。患者入睡后(BIS降至60以下),調整HFNC流量至50 L/min,使用視可尼喉鏡或纖維支氣管鏡直視下經口氣管插管。待氣管導管進入聲門,接呼氣末二氧化碳檢測儀見確切二氧化碳波形后,靜脈注射肌松藥物羅庫溴銨0.6 mg/kg,完成氣管插管過程。氣管插管結束后,移除HFNC裝置。插管全程控制在20 min內,如期間脈搏血氧飽和度(SpO2)低于90%,改用面罩加壓通氣;如插管時間超過20 min或期間SpO2低于80%,則停藥待患者自然蘇醒后改用清醒氣管插管。
1.3 觀察指標 記錄患者張口距離、甲頦距離、頸項活動度、改良Mallampati分級、上唇咬合分級[10]。操作前記錄: SpO2、無創平均動脈壓(MAP)、心率(HR);插管期間記錄:低SpO2發生率(SpO2<90%為低氧血癥,90%≤SpO2<95%為失飽和狀態)、SpO2最低值、MAP最高值、HR最高值、氣管插管時間[麻醉醫生使用喉鏡或纖支鏡置入口腔開始,到第1次呼氣末二氧化碳分壓(PETCO2)檢測成功結束]、插管后測PETCO2最高值和氣管插管相關并發癥(包括反流誤吸、氣壓傷、氣道痙攣)等;手術后記錄:患者及操作者麻醉滿意度VAS評分(非常不滿意0分,非常滿意10分)。
1.4 統計學方法 使用SPSS 25.0統計軟件,計量資料符合正態分布以均值±標準差表示,不符合正態分布以中位數(四分位數)表示。計數資料將以頻數(百分比)表示。使用配對樣本t檢驗分析操作前與插管過程中不同指標的差異。使用生存分析COX多因素回歸分析不同的因素對于SpO2最低值<95%的風險影響。使用R 4.0.3進行Kaplan-Meier(KM)法描述生存分析并繪制KM曲線。在所有統計分析中將使用雙側檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 術前一般情況 30例入選受試者中,1例拒絕參與,1例取消手術,最終共納入28例受試患者。男26例,女2例,年齡(41.7±5.7)歲,體質指數(BMI)(22.2±2.6)kg/m2。張口距離(3.3±1.0)cm,甲頦距離(6.4±0.7)cm,頸項中位活動度為2.5°。見表1。

表1 患者基線表
2.2 患者插管情況 28例受試患者中,有6例(24.0%)插管期間SpO2<95%,其中1例(3.6%)SpO2<90%。插管時間(10.9±4.3)min。PETCO2最高值為(50.9±6.3)mmHg。患者操作前SpO2、MAP、HR與插管過程中SpO2最低值、MAP最高值及HR最高值分別比較,發現操作前SpO2與SpO2最低值差異無統計學意義(P=0.14),插管時MAP、HR比操作前顯著增高(P<0.05),見表2。插管時SpO2最低值與PETCO2最高值關系情況見圖1。

圖1 SpO2最低值和PETCO2最高值與插管時間的變化
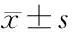
表2 入室后SpO2、血壓MAP以及HR與其在插管過程極值的比較
2.3 低SpO2相關風險因素分析 以插管過程中SpO2最低值是否小于95%作為事件狀態,將SpO2最低值小于95%出現時間作為時間變量,繪制以插管時間為橫軸、SpO2最低值≥95%發生率為縱軸的KM曲線見圖2,計算得SpO2最低值小于95%的平均發生時間為15.9 min。將SpO2最低值是否小于95%作為事件,納入BMI、張口距離、頸項活動、改良Mallampati分級以及上唇咬合試驗分級5個變量。通過建立多因素COX回歸模型見表3,可見與其他困難氣道預測指標相比,只有BMI具有統計學意義(P=0.04),其RR值為2.137,BMI為影響插管過程中SpO2最低值小于95%的獨立因素,BMI每增加1 kg/m2,SpO2最低值小于95%的風險增加1.137倍。

表3 多因素COX回歸模型

圖2 Kaplan-Meier評估插管時SpO2最低值是否小于95%的綜合結果
2.4 術后并發癥及患者滿意度情況 28例受試患者中,無患者需要改清醒氣管插管,未見反流誤吸、氣壓傷、氣道痙攣等并發癥,患者麻醉滿意度VAS (9.1±0.8)分,操作者滿意度VAS (8.9±0.8)分。
3 討論
HFNC是一種通過鼻導管,持續為患者提供可調控且相對恒定吸氧濃度(21%~100%)、溫度(31~37℃)和濕度的高流量(8~80 L/min)吸入氣體的治療方式。本研究中,我們嘗試將HFNC運用于小樣本AS患者的全麻誘導氣管插管中,提示改善氧合也許是可行和安全的。
本研究首次將HFNC運用于AS患者氣管插管誘導期,結果顯示術前SpO2和插管時最低SpO2差異無統計學意義(P>0.05),提示HFNC能為AS患者提供充足的氧合效應。HFNC在氣管插管呼吸支持方面的優勢體現在插管前更高效地去氮給氧和插管過程中提供更長時間的窒息氧合時間。窒息性氧合早在1908年已有學者提出,肺泡內氧吸收速率(250 mL/min)和二氧化碳排出速率(8~20 mL/min)之間的差異會產生負壓梯度(-20 cmH2O)[11],若肺內與外界相通,則該壓力梯度將驅動鼻腔或口腔內的氧氣進入肺部,因此即使患者呼吸暫停,也會避免SpO2迅速下降。經鼻高流量輸送氧氣可減少上呼吸道通氣死腔,并產生持續氣道正壓,提高通氣效率,改善患者窒息時氧合狀態[12]。將HFNC運用于可能造成窒息的困難氣道患者已得到研究學者們的認可[13],有研究者曾將其安全運用于可預見的困難氣道患者[14]以及不可預見的困難氣道患者[15],并被納入《2015年英國困難氣道協會成人非預料的困難氣管插管管理指南》[16],提示HFNC對困難氣道能有效保障氧合穩定。本研究中28例患者均能順利完成氣管插管,平均插管時間超過10 min,有6例(21.4%)患者SpO2在插管期間低于95%,助手輔助托下頜均能將SpO2維持在穩定水平。僅有1例(3.6%)患者插管期間最低SpO289%,采用托下頜及面罩加壓給氧后改善。該例患者肥胖(BMI 30.1 kg/m2),考慮血氧降低與此因素相關;另外考慮患者舒適性,本研究設計預充氧流量20 L/min,時間較短,呼吸系統內氮氣未充分排除,也可能是血氧降低因素之一。多項臨床研究表明,使用HFNC策略可改善圍術期氧合作用。一項隨機單中心研究把患者分為兩組,一組患者在插管前使用HFNC(100% FiO2,60 L/min)預吸氧4 min,并聯合無創通氣NIV(壓力支持通氣為10 cmH2O,PEEP為5 cmH2O),另一組在插管前僅使用NIV。HFNC/NIV組維持較高的SpO2(100%vs.96%)和較低的SpO2低于80%(0vs.21%)發生率[17]。另一項納入101例患者的研究也報道了類似結果,與非重復呼吸面罩組相比,HFNC組患者在預吸氧期結束時的外周血氧飽和度更高(100%vs.94%),且出現重度低氧血癥的患者更少(2%vs.14%)[18]。除了插管前使用HFNC外,拔管前使用也能有效提高術后氧合指數[19]。針對AS困難氣道的患者運用HFNC能否改善插管時氧合還需要更大樣本量研究進一步證實。
除了插管期間的氧合狀態,長時間呼吸暫停引起的高碳酸血癥也引人關注。2014年Patel等[14]運用HFNC輔助咽喉、氣管手術全麻后通氣,最長呼吸暫停時間長達65 min,PETCO2高達114 mmHg。本研究最長插管時間19 min,PETCO2最高60 mmHg,共有21例(75%)患者插管后PETCO2超過45 mmHg。從線性關系圖可見,PETCO2會隨著插管時間增加而升高,線性方程計算得每分鐘升高1.1 mmHg,與Patel等[14]報道的PETCO2每分鐘升高量相同。在早期的一項模擬全氣道阻塞的研究[20]中,二氧化碳無法被沖刷排出時,動脈血氣二氧化碳分壓(PaCO2)每分鐘增加3.4 mmHg,比使用HFNC時測得的PaCO2每分鐘增加1.8 mmHg[21]明顯偏高,說明使用HFNC能降低窒息患者的二氧化碳積聚,具體的機制尚不明確,可能與高氧流量與心源性震蕩所致的聲門上氣體湍流相關[22]。但值得關注的是,有研究[21]也提出術前呼氣末PETCO2與動脈血氣PaCO2的差值為5.4 mmHg,呼吸暫停超過20 min后該差值可增至16.8 mmHg(P<0.000 1),因此動脈血PaCO2在長時間呼吸暫停后比呼氣末PETCO2明顯更高,我們也許會低估二氧化碳的蓄積。因此,為了避免高碳酸血癥發生,本研究將插管時間控制在20 min以內。二氧化碳蓄積與哪些因素相關以及如何有效預防二氧化碳蓄積仍需要進一步研究。
本研究中,有6例患者在插管期間SpO2低于95%,我們通過KM曲線與Cox回歸多因素分析可見BMI增加SpO2<95%發生風險。本研究插管過程氧氣流量為50 L/min,雖然在此流量可以產生一定的氣道正壓,但很難滿足肥胖患者全麻舌后墜后開放氣道的需求,可能是此類患者產生低氧血癥的主要原因。盡管將HFNC運用于患有呼吸睡眠暫停綜合征(OSA)的患兒時被證實能有效減少呼吸相關不良事件并且改善氧合[23],但對肥胖的成人是否適用仍有爭議。一項麻省總醫院回顧性研究[24]將29例使用HFNC行耳鼻喉手術的患者分為低SpO2組和正常SpO2組,顯示BMI高的患者與SpO2下降相關。而另有研究[25]指出在相同的吸入氧濃度(FiO2=40%)時,使用HFNC(60 L/min流量)和標準鼻導管(4 L/min流量)吸氧對異丙酚鎮靜下結腸鏡檢查的病態肥胖患者低氧血癥的預防作用無顯著差異。因此HFNC如何安全有效運用于肥胖患者及是否有BMI適用臨界值仍需更多數據支持。
本次研究招募的AS患者氣管插管難度較大,平均張口距離3.3 cm,中位頸項活動度2.5°,其中包括2次甚至3次手術者(25%),2例有困難插管史,其中1例曾因全麻后SpO2反復下降放棄插管改清醒插管,患者滿意度低。有國內研究者收集21例AS患者氣管插管數據,其中2例分別在3次和4次插管后方才成功,嘗試運用了2~3種插管工具[26]。在本次研究中未見需改清醒氣管插管患者,術后麻醉滿意度高[VAS(9.1±0.8)分];操作者使用HFNC經鼻通道吸氧,有足夠的空間與時間進行經口硬鏡或軟鏡插管操作,術后操作滿意度高[VAS(8.9±0.8)分]。考慮患者存在插管失敗可能,因此本研究在全麻誘導插管成功前未使用肌松藥物,在臨床工作中針對插管條件較好的患者也可考慮給予短效肌松藥物琥珀膽堿輔助氣管插管[27]。本研究術后未見反流誤吸、氣壓傷、氣道痙攣等并發癥發生。與傳統高頻通氣可能所致的氣胸、縱膈氣腫、皮下氣腫等[28]不同,運用HFNC所致的氣壓相關并發癥如腦積氣、氣胸[29-30]等常發生于兒童,但也應引起足夠重視。高流量所產生的壓力是否會引起賁門擴張引起反流誤吸仍需要進一步研究探討。目前數據表明將HFNC運用于AS患者能有效提高醫患舒適度與滿意度。
本研究首次將HFNC成功運用于存在困難氣道風險的AS患者氣管插管過程,但因倫理要求未設置對照組,不具備可比性;樣本量有限,檢驗效能低;研究中未進行血氣分析,僅通過SpO2與PETCO2判斷氧合與CO2情況,準確性降低。未來仍需更大樣本量研究證實HFNC運用于AS患者的安全性與有效性。
綜上所述,HFNC運用在AS患者全麻誘導安全有效,患者滿意度高,可進一步研究后在臨床上推廣使用。

