比較右美托咪定與納布啡分別用于腹腔鏡下全子宮切除術后鎮痛鎮靜的效果
吳天香,趙燕
江蘇省儀征市人民醫院麻醉科,江蘇儀征211400
全子宮切除術在臨床婦科屬于常見術式,其主要用于子宮腫瘤與部分子宮出血及附件病變的治療,腹腔鏡下全子宮切除術安全高效,但仍屬于強烈應激源,其會使患者在手術治療后出現強烈的疼痛癥狀,增加機體兒茶酚胺分泌,使血壓與心率出現明顯波動,增加患者痛苦,使患者發生躁動,因此做好術后鎮痛鎮靜對于患者的疾病治療具有積極意義[1]。右美托咪定屬于α-腎上腺素受體激動劑,可使接受全身麻醉的患者機體的血流動力學波動得以減輕[2]。納布啡屬于阿片受體激動-拮抗劑,可取得比鹽酸哌替啶高5~9倍的鎮痛強度,具備較好的鎮痛效果[3]。對于兩種藥物在腹部手術治療后鎮痛鎮靜效果目前尚無相關報道。該次研究就選取2017年1月—2020年3月該院收治的接受腹腔鏡下全子宮切除術治療的患者102例,比較右美托咪定與納布啡分別用于腹腔鏡下全子宮切除術后鎮痛鎮靜的效果。現報道如下。
1 資料與方法
1.1 一般資料
選取該院收治的接受腹腔鏡下全子宮切除術治療的患者102例,按照隨機數字表法,分為對照組與觀察組,各51例。對照組年齡35~58歲,平均(42.86±4.61)歲;體質量42~68 kg,平均(55.62±8.47)kg;ASA分級:Ⅰ級26例,Ⅱ級25例。觀察組年齡35~58歲,平均(42.50±4.47)歲;體質量43~65 kg,平均(55.21±8.00)kg;ASA分級:Ⅰ級24例,Ⅱ級27例。兩組一般資料差異無統計學意義(P>0.05),具可比性。
納入標準:具備腹腔鏡下全子宮切除術適應證[4];具備正常心、肺、肝功能;ASA分級為Ⅰ~Ⅱ級;對研究內容知情同意;研究經醫院倫理委員會批準。
排除標準:酗酒患者;具備阿片類藥物濫用史的患者;哮喘疾病患者;精神異常患者。
1.2 方法
全部患者麻醉前均禁食禁飲8 h,入室后進行生命體征監測,為患者采用0.1 mg/kg咪達唑侖(國藥準字:H2006 7040)、1~2 mg/kg異丙酚(國藥準字H20143252)、0.20~0.25 mg/kg苯磺酸順阿曲庫銨(國藥準字H20060869)、0.4~0.5 μg/kg舒芬太尼(國藥準字H20054171)進行靜脈注射,開展麻醉誘導,誘導成功后為患者實施機械通氣,手術治療過程中持續為患者應用0.2 mg/(min·kg)異丙酚與0.2 μg/(min·kg) 注 射 用 瑞 芬 太 尼 (國 藥 準 字H20030197,規格:1 mg)靜脈泵注,手術開始泵輸,手術結束前5 min停藥,術畢前1 h采用0.2 μg/kg舒芬太尼靜脈注射,預防反跳痛法,縫皮時停止應用異丙酚與瑞芬太尼,為患者開展自控鎮痛。對照組應用1 μg/kg右美托咪定(國藥準字H20090251)融于100 mL 0.9%氯化鈉注射液,觀察組應用100 mg納布啡(國藥準字H20130127)融于100 mL 0.9%氯化鈉注射液,加入到自控鎮痛泵內,以2 mL/h的速度維持輸注,自控給藥量2 mL/次,給藥時間為30 min,最大給藥劑量為6 mL/h。
1.3 觀察指標
①兩組術后2、4、8、12、24、48 h的Ramsay鎮靜評分與視覺模擬評分法(VAS)評分,Ramsay鎮靜評分為1~6分,若評分為2~4分則為鎮靜滿意,達到5分及以上則為鎮靜過度[5];VAS評分共0~10分,評分越高則疼痛度越明顯[6];②兩組不良反應發生情況。
1.4 統計方法
2 結果
2.1 兩組術后鎮靜效果比較
相較于對照組,觀察組術后8、12、24 h的Ramsay鎮靜評分均更高,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者術后Ramsay鎮靜評分比較[(±s),分]Table 1 Comparison of Ramsay sedation scores between the two groups of patients[(±s),points]
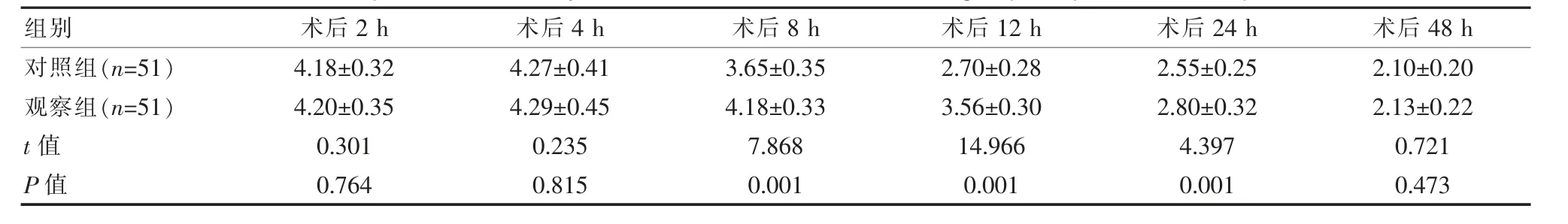
表1 兩組患者術后Ramsay鎮靜評分比較[(±s),分]Table 1 Comparison of Ramsay sedation scores between the two groups of patients[(±s),points]
?
2.2 兩組術后鎮痛效果比較
相較于對照組,觀察組術后8、12、24 h的VAS評分均更低,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者術后VAS評分比較[(±s),分]Table 2 Comparison of postoperative VAS scores between the two groups of patients[(±s),points]
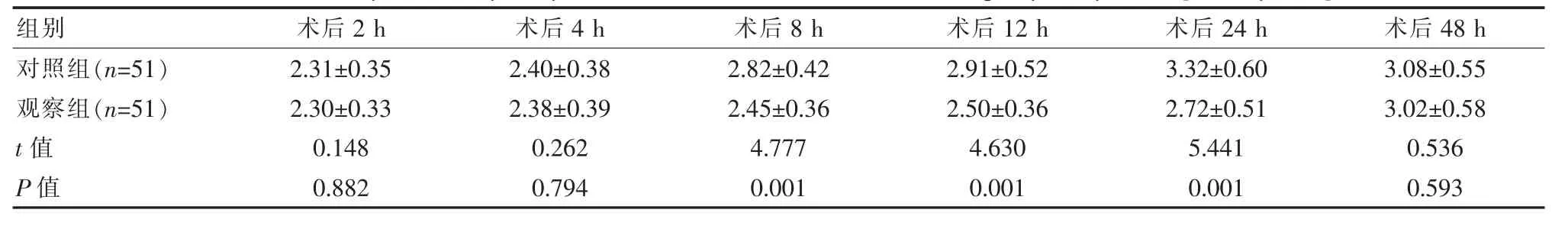
表2 兩組患者術后VAS評分比較[(±s),分]Table 2 Comparison of postoperative VAS scores between the two groups of patients[(±s),points]
?
2.3 兩組不良反應發生率比較
對照組發生惡心2例,嘔吐2例,皮膚瘙癢1例,不良反應發生率為9.80%;觀察組發生惡心2例,嘔吐2例,皮膚瘙癢2例,不良反應發生率為11.76%。兩組不良反應發生率差異無統計學意義(χ2=0.102,P=0.750)。
3 討論
全子宮切除術的開展會對機體造成較大的手術創傷,術后疼痛度較為嚴重,因此做好術后鎮痛鎮靜干預顯得尤為重要[7]。目前臨床麻醉工作中,右美托咪定與納布啡均為常用的鎮痛鎮靜藥物[8]。右美托咪定屬于新型α2-腎上腺素受體激動劑,其可對機體中樞和外周神經系統發揮作用,對交感神經產生抑制,從而使患者機體的血流動力學保持穩定,同時可發揮鎮痛和鎮靜作用[9]。有資料報道稱,右美托咪定可依靠對機體脊髓背角神經元電活動進行抑制,從而使突觸前膜功能得到抑制,阻斷神經末梢遞質的大量釋放,由此使傷害性刺激沖動的傳導受到影響,并且可使機體內源性阿片類物質釋放增加,發揮更為明顯的鎮痛效果[10]。也有資料表明,右美托咪定可依靠激動α2AR來對體溫調節中樞起到抑制作用,將機體寒戰閾值降低,使機體寒戰的出現得到抑制[11]。但也有資料報道,右美托咪定在穩定術中血流動力學方面效果突出,但對于術后鎮痛鎮靜效果并非十分理想[12]。
該次研究結果顯示,相較于對照組,觀察組術后8 h的Ramsay鎮靜評分為(4.18±0.33)分,12 h為(3.56±0.30)分,24 h為(2.80±0.32)分,均高于對照組的(3.65±0.35)分,(2.70±0.28)分,(2.55±0.25)分,且同時段觀察組VAS評分低于對照組(P<0.05),提示納布啡在全子宮切除術治療后鎮痛鎮靜中的效果優于右美托咪定,與畢小寶等[13]研究報道:納布啡組術后12 h的Ramsay鎮靜評分為(3.80±0.45)分,高于右美托咪定組的(2.58±0.30)分,納布啡組術后12 h的VAS評分為(2.71±0.43)分,低于右美托咪定組的(3.15±0.48)分基本相符。分析原因,納布啡屬于κ受體完全激動劑,鎮痛效果較強,同時起效速度快,半衰期長,在抑制內臟痛中的效果突出。納布啡可將μ受體阻斷,同時使κ受體激活[14]。有資料表明,納布啡不僅可發揮理想的鎮痛鎮靜效果,同時還可依靠阻斷μ受體,最大程度避免瘙癢、呼吸抑制的發生[15]。該次研究中兩組不良反應差異無統計學意義(P>0.05),表明兩種藥物應用均具備較好的安全性。
綜上所述,腹腔鏡下全子宮切除術治療中右美托咪定與納布啡均可取得較好的鎮痛鎮靜效果,相較之下納布啡應用效果更佳,具備更好的臨床應用價值。

