HBP 及24h 乳酸清除率對重度膿毒癥合并肺部感染患者病情轉歸及預后的評估價值
張 超,李洪靜,王青青,張 鑫,陳德鵬,李百騰
(1.淮安市洪澤區人民醫院重癥醫學科,江蘇 淮安 223100;2.徐州市礦務集團總醫院塵肺科,江蘇 徐州 221006)
膿毒癥(sepsis)是由機體感染引起的全身炎癥反應綜合征,可引發多器官功能及循環障礙,常由于肺炎、腹膜炎、泌尿系統感染、膽管炎等引起[1]。膿毒癥可發展為重度膿毒癥和膿毒性休克,病死率高達30%~70%[2],其中肺炎合并重度膿毒癥是導致患者死亡的主要原因之一。肝素結合蛋白(heparinbinding protein,HBP)是由成熟的中性粒細胞分泌的一種抗菌蛋白質,參與炎癥反應,在機體出現感染的早期HBP 水平就會明顯上升[3]。近年來,越來越多的研究表明外周血清內HBP 水平可以作為早期評估膿毒血癥的指標,并且其水平能夠反應患者病情的嚴重程度,高水平的HBP 影響患者病情轉歸,預后較差[4-6]。血乳酸(blood lactic acid,LAC)作為糖酵解產物,可以反映出細胞和組織缺氧和灌注不足的情況,聯合體內LAC 的清除率共同評估膿毒癥患者的病情及預后[7]。重度膿毒血癥合并肺部感染預后較差,嚴重威脅患者的生命安全,篩選評估重度膿毒血癥合并肺部感染患者的生化指標,對患者進行早期診斷有利于進行及時救治,降低患者病死率。本研究旨在探討外周血內HBP 和24h 乳酸清除率對重度膿毒血癥合并肺部感染患者病情轉歸及預后的評估價值。
1 資料與方法
1.1 一般資料 選擇2019 年10 月-2020 年10 月江蘇省淮安市洪澤區人民醫院急診或重癥加強護理病房(Intensive Care Unit,ICU)收治的重度膿毒癥合并肺部感染患者共62 例,其中男性37 例,女性25 例。本研究經本院道德倫理委員會批準,通過患者及家屬知情同意且簽署同意書。依據28 d 預后分為為存活組37 例,死亡組25 例。納入標準:①經本院確診為重度膿毒血癥合并肺部感染的患者;②年齡18~80 歲。排除標準:①肝腎功能嚴重異常、惡性腫瘤、合并自身免疫性疾病者;②妊娠及哺乳期婦女;③臨床資料不完整,不配合隨訪者。
1.2 方法 所有患者入院24h 內進行急性生理學及慢性健康狀況評估系統Ⅱ(Acute Physiology and Chronic Health Evaluation Scoring System Ⅱ,APACHE Ⅱ),APACHE Ⅱ評分=急性生理評分+年齡評分+慢性健康評分。計算患者血清中HBP 水平,采用血氣分析儀檢測患者體內LAC 含量,運用公式計算24h LCR,計算公式:24h LCR=(入院時乳酸濃度-入院后24h 乳酸濃度)/入院時乳酸濃度×100%。
1.3 觀察指標 比較兩組一般資料、APACHEⅡ評分、HBP 水平及24h LCR。
1.4 統計學方法 應用SPSS 21.0 軟件對數據進行統計學分析。計數資料用(%)表示,采用χ2檢驗;計量資料用()表示,采用t檢驗;采用Pearson 分析患者APACHE Ⅱ評分分別與HBP 水平、24h LCR 水平的相關性,COX 生存回歸分析影響重度膿毒血癥合并肺部感染患者的病情轉歸與預后的危險因素。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組一般資料的比較 兩組年齡、性別比較,差異無統計學意義(P>0.05);死亡組重度膿毒癥合并肺部感染患者APACHE Ⅱ評分及HBP 水平高于存活組,24h LCR 低于存活組,差異有統計學意義(P<0.05),見表1。
表1 兩組一般資料的比較(n,)

表1 兩組一般資料的比較(n,)
2.2 影響重度膿毒癥合并肺部感染患者病情轉歸與預后的危險因素分析 以重度膿毒癥合并肺部感染患者的年齡、性別、APACHE Ⅱ、HBP 水平、24h LCR為自變量,以重度膿毒癥合并肺部感染患者28 天生存狀態為應變量,進行COX 生存回歸分析。COX 單因素分析顯示,重度膿毒癥合并肺部感染患者的年齡及性別不是評估其病情轉歸及預后的因素(P>0.05);高水平的HBP(HR>1)及高水平的APACHEⅡ評分(HR>1)是阻礙重度膿毒癥合并肺部感染患者病情轉歸及預后良好的危險因素(P<0.05);而高效率的24h LCR(HR<1)是促進重度膿毒癥合并肺部感染患者病情轉歸及預后良好的有利因素(P<0.05);COX 多因素分析顯示,患者的年齡、性別與APACHE Ⅱ評分不是重度膿毒血癥合并肺部感染的影響因素(P>0.05);血清HBP 水平和24h LCR 是影響重度膿毒血癥合并肺部感染患者病情轉歸及預后的獨立因素(P<0.05);HRHBP=1.095,即隨著HBP水平的增加,患者死亡的風險增加9.50%;HR24hLCR=0.943,即隨著體內24h 乳酸清除率的提高患者死亡的風險會相對減少5.70%,見表2。
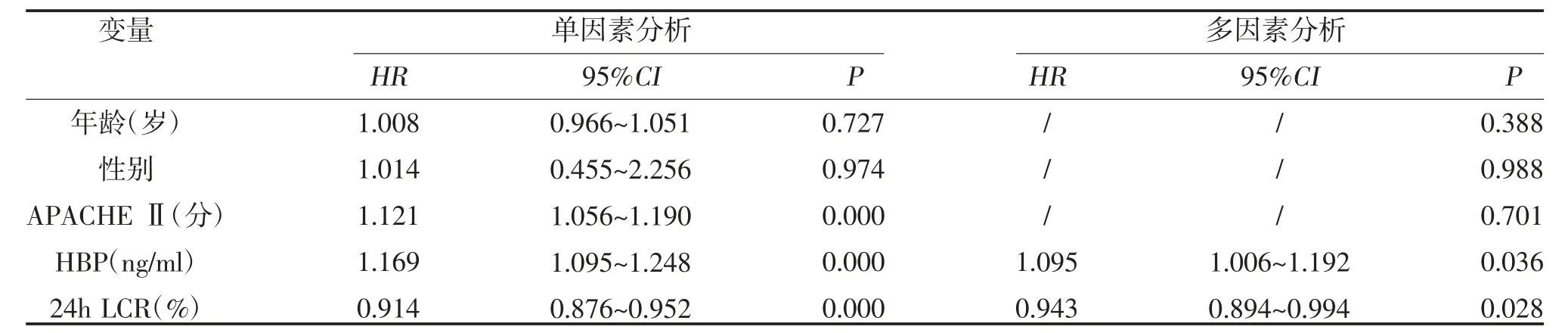
表2 影響重度膿毒血癥合并肺部感染患者的危險因素分析
2.3 重度膿毒癥合并肺部感染患者APACHE Ⅱ評分與HBP 水平、24h LCR 的相關性分析 經Pearson 法分析顯示,APACHEⅡ評分與重度膿毒癥合并肺部感染患者外周血清HBP 水平呈正相關(r=0.833,P<0.05);APACHEⅡ評分與重度膿毒血癥合并肺部感染患者24h LCR 水平呈負相關(r=-0.522,P<0.05)。
3 討論
膿毒癥是由機體對感染反應失調而導致的危及生命的器官功能障礙,按其嚴重程度可分為膿毒癥、重度膿毒癥(severe sepsis)和膿毒性休克(septic shock)[8]。膿毒癥在全球范圍內發病率、致死率均較高,是患者進入ICU 的主要原因之一[9]。膿毒癥治療花費高,醫療資源消耗大,嚴重影響患者的生活質量,威脅患者的生命健康。呼吸系統疾病肺部感染極易引發膿毒血癥,重度膿毒癥合并肺部感染是患者死亡的主要原因之一[11]。膿毒癥的傳統血清診斷指標包括白細胞計數(WBC)、降鈣素原(PTC)、C 反應蛋白(CRP)等,但是這些指標的特異性不高。因此,篩選出對重度膿毒癥合并肺部感染患者進行評估、早期診斷的的生化指標就尤為重要。
APACHEⅡ評分是急性生理學及慢性健康狀況評分系統,包括急性生理評分、年齡評分和慢性健康評分3 部分,最后得分為三者之和。APACHEⅡ評分系統可作為評估危重癥患者預后的指標,分值越高病情越重。本研究中,死亡組APACHEⅡ評分高于存活組(P<0.05)。HBP 是由成熟的中性粒細胞分泌的一種抗菌蛋白質,是細菌感染最早升高的標志物之一,在體內介導炎癥反應保護宿主細胞。另外,HBP 可以增加血管壁的通透性,釋放干擾素、腫瘤壞死因子等炎性介質。正常人血清中的HBP 含量很低,一般不超過10 ng/ml,發生感染時HBP 含量升高,膿毒性休克的患者HBP 含量可高達30 ng/ml。越來越多的研究表明,血清HBP 水平不僅在膿毒癥早期即可明顯升高而且其升高程度與膿毒血癥的嚴重程度呈正相關,對評估膿毒癥患者的病情轉歸及預后存在一定的價值[12,13]。本研究中發現死亡組HBP 水平高于存活組(P<0.05),危險因素分析發現外周血清內的HBP 水平是影響重度膿毒癥合并肺部感染患者病情轉歸及預后的獨立因素,體內高水平的HBP 會使患者的死亡風險增加9.50%。LAC 是在無氧條件下由葡萄糖在細胞漿中通過糖酵解的途徑而產生的。LAC 水平是反應機體氧代謝和全身灌注情況的重要指標。全LAC 的正常值是0.5~1.7 mmol/L,當LAC>2.0 mmol/L 時可診斷為高乳酸血癥,當LAC>4.0 mmol/L 時患者的病死率顯著提高。重度膿毒血癥患者伴有器官功能障礙、組織灌注不良或低血壓,進而會導致乳酸生成增加。然而體內LAC 的生成受多種因素的影響,僅檢測體內的乳酸水平來評估重度膿毒血癥的病情轉歸和預后,具有一定的局限性。有研究表明[14]LAC 和24h LCR 聯合用于評估膿毒血癥患者的病情轉歸及預后更有價值。本研究通過對患者24h LCR 的檢測發現,死亡組患者24h LCR 低于存活組(P<0.05),并且24h LCR 水平是影響重度膿毒癥合并肺部感染患者病情轉歸及預后的獨立因素,高效率的24h LCR 可以使患者的死亡風險減少5.70%。
綜上所述,HBP 水平及24h LCR 水平用于評估重度膿毒癥合并肺部感染患者病情轉歸及預后具有一定的價值。而將HBP 水平聯合24h LCR 評估方法廣泛運用于臨床,提高重癥膿毒癥合并肺部感染患者早期的救治率,還需還需進行更加深入的研究。

