NRS-2002評分與PG-SGA評分法在老年消化道腫瘤患者中的應用
曾 燕,東 燕,劉軍妮
(山東第一醫科大學附屬省立醫院 山東濟南250021)
消化道惡性腫瘤是危害人類健康的主要疾病之一,國內外研究表明,有31%~87%的惡性腫瘤患者存在營養不良,40%~80%的消化道惡性腫瘤患者合并不同程度的營養不良,15%的患者確診時近6個月體重丟失超過10%,尤其以消化系統或頭頸部腫瘤最常見[1-2]。老年營養量化評估對指導老年消化道腫瘤患者的營養支持的重要作用一直受到老年醫學科的重視,營養不足和營養風險導致手術、化療病死率和不良反應發生率升高、住院時間延長,嚴重影響其身心狀態[3-5]。目前,對老年營養狀況的評估還沒有金標準[3-4,6-9]。NRS-2002評分是2002年在ESPEN大會上推出用于成年住院患者營養風險篩查的評分標準[1,10],適用于住院1 d以上的患者(指預計患者住院時間>1 d,非門診或24 h住院患者)。住院患者入院24 h內應完成營養風險篩查。NRS-2002評分簡易、快捷、經濟,是基于醫院營養不良風險的發生率而進行監測的指標。患者主觀整體評價法 (PG-SGA)是在SGA基礎上發展起來的,1994年由美國Ottery提出,用來評價腫瘤患者的營養狀況,已得到美國營養師協會的認可,被應用到評價癌癥患者的營養情況中[11]。上述兩種營養評分從不同角度評價患者的營養狀態,在我院老年營養評估中同時進行。鑒于老年消化道惡性腫瘤患者有年老體弱居多、平均住院日長、并發癥多的特點,正確認識NRS-2002評分評價法與PG-SGA評分對老年消化道腫瘤患者營養狀態的評價及臨床治療指導非常必要。本研究分別應用NRS-2002評分法和PG-SGA評分兩種方法對我院老年惡性腫瘤患者進行營養狀況評估并作相應的比較,以期評價兩種評分方法對臨床治療指導方面的價值。現報告如下。
1 資料與方法
1.1 臨床資料 2019年 6月 1日~2020年12月30日住院的88例老年消化道惡性腫瘤患者為研究對象。納入標準:病理確診為消化道惡性腫瘤,經手術或放化療后病情較穩定,來我院門診或病房進行首次對癥治療、藥物抗癌、營養及免疫治療患者。排除標準:化療放療進行中病情不穩定、臨終狀態、有精神疾患史、不能理解問卷內容者。男41例(46.6%)、女47例(53.4%),年齡(72.39±6.39)歲;食管癌21例(23.8%),胃癌16例 (18.2%),肝癌10例(11.3%),胰腺癌9例(10.2%),結直腸癌32例(36.4%)。本研究經醫院醫學倫理委員會批準。
1.2 方法
1.2.1 體格測量 期間清晨,空腹免鞋,穿著輕便單衣或患者服,由護士統一測量身高、體重,采用兩次測量取均數的方法。體重精確到0.1 kg,身高精確到0.5 cm。
1.2.2 NRS-2002評分 狀態、營養狀態和年齡進行評分[1,10]。①疾病狀態:骨盆骨折或慢性疾病患者合并以下疾病:肝硬化、慢性阻塞性肺疾病、長期血液透析、糖尿病、腫瘤為1分;合并腹部重大手術、中風、重癥肺炎、血液系統腫瘤為2分,顱腦損傷、骨髓抑制、加護病患(APACHE>10分)為3分。②營養狀態:正常為0分;3個月內體重>5%,或最近1周進食量(與需要量相比)減少20%~50%為1分;2個月內體重減輕>5%,或體質量指數(BMI)18.5~20.5,或最近1周進食量(與需要量相比)減少50%~70%為2分,1個月內體重減輕>5%,或BMI<18.5(或血清白蛋白<35 g/L),或最近1周進食量(與需要量相比)減少70%~100%為3分。年齡>70歲為1分。③結果的評定:總評分=疾病狀態評分+營養受損評分+年齡。如總分≥3分,有營養不良,需要營養支持;<3分,如果接受重大手術,則每日重新評估營養狀況。總分0分為營養正常者、總分1~2分為潛在營養不良者,總分≥3分為營養不良者。
1.2.3 PG-SGA評分 采用腫瘤患者主觀整體營養評估(衛生行業標準WS/T555-2017)工具,判斷當前營養狀況,營養不良原因及程度。PG-SGA評分由Ottery制訂[11],內容分為患者評定(體重變化、癥狀、攝食情況、活動能力等)和醫務人員評定(疾病、代謝應激、體格檢查等),共23個條目。①體重丟失(急性和亞急性體重丟失)評分:1個月內體重丟失10%或6個月內體重丟失20%計為4分;1個月內體重丟失5.0%~9.9%或6個月內體重丟失10%~19.9%計為3分;1個月內體重丟失3.0%~4.9%或6個月內體重丟失6.0%~9.9%計為2分;1個月內體重丟失2.0%~2.9%或6個月內體重丟失2%~5.9%計為1分;1個月內體重丟失0%~1.9%或6個月內體重丟失0%~1.9%計為0分。②存在以下疾病狀態計為1分:癌癥,AIDS,肺源性或心源性惡病質,出現壓力性損傷、開放傷口或瘺,存在創傷,年齡>65歲。③代謝應激評分:評估已知可增加蛋白質和熱卡的情況,根據發熱、體溫情況和激素的使用,分為沒有0分,輕度1分,中度2分,其中,長期使用潑尼松10 mg/d為2分,這部分評分為5分。④體格檢查部分評分(脂肪儲存、肌肉情況、水分情況)的主觀評價,沒有異常0分,輕度異常1分,中度異常2分,嚴重異常3分。⑤PG-SGA總體評估分級:A級為營養良好,無體重丟失或水潴留,近期無營養不良障礙或明顯改善,允許足夠的攝入,功能上無障礙或近期明顯改善,體格檢查無損害或慢性損害近期明顯改善;B級為輕度營養不良或可疑營養不良,1個月體重丟失5%(或6個月體重丟失10%),體重不穩定,不丟失,攝入減少,有影響營養的狀況存在,輕度功能障礙或近期功能惡化,有輕度或和中度脂肪;C級為嚴重營養不良,1個月體重丟失>5%或6個月體重丟失>10%,體重不穩定,不增加(如持續丟失),攝入嚴重減少,有影響營養的癥狀存在,嚴重功能障礙或近期功能明顯惡化,有明顯的營養不良癥狀(肌組織嚴重丟失,可能有水腫)。結果評定:0~1分不需要營養支持;2~3分營養師、護士或其他工作人員根據癥狀和實驗室檢查,對患者及家屬進行藥物治療指導;4~8分需要營養師營養支持,根據癥狀調查表與護士或醫生聯系;≥9分急切地需要改善不適應證和/(或)營養支持治療。
1.2.4 傳統營養指標檢測 體液成分分析儀:采用節段多頻率生物電阻抗測量方法(DSM-BIA法)。
1.2.5 實驗室指標 包括血紅蛋白(Hb)、淋巴細胞計數、白蛋白 (ALB)、血糖(GIU)、甘油三酯(TG)、總膽固醇(TC)、電解質[血鉀(K)、血鈉(Na)])。①Hb、白細胞總淋巴細胞計數(TLC):用比色法Sysmex XN 9000全自動血液體液分析儀檢測。②GIU、TG、TC、ALB:由 BECKMANCoulterAU 5800自動生化分析儀測定。

2 結果
2.1 NRS-2002評分和PG-SGA評分的不同組別傳統營養指標比較 見表1。
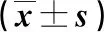
表1 NRS-2002評分和PG-SGA評分的不同組別傳統營養指標比較
2.2 NRS-2002評分和PG-SGA評分的不同組別實驗室檢查指標比較 見表2。
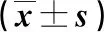
表2 NRS-2002評分和PG-SGA評分的不同組別實驗室檢查指標比較
3 討論
隨著年齡的增長,老年人因機體病理生理的改變,存在許多代謝功能的降低[11-12],在生理上,存在以下特點:①代謝功能減低;②人體成分改變:細胞量下降,表現為肌肉組織量減少而出現肌肉萎縮,總體水減少,骨組織礦物質減少;③消化系統、免疫系統及感覺器官功能的衰退,蛋白質、脂質和碳水化合物代謝方面均產生變化。其中,骨骼肌蛋白質合成減低,即為老年人肌肉減少癥[13-14]。老年人體脂肪含量增加,易出現“肌減癥性肥胖”[13]。老年人碳水化合物代謝降低既是衰老的標志之一,又是衰老的結局。在老年消化道腫瘤患者中,吸收和消化器官的腫瘤是影響其功能的重要因素,臨床上應用的營養篩查是利用簡單、有效的工具對患者營養狀況進行初步評價的過程,對老年消化道腫瘤患者的疾病評估有重要意義。營養篩查由醫生、護士和健康服務人員完成,目前臨床上通用的篩查工具是歐洲腸外腸內營養學會推薦的NRS-2002評分[1,10]以及用于社區營養人群的營養不良通用篩查工具(MUST),中華醫學會腸外腸內營養學分會老年學組診療指南推薦前者為老年患者的篩查工具。患者PG-SGA是在SGA基礎上發展起來的,已得到美國營養師協會的認可,被應用到評價癌癥患者的營養情況中。本研究的PG-SGA評分采用腫瘤患者主觀整體營養評估(衛生行業標準WS/T555-2017)工具,判斷當前營養狀況,營養不良原因及程度。在本研究中,我們比較了NRS-2002評分與PG-SGA評分在老年消化道腫瘤患者中對營養狀態指標的評價以及對實驗室常規檢查的評價,對兩種評價方法的臨床營養不良分級判斷的價值進行了初步的探討。
本研究結果表明,經NRS-2002評分后對于患者營養狀態的客觀指標組間比較,與輕度營養不良組比較,可疑營養不良組在傳統營養指標BMI、基礎代謝、四肢骨骼肌質量指數、總水分、腰臀比均減低(P<0.05);與可疑營養不良組比較,嚴重營養不良組BMI、基礎代謝、四肢骨骼肌質量指數均減低(P<0.05);體脂肪和體脂百分比升高(P<0.05)。該結果與老年人合并消化道腫瘤的病理生理狀態規律一致[13,15]。經PG-SGA評分分組,與不需要干預組比較,需要藥物指導和營養支持組BMI、基礎代謝、四肢骨骼肌質量指數、總水分、腰臀比均減低(P<0.05);與需要藥物指導組比較,急切需要藥物指異和營養支持組在上述指標均降低(P<0.05),而體脂肪和體脂肪百分比均升高(P<0.05)。該結果提示,兩種方法評價患者營養狀況均簡單有效。對患者常規實驗室檢查指標的比較中,經NRS-2002評分后分組,與輕度營養不良組比較,可疑營養不良組GIU、TG、K等均降低(P<0.05);與可疑營養不良組比較,嚴重營養不良組Hb、GIU、K等均降低(P<0.05)。經PG-SGA評分分組,與不需要干預組比較,需藥物指導和營養支持組Hb、ALB、GIU、K等指標均降低(P<0.05),TC升高(P<0.05);與需要藥物指導組比較,急切需要藥物指導和營養支持組Hb、ALB、TC、GIU、K、Na指標低于需要營養支持組(P<0.05),TC升高(P<0.05)。該結果表明,兩種評分方法對于營養代謝中蛋白質、脂肪的合成和分解評價一致[11],對碳水化合物代謝后血糖的評價,PG-SGA評分較NRS-2002評分更細化,這對于臨床上精細指導熱量的攝入有重要意義。另外,本研究納入了糖尿病患者,糖尿病患者的空腹血糖控制目標隨年齡增長而不同,可能在兩種評分方法中對血糖的結果產生影響,但是,PG-SGA評分在本小樣本研究中得到了陽性結果,一定程度上說明這種評分方法對碳水化合物代謝后血糖的評價更準確。值得注意的是,在兩種評分中,TC的水平反映了肝臟對膽固醇的代謝能力,口服降脂藥可能對結果有所影響;在生化指標中,對鉀鈉的代謝由于無法排除保肝藥物等影響,故在兩種評分的組間比較中也未得到陽性結果。本研究評價了NRS-2002評分與PG-SGA評分對進行老年綜合評估的老年惡性消化道腫瘤患者營養狀態進行評估,采用了經典的方差分析和組間t檢驗的方法,比較了兩種方法對患者體成分和三大營養物質代謝的評價效果,對指導臨床營養干預和藥物治療具有積極意義。
NRS-2002評分與PG-SGA評分均是評估老年惡性消化道腫瘤患者營養狀態簡單有效的方法,在評價老年惡性腫瘤營養狀態與傳統營養評價指標上總體趨勢是一致的。在指導臨床治療方面,兩種評分方法在蛋白質和脂肪代謝方面評價結果一致,PG-SGA評價方法在對碳水化合物代謝方面更細化,優于NRS-2002評分。

