沙庫巴曲纈沙坦聯合培哚普利治療HFrEF、HFmrEF及HFpEF的效果
陳琳,左海朝
(新鄭市中醫院 心血管內科,河南 新鄭 451100)
心力衰竭(heart failure,HF)在臨床上十分常見,指各種心臟疾病發展到終末期出現心臟功能不全,心室射血量無法滿足機體代謝和循環所需,而導致的一種復雜的臨床綜合征[1]。我國HF患病率約1%,患者住院頻繁,1個月內再住院率可達25%。HF不能治愈,預后較差,5 a生存率和惡性腫瘤相近,嚴重危害人類生命健康[2]。目前主要通過藥物治療HF,血管緊張素轉換酶抑制劑/血管緊張素受體拮抗劑、醛固酮受體拮抗劑與β受體阻滯劑是治療心衰的“金三角”[3]。培哚普利是最常用的血管緊張素轉換酶抑制劑之一,可減輕心臟負荷,延緩心室重構,降低再入院及死亡風險[4]。但仍有部分患者經“金三角”方案治療效果不理想,心臟功能進一步惡化。因此,新型抗HF藥物的研究任重道遠。沙庫巴曲纈沙坦是一種新型血管緊張素受體-腦啡肽酶抑制劑,可通過同時抑制血管緊張素Ⅱ受體和腦啡肽酶,達到利尿、擴血管、降血壓、改善心臟功能等抗HF效果[5]。2016年歐洲心臟病學會心衰診治指南首次將HF分為左室射血分數(left ventricular ejection fraction,LVEF)下降的心力衰竭(heart failure with reduced ejection fraction,HFrEF)、LVEF中間范圍的心力衰竭(heart failure with mid-range ejection fraction,HFmrEF)和 LVEF保留的心力衰竭(heart failure with preserved ejection fraction,HFpEF),提出3組在病理生理學及治療方面存在差異[6]。目前我國缺乏沙庫巴曲纈沙坦治療不同類型HF的臨床研究。本研究旨在探討沙庫巴曲纈沙坦聯合培哚普利治療HFrEF、HFmrEF及HFpEF的效果。
1 資料與方法
1.1 一般資料選取2019年10月至2020年10月新鄭市中醫院收治的120例HF患者作為研究對象,按照隨機數字表法分為對照組和觀察組,每組60例。根據心臟彩超LVEF將各組患者分為3個亞組:HFrEF、HFmrEF及HFpEF。對照組男38例,女22例;年齡35~78歲,平均(67.46±8.21)歲;紐約心臟病學會心功能分級Ⅱ級25例,Ⅲ級33例,Ⅳ級2例;心衰分型HFrEF 33例,HFmrEF 14例,HFpEF 13例。觀察組男41例,女19例;年齡34~79歲,平均(68.39±8.04)歲;紐約心臟病學會心功能分級Ⅱ級27例,Ⅲ級29例,Ⅳ級4例;心衰分型HFrEF 35例, HFmrEF 13例, HFpEF 12例。兩組患者一般資料(性別、年齡、心功能分級、心衰分型)比較,差異無統計學意義(P>0.05)。本研究經新鄭市中醫院醫學倫理委員會審核批準。患者和家屬對本研究內容知情,自愿簽署知情同意書。
1.2 選取標準(1)納入標準:①年齡>18歲,≤80歲;②參照《中國心力衰竭診斷和治療指南2018》[7],HFrEF、HFmrEF及HFpEF患者均有HF癥狀和體征。HFrEF患者LVEF<40%,HFmrEF患者LVEF≥40%,<50%,HFpEF患者LVEF≥50%;HFmrEF及HFpEF患者腦鈉肽>35 ng·L-1或氨基末端腦鈉肽前體(amino-terminal pro-brain natriuretic peptide, NT-proBNP)>125 ng·L-1,且存在結構性心臟病或舒張功能不全;③依從性好、臨床資料完整。(2)排除標準:①靜息收縮壓<90 mmHg(1 mmHg=0.133 kPa);②血鉀≥5.5 mmol·L-1;③合并惡性腫瘤;④凝血功能障礙;⑤肝、腎功能障礙;⑥處于哺乳期、妊娠期;⑦對沙庫巴曲纈沙坦或培哚普利有變態反應。
1.3 治療方法(1)常規抗心衰治療。包括利尿劑、β受體阻滯劑、洋地黃類藥物等。(2)對照組在接受常規治療的基礎上口服培哚普利片(施維雅制藥有限公司,國藥準字H20103382),每天1次,每次4 mg,根據患者病情每2~4周加量,最高加至每天1次,每次8 mg,持續治療6個月。(3)觀察組在對照組的基礎上口服沙庫巴曲纈沙坦片(諾華制藥有限公司,國藥準字J20190002),每天2次,每次50 mg,根據患者病情每2~4周加量,最高加至每天2次,每次200 mg,持續治療6個月。
1.4 觀察指標(1)NT-pro BNP水平。取患者于入院第1天及用藥6個月后的空腹靜脈血,通過全自動化學發光免疫分析儀檢測NT-pro BNP水平。(2)入院第1天及用藥6個月后通過心臟彩超測量LVEF和左心室舒張末期內徑(left ventricular end diastolic diameter,LVEDD)。(3)不良反應發生情況。低血壓、高血鉀、干咳等。(4)6個月內再住院情況及病死情況。
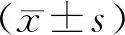
2 結果
2.1 NT-pro BNP水平治療前,兩組患者的NT-pro BNP水平比較,差異無統計學意義(P>0.05)。治療6個月后,兩組患者的NT-pro BNP水平降低,差異有統計學意義(P<0.05);且觀察組HFrEF和HFmrEF的NT-pro BNP水平較對照組低,差異有統計學意義(P<0.05),但兩組HFpEF的NT-pro BNP水平比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組患者NT-pro BNP水平比較
2.2 LVEF、LVEDD比較治療前,兩組患者的LVEF和LVEDD比較,差異無統計學意義(P>0.05)。治療后,兩組患者的LVEF升高,LVEDD降低,差異有統計學意義(P<0.05),且觀察組HFrEF及HFmrEF患者的LVEF高于對照組,差異有統計學意義(P<0.05),但兩組HFpEF的LVEF比較,差異無統計學意義(P>0.05)。治療后,兩組的LVEDD比較,差異無統計學意義(P>0.05)。見表2。
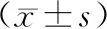
表2 兩組患者LVEF、LVEDD比較
2.3 不良反應發生情況治療6個月中,兩組藥物不良反應總發生率比較,差異無統計學意義(P>0.05),見表3。

表3 兩組患者藥物相關不良反應發生情況比較[n(%)]
2.4 再入院和死亡情況隨訪期間,兩組患者再入院率和病死率比較,差異無統計學意義(P>0.05),見表4。

表4 兩組患者再入院和病死情況比較[n(%)]
3 討論
目前已有眾多關于HFrEF的研究,HFmrEF與HFpEF的患病率約占HF的10%~50%[8],但二者的發病危險因素、病理生理機制尚不明確。HFrEF以LVEF收縮功能不全為主;HFpEF以LVEF舒張功能不全為主,伴或不伴收縮功能不全;HFmrEF可能以LVEF輕度收縮功能不全為主,伴舒張功能不全[9]。鑒于HFrEF、HFmrEF和HFpEF病理生理機制的不同,患者的臨床特征、治療效果及預后也可能存在差異。培哚普利對HF的治療價值已被廣泛證實[10],沙庫巴曲纈沙坦是近幾年上市的新型抗HF藥物,具有逆轉心肌重構、擴張血管、降低血壓、減少水鈉潴留等作用[11]。但兩種藥物治療不同類型HF的對比研究較少。
本研究分析了沙庫巴曲纈沙坦聯合培哚普利對HFrEF、HFmrEF和HFpEF患者的療效及安全性的影響,以期為HF患者的治療提供更加精準的醫療信息和臨床經驗。據報道,沙庫巴曲纈沙坦治療HFrEF的效果優于其他血管緊張素轉化酶抑制劑[14]。本研究結果顯示,治療6個月后,兩組患者的NT-pro BNP水平降低,且觀察組HFrEF和HFmrEF的NT-pro BNP水平較對照組低;兩組HFpEF的NT-pro BNP水平比較,差異無統計學意義。治療6個月后,兩組患者LVEF升高,LVEDD降低,且觀察組HFrEF和HFmrEF的LVEF高于對照組;兩組HFpEF的LVEF比較,差異無統計學意義。治療6個月后,兩組LVEDD比較,差異無統計學意義。表明沙庫巴曲纈沙坦聯合培哚普利治療HFrEF、HFmrEF效果確切,兩種藥物均可逆轉心室重構,改善預后,與相關研究結果相符[12-13],在改善心功能、提高遠期預后方面比單純使用培哚普利更具優勢。
既往研究顯示,相較于接受依那普利治療的患者,接受沙庫巴曲纈沙坦治療的HFrEF患者的死亡率和再入院率更低[15]。本研究結果顯示,兩組藥物不良反應總發生率比較,差異無統計學意義。隨訪期間,兩組患者再入院率和死亡率比較,差異無統計學意義,表明采用沙庫巴曲纈沙坦聯合培哚普利治療HF安全性可。
綜上所述,沙庫巴曲纈沙坦聯合培哚普利治療不同類型HF,可降低患者NT-pro BNP水平、改善心功能。在HFrEF、HFmrEF亞組中,聯合治療方案在改善心功能、提高遠期預后方面比單純使用培哚普利更有優勢。但本研究仍然存在不足,如研究人群為單中心、樣本量較少、患者基礎疾病存在差異,因此需擴大樣本量進行更嚴謹的研究以證實上述結論。

