產后盆底康復護理對陰道分娩產婦盆底功能障礙的作用研究
燕偉超 孫志賢
盆底功能障礙指的是盆底的肌肉或神經發生異常,導致直腸盆底、肛管部位出現功能障礙,引起產婦出現各種不良情況(如子宮脫垂、尿失禁等),嚴重影響產婦的生活質量[1]。臨床需要將科學、合理的干預措施提供給產婦,促進其對疾病的認知程度不斷提高,強化對盆底功能鍛煉的認識[2]。現階段,臨床治療盆底功能障礙的主要手段為盆底康復訓練,通過治療能夠使陰道緊縮度有效提高,使初產婦盆底肌功能障礙狀況得到明顯改善,從而加快盆底組織功能恢復[3]。因此,本文主要探究對陰道分娩產婦盆底功能障礙患者實施產后盆底康復護理的臨床價值。
1 資料與方法
1.1 一般資料 選取本院在2018 年4 月~2020 年8 月收治的86 例陰道分娩產婦盆底功能障礙患者,隨機分為觀察組和對照組,各43 例。觀察組平均年齡(28.95±2.79)歲;對照組平均年齡(27.87±3.12)歲。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 在產后第42 天,對所有產婦實施盆底篩查,在當日指導對照組產婦實施常規盆底康復鍛煉:將盆底功能訓練的相關內容介紹給產婦,講解盆底功能鍛煉的注意事項、方法、目的,盆底肌損害的因素,盆底肌的功能和結構等。康復鍛煉過程中,囑產婦采取仰臥位,彎曲雙腿,每次收縮肛門3~5 s,然后放松肛門5~10 s,收縮20~30 次為一個循環周期。
觀察組在對照組治療基礎上實施盆底康復護理,由護理人員對患者進行科學、合理的指導。①實施凱樂爾運動訓練。囑患者采取平躺、站立、坐立的姿勢,調整呼吸至平穩狀態,囑患者緩慢吸氣,收縮臀部肌肉,囑患者向上做提肛運動,尿道、陰道、肛門緊閉,保持上提時間大約在5~10 s,再緩慢呼氣,訓練2~3 次/d,持續15~20 s/次。患者出院后,護理人員還需要定期電話隨訪患者,囑其每天進行盆底肌肉訓練,并耐心解答患者提出的問題,對其實施針對性的指導。②生物反饋治療。囑患者定期來院復查,由主治醫生通過生物反饋技術對患者盆底肌肉功能的損傷類別和肌肉纖維狀況進行仔細檢測,并做出準確評估,根據患者的實際狀況,將針對性的治療方案制定出來,例如生物反饋、電生理刺激、條件反射等。2 次/周,兩次治療間隔時間為1 d,一個療程為10~15 d。治療6 個月后,囑患者定時來院做盆底功能檢查。③盆底電刺激。臨床一般采用由美國生產的電刺激治療儀,該儀器的參數為:0~25 mA 的電流,200~500 s 的波寬,5~100 Hz 的頻率,且一般為20 min 左右的治療時間,囑患者將膀胱內尿液排空,協助患者取仰臥位,將探頭嚴格消毒滅菌,然后將其放入陰道內部,選擇合適強度的電刺激,一般以患者能夠耐受的程度為標準,電刺激強度一般設置為10~20 mA,在患者盆底肌肉跳動的同時,不會出現疼痛的感覺,刺激時間維持20 min,期間可以進行適當休息,休息時間8 s,每兩天進行一次電刺激。
1.3 觀察指標 ①比較兩組不良情緒改善情況,運用SAS 評分、SDS 評分[4]對焦慮、抑郁情況進行評定,評分越高患者的焦慮、抑郁情況越嚴重;②比較兩組生存質量,運用簡明健康調查表(SF-36)[5]對患者的生存質量進行評估,檢查指標包括精神健康、精力、一般狀況、軀體功能、生理職能、社會功能、情感功能、生理功能,各項滿分100 分,評分越高患者生存質量越好;③對比兩組性生活質量情況,主要指標包括獲得高潮時間、性喚起時間、每周性生活頻率。
1.4 統計學方法 采用SPSS22.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組不良情緒改善情況比較 干預前,兩組患者SAS、SDS 評分比較,差異無統計學意義(P>0.05);干預后,觀察組患者SAS、SDS 評分低于對照組,差異均具有統計學意義(P<0.05)。見表1。
表1 兩組不良情緒改善情況比較(,分)
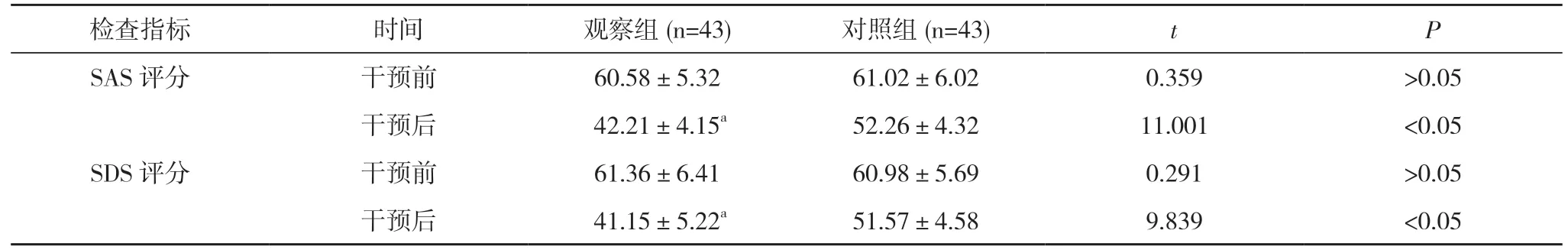
表1 兩組不良情緒改善情況比較(,分)
注:與對照組對比,aP<0.05
2.2 兩組生存質量比較 干預后,觀察組患者精神健康、精力、一般狀況、軀體功能、生理職能、社會功能、情感功能、生理功能評分均高于對照組,差異均具有統計學意義(P<0.05)。見表2。
表2 兩組生存質量比較(,分)
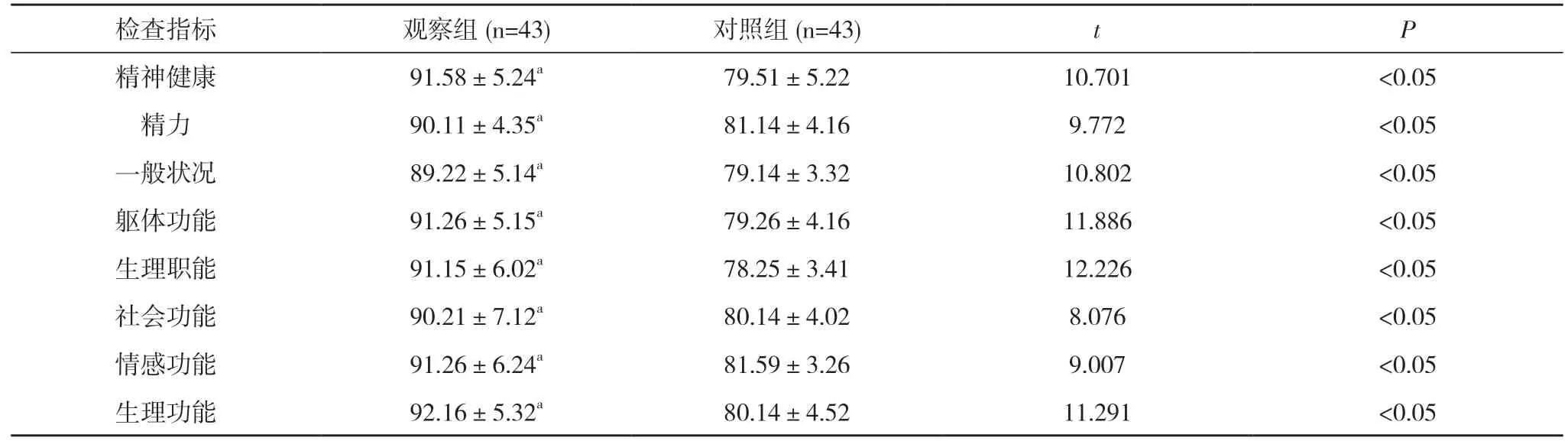
表2 兩組生存質量比較(,分)
注:與對照組比較,aP<0.05
2.3 兩組性生活質量情況對比 觀察組獲得高潮時間、性喚起時間、每周性生活頻率分別為(5.54±1.33)s、(9.25±3.22)min、(2.87±0.48)次;對照組獲得高潮時間、性喚起時間、每周性生活頻率分別為(3.26±1.21)s、(15.48±3.19)min、(2.11±0.21)次。觀察組獲得高潮時間、性喚起時間、每周性生活頻率均優于對照組,差異均具有統計學意義(t=8.315、9.013、9.512,P<0.05)。
3 討論
陰道分娩后,盆底功能障礙屬于一種十分常見的并發癥,該病的發生和盆底支持結構功能障礙、損傷及缺陷等相關因素之間具有十分密切的關系,隨著病情程度的不斷加重,會引起性功能障礙、壓力性尿失禁、便秘等相關病癥,隨著婦女年齡的增加,該病的發病率也隨著增高[6]。研究發現,導致盆底功能障礙發生的主要危險因素為分娩。女性妊娠過程中,會隨著胎兒的生長使盆底肌肉壓力不斷增大,并逐漸減弱肌張力。同時,胎兒的娩出會對盆底的神經和肌肉產生機械性的壓迫作用,從而對其產生損傷。為防治女性產后盆底功能障礙的發生,指導其實施盆底肌鍛煉具有十分重要的作用,然而大部分產婦缺乏對盆底肌鍛煉的充分認識,不能準確的掌握鍛煉方法,且具有較低的鍛煉依從性[7]。
電子生物反饋技術是盆底康復訓練的主要方法,其原理為生物工程、生物信息表達,通過自動化高科技的輔助作用,能夠給予患者針對性的治療。功能性電刺激治療主要是對患者的神經肌肉進行刺激,使其收縮能力增強,并對膀胱的反射性刺激產生抑制作用,使尿失禁得到完全控制,同時可以促進盆底肌肉的力量和彈性得到顯著提高。除此之外,為促進產婦盆底康復訓練的依從性不斷提高,還需要通過微信平臺對患者實施延續性護理,讓產婦充分的認識盆底康復,提高產婦的自我管理能力,從而有利于加快產后康復[8]。
本文通過探究對陰道分娩產婦盆底功能障礙患者實施產后盆底康復護理的臨床價值,結果顯示,干預后,觀察組患者SAS、SDS 評分低于對照組,差異均具有統計學意義(P<0.05)。干預后,觀察組患者精神健康、精力、一般狀況、軀體功能、生理職能、社會功能、情感功能、生理功能評分均高于對照組,差異均具有統計學意義(P<0.05)。觀察組獲得高潮時間、性喚起時間、每周性生活頻率均優于對照組,差異均具有統計學意義(P<0.05)。
綜上所述,對陰道分娩產婦盆底功能障礙患者實施產后盆底康復護理,可以有效緩解患者的不良情緒,明顯改善其生存質量和性生活質量,應當推廣應用于臨床中。

