下肢手術不同劑量低濃度羅哌卡因腰-硬聯合麻醉的效果比較
龔小剛
(江西省南昌市新建區人民醫院麻醉科,江西南昌 330100)
下肢手術屬于臨床中的一種常見術式,隨著我國醫學技術的不斷進步,下肢手術的成功率也逐漸提高,可改善患者的肢體功能,臨床運用廣泛[1]。但隨著臨床醫療技術的不斷進步,人們對臨床手術的安全性重視程度逐漸提高,在進行下肢手術過程中如何通過選擇適宜的麻醉方式,并針對手術特征選擇合適劑量的麻醉藥物,以提高手術效果,改善患者的預后成為臨床研究的重點[2]。本研究選取2019年1—12月本院收治的行下肢手術患者90例作為研究對象,探究不同劑量低濃度羅哌卡因腰-硬聯合麻醉應用于下肢手術的麻醉效果,現報道如下。
1 資料與方法
1.1 臨床資料選取2019年1—12月本院收治的行下肢手術患者90例作為研究對象,按照三色球分組原則分為3組,各30例。A男16例,女14例;年齡25~45歲,平均(40.04±3.95)歲;體質量44~75 kg,平均(67.72±8.35)kg。B組男18例,女12例;年齡26~46歲,平均(39.98±4.01)歲;43~77 kg,平均(68.81±8.30)kg。C組男17例,女13例;年齡24~46歲,平均(40.12±4.08)歲;體質量45~75 kg,平均(68.05±8.31)kg。3組患者臨床資料比較差異無統計學意義,具有可比性。
納入標準[3]:均行下肢手術;存在手術適應證;對本研究知情同意,并自愿簽署知情同意書;本研究已通過醫院倫理委員會審核批準。排除標準:存在嚴重心、肝、腎疾病者;存在明顯出血傾向者;存在手術禁忌證者。
1.2 方法所有患者進入手術室后均進行生命體征監測,所有指標正常平穩后進行常規消毒、鋪巾,術前醫囑患者禁食、禁水,給予心電監護并給于持續吸氧,穿刺點位選擇L2~3間隙,根據患者病情選擇合適的18G穿刺針后將其刺入硬膜外腔,再更換25G穿刺針完成硬脊膜穿刺,將針芯拔出時應注意患者是否有腦脊液流出,如確定穿刺針已進入蛛網膜下腔,則注入麻醉劑。所有患者均接受1%羅哌卡因腰-硬聯合麻醉,A麻醉劑量為4.5 mg,B組麻醉劑量為6.0 mg,C組麻醉劑量為7.5 mg,再退出穿刺針并將導管置入,保持麻醉阻滯在平面至T8以下,操作時應根據產婦臨床反應合理調整麻醉劑量,再待麻醉生效后進行手術,手術過程中需對患者的生命體征指標進行密切監測,如出現不良反應應立即對癥處理。
1.3 觀察指標比較3組感覺與運動阻滯情況,包括感覺阻滯起效時間、運動阻滯起效時間、感覺阻滯最大時間、運動阻滯最大時間、感覺阻滯持續時間、運動阻滯持續時間。比較3組麻醉不良反應發生率,包括頭痛、尿潴留、惡心、嘔吐。
1.4 統計學方法采用SPSS 21.0統計軟件進行數據分析,計量資料以“±s”表示,比較采用t檢驗,計數資料用[n(%)]表示,比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 3組感覺與運動阻滯情況比較3組均符合手術麻醉要求,但A組和B組感覺阻滯起效時間、運動阻滯起效時間、感覺阻滯最大時間、運動阻滯最大時間均長于C組;A組和B組感覺阻滯維持時間、運動阻滯維持時間短于C組,差異有統計學意義(P<0.05)。A組感覺阻滯起效時間、運動阻滯起效時間、感覺阻滯最大時間、運動阻滯最大時間均長于B組,A組感覺阻滯維持時間、運動阻滯維持時間短于B組,但差異均無統計學意義,見表1。
表1 3組感覺與運動阻滯情況比較(±s)

表1 3組感覺與運動阻滯情況比較(±s)
組別A組B組C組例數30 30 30感覺阻滯起效時間(s)70.0±12.3 68.4±10.2 59.5±8.4運動阻滯起效時間(s)155.6±29.8 152.3±31.9 132.6±21.4感覺阻滯最大時間(min)12.4±3.3 11.5±4.0 8.8±3.1運動阻滯最大時間(min)15.2±4.0 14.3±3.3 11.2±4.1感覺阻滯維持時間(min)189.6±15.5 192.1±14.3 209.5±17.0運動阻滯維持時間(min)141.5±19.6 145.4±17.3 157.6±20.1
2.2 3組麻醉不良反應發生率比較A組和B組麻醉不良反應發生率明顯低于C組,差異有統計學意義(P<0.05),但A組和B組麻醉不良反應發生率比較差異無統計學意義,見表2。
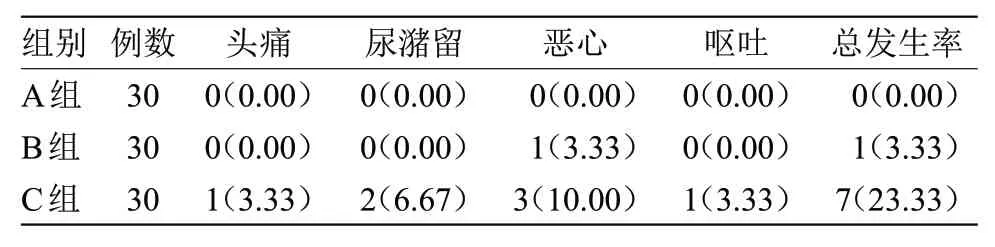
表2 3組麻醉不良反應發生率比較[n(%)]
3 討論
隨著科學技術的發展,各類機械化設備在人們生活中的運用越來越多,由此造成的各類意外創傷發生率也不斷提高。據統計[6],約50%的下肢外傷患者為車禍受傷,主要通過手術方式治療,且術中主要通過腰硬聯合麻醉方式實施麻醉。
臨床中由于羅哌卡因對人體感覺-運動神經存在阻滯特異性,且為單純S型異構體,具有更確切的痛覺傳導神經纖維阻滯效果,因此,羅哌卡因被作為腰硬聯合麻醉的主要麻醉藥物[7]。有研究表明[8],不同的麻醉藥物濃度與劑量,麻醉效果存在明顯差異;且大部分腰硬聯合麻醉存在麻醉不良反應,如尿潴留、頭暈頭痛、下肢活動受限等,均與麻醉藥物的種類、濃度、劑量等密切相關[9]。一般情況下,腰硬聯合麻醉對人體血壓、心率等生理指標的影響與麻醉藥量、腰硬聯合麻醉阻滯范圍以及患者的肌肉松弛程度呈正相關[10],因此,在選擇麻醉藥物時,需考慮在保證麻醉效果的情況下盡可能降低劑量,以免影響患者的生命體征[11]。低濃度小劑量羅哌卡因腰硬聯合麻醉藥物基本會聚集在患者患側脊椎的T10~L5范圍內,擴散發生率較低,能一定程度上預防麻醉平面過寬[12-14]。本研究結果表明,3組均符合手術麻醉要求,但A組和B組感覺阻滯起效時間、運動阻滯起效時間、感覺阻滯最大時間、運動阻滯最大時間均長于C組,A組和B組感覺阻滯維持時間、運動阻滯維持時間均短于C組,差異有統計學意義(P<0.05)。A組感覺阻滯起效時間、運動阻滯起效時間、感覺阻滯最大時間、運動阻滯最大時間均長于B組,A組感覺阻滯維持時間、運動阻滯維持時間短于B組,但差異均無統計學意義。A組和B組麻醉不良反應發生率明顯低于C組,差異有統計學意義(P<0.05),但A組和B組麻醉不良反應發生率比較差異無統計學意義。
綜上所述,采用4.5 mg 1%羅哌卡因腰-硬聯合麻醉用于下肢手術的臨床效果顯著,可降低對患者生理指標的影響,有利于患者的術后清醒,且安全性較高,值得臨床推廣運用。

