數字胃腸造影與腹部CT在早期胃癌診斷中的應用價值
施姍,吳仙燕,陳瑞煙,潘海靜
福建中醫藥大學附屬人民醫院醫學影像科 (福建福州 350004)
胃癌是臨床常見的惡性腫瘤,具有發病率及病死率均較高的特點,盡早診斷對降低治療難度、提升患者生存率具有積極意義。手術胃體切除及淋巴結清掃是治療胃癌患者的主要方式,但為保證手術安全性、降低術中風險,需結合術前影像學檢查結果制訂治療方案,常見的影像學檢查方法包括數字胃腸造影、腹部CT檢查等。其中,數字胃腸造影可通過造影劑變化對胃腸腔內結構特點進行觀察,對病灶位置、疾病類型等的檢出率理想,但對腔體外病情變化的檢出率有限;腹部CT檢查可觀察患者整體的腹部狀態,但易受腹部脂肪厚度的影響[1]。基于此,本研究比較數字胃腸造影與腹部CT診斷早期胃癌的價值,現報道如下。
1 資料與方法
1.1 一般資料
選取2017年6月至2020年6月我院收治的56例早期胃癌患者為研究對象,其中男31例,女25例;年齡25~74歲,平均(51.30±7.24)歲;體質量指數20~25 kg/m2,平均(22.30±1.12)kg/m2;TNM分期,Ⅰ期39例,Ⅱ期17例;分型,隆起型14例,淺表型7例,凹陷型35例;病灶部位,胃體部11例,胃底賁門部22例,胃竇部23例。納入標準:均經手術病理診斷確診為早期胃癌[2],TNM分期ⅠA~ⅡB期;入院時均存在不同程度的腹脹、反酸、胃灼熱、上腹隱痛等癥狀。排除標準:精神異常難以配合完成研究;臨床資料不完整;合并其他部位惡性腫瘤;碘試驗陽性;合并嚴重心、肝、腎功能不全;合并急性呼吸道感染;患有消化道潰瘍。
1.2 方法
1.2.1數字胃腸造影檢查
(1)儀器:德國西門子公司生產的ICONOS R200型數字胃腸造影X線機。(2)造影劑:硫酸鋇(Ⅰ型)干混懸劑(西安迪賽生物藥業有限責任公司,國藥準字H61021957,規格 200 g)。(3)方法:叮囑患者檢查前1 d清淡飲食,檢查前6 h禁水、禁食,檢查當日清晨口服200 g硫酸鋇(Ⅰ型)干混懸劑,10 min后口服3 g產氣粉(陜西博森生物制藥股份集團有限公司,國藥準字H61022041,3 g),對患者進行多體位觀察,拍攝俯臥左前斜位、左前斜立位、半臥右前斜位、直立充盈像及黏膜像,在透視下觀察患者是否存在充盈缺損、胃壁蠕動、胃黏膜破損、胃壁柔軟等情況,然后以數字化窗寬處理得到圖像窗位。
1.2.2腹部CT檢查
(1)儀器:德國西門子公司生產的SOMATOM Definition AS型螺旋CT。(2)造影劑:碘海醇注射液(福安藥業集團寧波天衡制藥有限公司,國藥準字H20082565,每100毫升含51.77 g碘海醇)。(3)方法:叮囑患者檢查前3 d停止使用重金屬藥物,檢查前6~12 h禁水、禁食,檢查前5 min飲用500 ml清水,協助患者取仰臥位(檢查中可根據病灶具體位置進行體位調整),先實施常規CT平掃,掃描范圍為右膈頂至十二指腸,設置層厚為5 mm,管電壓為120 kV,管電流為200 mA;平掃完成后行增強掃描,經肘靜脈注入碘海醇注射液(注射劑量為1.5 ml/kg,注射速度為3.5 ml/s),注入后30 s行動脈期掃描,掃描范圍為整個胃部,注入后60 s行實質期掃描,掃描范圍為膈頂至腹部,注入后120 s行平衡期掃描,掃描范圍為膈頂至腹部。檢查結束后由2名經驗豐富的診斷醫師協商給出一致結論。
1.3 評價指標
比較兩種檢查方式對不同分期、分型胃癌的檢出率及對胃癌病灶的定位準確率。胃癌臨床分期:Ⅰ期[ⅠA期(T1N0M0)、ⅠB期(T1N1M0)]、Ⅱ期[ⅡA期(T2N0M0、T1N2M0、T2N1M0、T3N0M0)、ⅡB期(T1N3M0、T2N2M0、T3N1M0、T4aN0M0)],其中原發腫瘤(T)T1a為腫瘤侵犯黏膜固有層或黏膜肌層,T1b為腫瘤侵犯黏膜下層,T2為腫瘤侵犯固有肌層,T3為腫瘤穿透漿膜下層結締組織但未侵犯臟層腹膜或鄰近結構,T4a為腫瘤侵犯漿膜(臟層腹膜);區域淋巴結(N)N0為區域淋巴結無轉移,N1為1~2個區域淋巴結有轉移,N2為3~6個區域淋巴結有轉移;遠處轉移(M)M0為無遠處轉移。胃癌分型:隆起型為腫瘤從胃黏膜表面隆起超過0.5 cm;呈圓形或橢圓形,向胃腔內突出,基底較寬,邊界清晰,稍不規則,環形充盈缺損,輪廓可呈分葉狀,病灶可呈斑片狀;淺表隆起型為隆起高度不超過0.5 cm,淺表平坦型為病灶表現為顆粒狀突起,或胃小區、胃小溝消失但可見一定的邊界;淺表凹陷型為黏膜表面凹陷局限于黏膜層,呈現淺在性龕影,其周圍黏膜中斷或聚集,或呈杵狀增生;凹陷型為黏膜表面凹陷至黏膜下層,邊緣呈現稍不規則鋸齒狀,形態不一[2]。
1.4 統計學處理
采用SPSS 24.0統計軟件進行數據分析,計數資料以率表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩種檢查方式對不同分期、分型胃癌的檢出率比較
腹部CT對Ⅰ期、Ⅱ期胃癌的檢出率均高于數字胃腸造影,差異有統計學意義(P<0.05);兩種檢查方式對隆起型、淺表型、凹陷型胃癌的檢出率比較,差異均無統計學意義(P>0.05),見表1。
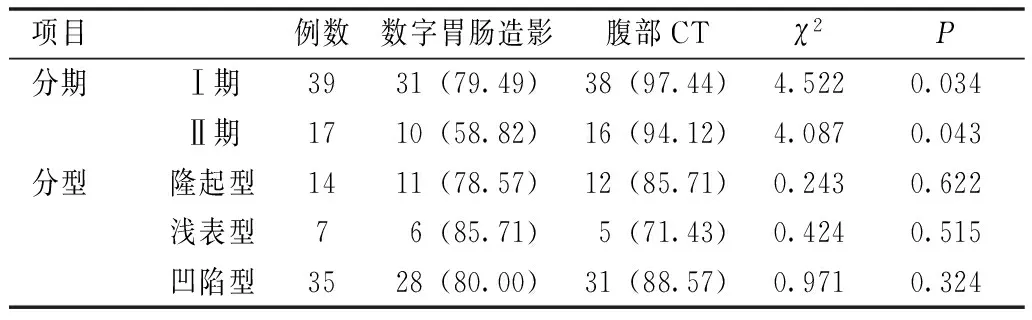
表1 兩種檢查方式對不同分期、分型胃癌的檢出率比較[例(%)]
2.2 兩種檢查方式對胃癌病灶的定位準確率比較
兩種檢查方式對胃體、胃底賁門、胃竇部胃癌的定位準確率比較,差異均無統計學意義(P>0.05),見表2。

表2 兩種檢查方式對胃癌病灶的定位準確率比較[例(%)]
3 討論
胃癌多發于中老年群體,但隨著近年來人們飲食習慣的改變,胃癌的發病年齡逐漸趨于年輕化,嚴重威脅患者的生命安全[3]。早期胃癌患者臨床癥狀不顯著,極易發生誤診或漏診,因此,需加強對早期胃癌的篩查、治療。手術為早期胃癌的主要治療方式,而手術方案的制訂依賴于術前影像學對病灶分期、分型、部位的檢出情況,因此,對于早期胃癌,術前實施有效的影像學診斷方法可控制手術風險。
數字胃腸造影屬于X線檢查的一種,具有無創、價格低廉、操作簡單等優勢,可利用高分辨力監視器、數字圖像處理器等現代化數字攝影技術,最大限度地提升圖像分辨力,對微小病變的檢出率較理想;同時,此種診斷方法后期圖像處理能力良好,可通過調節提升圖片的邊緣清晰度,并通過黑化度、正負片測量與翻轉獲取最佳的圖像質量,可準確定位胃癌病灶[4];此外,在對早期胃癌的診斷中,數字胃腸造影可通過胃壁柔軟程度和胃壁蠕動情況對病灶進行動態觀察,以準確發現黏膜中斷、蠕動消失等情況,可輔助判斷胃癌分型[5]。但是,此種診斷方式只適用于胃體腔內的病灶,無法有效反映腫瘤細胞區域淋巴結及遠處轉移情況,可能出現漏診及誤診,影響胃癌分期診斷的準確性。本研究結果顯示,腹部CT對Ⅰ期、Ⅱ期胃癌的檢出率均高于數字胃腸造影;兩種檢查方式對隆起型、淺表型、凹陷型胃癌的檢出率及對胃體、胃底賁門、胃竇部胃癌的定位準確率比較無顯著差異。經分析,其原因為,螺旋CT具有較高的圖像分辨力,可清晰呈現胃壁線條、輪廓及厚度、胃體結構等,有助于準確定位胃癌病灶,有效呈現早期胃癌病灶分型[6];且腹部CT掃描可清晰顯示胃體腔外的情況,有效檢出胃癌局部淋巴結轉移、遠處臟器轉移情況,為胃癌分期診斷提供重要的參考依據[7]。
綜上所述,在對早期胃癌的影像學檢查中,數字胃腸造影與腹部CT對不同分型胃癌的檢出率及病灶定位準確率相近,但腹部CT對不同分期胃癌的檢出率均高于數字胃腸造影。

