不同年齡阻塞性睡眠呼吸暫停低通氣綜合征患者多導睡眠監(jiān)測結果分析
孫如坤,劉巖,潘春香,胡祥坤,王艷杰
(周口市中心醫(yī)院 呼吸內科,河南 周口466300)
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)是一種臨床常見的慢性疾病,主要特征為上呼吸道氣道塌陷而出現呼吸紊亂,睡眠期常出現呼吸暫停、微覺醒、低通氣等一系列病理生理改變,以晨起口干、打鼾、日間嗜睡為主要臨床表現,會導致患者功能狀態(tài)降低,增加心血管疾病發(fā)生風險,嚴重影響其身心健康[1]。該疾病好發(fā)于老年人,老年人因身體各項機能減退,自身即會伴有反應遲鈍、嗜睡等表現,與中年患者相比,老年OSAHS極易誤診、漏診,延誤治療。多導睡眠監(jiān)測(PSG)能夠監(jiān)測睡眠過程中各種生理病理狀態(tài),是診斷睡眠障礙性疾病的金標準[2]。基于此,本研究旨在對比分析不同年齡OSAHS患者的PSG監(jiān)測結果,現報道如下。
1 資料與方法
1.1 一般資料回顧性分析2017年6月至2020年6月我院收治的100例OSAHS患者的臨床資料,根據年齡將其分為老年組(≥60歲,n=59)和中年組(<60歲,n=41)。老年組中男34例,女25例;年 齡60~81歲,平 均 年 齡 (69.58±4.76)歲。中年組男24例,女17例;年齡42~59歲,平均年齡(50.78±5.16)歲。
1.2 入選標準納入標準:①符合《阻塞性睡眠呼吸暫停低通氣綜合征診治指南(2011年修訂版)》的診斷標準[3];②入選者均伴有不同程度的夜間憋氣、打鼾、白天嗜睡、頭痛等癥狀;③均進行PSG監(jiān)測;④臨床資料完整。排除標準:①存在惡性腫瘤者;②長期臥床、喪失行動能力者;③伴有嚴重呼吸衰竭者;④伴有重要器官功能衰竭者。
1.3 方法統(tǒng)計兩組患者的一般資料、打鼾史,詢問合并基礎病情況,并使用嗜睡評估表(ESS)[4]評估兩組患者的嗜睡程度,分值>8分為嗜睡。另外使用偉康Alice 5系統(tǒng)進行PSG監(jiān)測,記錄口鼻呼吸氣流、心電圖、腦電圖、胸腹呼吸運動、睡眠體位、鼾聲指數、眼電圖、脈搏、下頜頦肌電圖、周期性腿動、血氧飽和度等,由同一人于次日對檢測數據進行電腦分析與人工整理。
1.4統(tǒng)計學分析采用SPSS 22.0統(tǒng)計學軟件分析數據。計量資料以±s表示,采用t檢驗;計數資料以n(%)表示,采用χ2檢驗。P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 一般資料兩組的胸圍、腹圍比較,差異無統(tǒng)計學意義(P>0.05);老年組的身高、體質量指數(BMI)、頸圍均低于中年組,差異有統(tǒng)計學意義(P<0.05)。見表1。
表1 兩組的一般資料比較(±s)
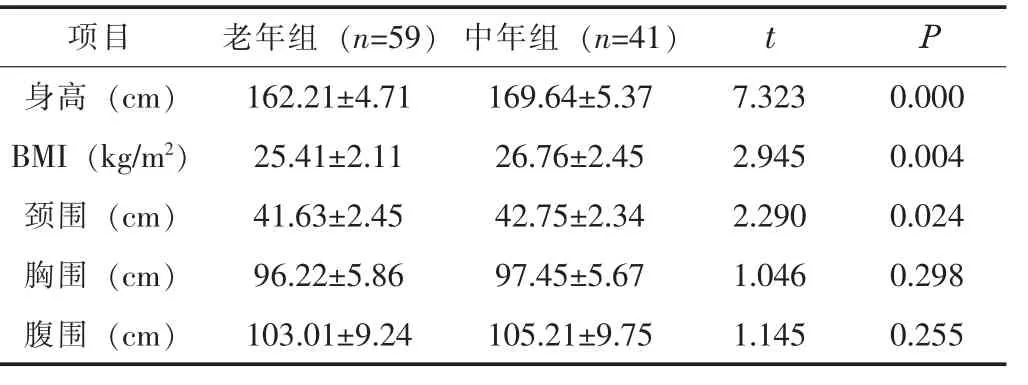
表1 兩組的一般資料比較(±s)
項目身高(cm)BMI(kg/m2)頸圍(cm)胸圍(cm)腹圍(cm)老年組(n=59)162.21±4.71 25.41±2.11 41.63±2.45 96.22±5.86 103.01±9.24中年組(n=41)169.64±5.37 26.76±2.45 42.75±2.34 97.45±5.67 105.21±9.75 t P 7.323 0.000 2.945 0.004 2.290 0.024 1.046 0.298 1.145 0.255
2.2 臨床表現及基礎疾病兩組的打鼾、ESS>8分占比比較,差異無統(tǒng)計學意義(P>0.05);老年組的合并高血壓、合并冠心病、合并糖尿病及合并高脂血癥占比均高于中年組,差異有統(tǒng)計學意義(P<0.05)。見表2。

表2 兩組的臨床表現及合并基礎疾病比較[n(%)]
2.3 PSG監(jiān)測結果兩組的呼吸暫停指數(AHI)、最長呼吸暫停時間、Ⅱ期睡眠時間占總睡眠時間比例比較,差異無統(tǒng)計學意義(P>0.05);老年組的微覺醒指數、氧減指數、總睡眠呼吸暫停時間、Ⅲ期睡眠時間占總睡眠時間比例均低于中年組,Ⅰ期睡眠時間占總睡眠時間比例高于中年組,差異有統(tǒng)計學意義 (P<0.05)。見表3。
表3 兩組的PSG監(jiān)測結果比較(±s)

表3 兩組的PSG監(jiān)測結果比較(±s)
項目 老年組(n=59)中年組(n=41) t P AHI(次/h) 33.41±9.47 35.65±11.12 1.083 0.282微覺醒指數(次/h) 13.86±5.45 19.97±8.37 4.422 0.000氧減指數(%) 32.45±8.14 40.78±10.26 4.519 0.000最長呼吸暫停時間(s)52.04±16.71 51.65±16.42 0.116 0.908總睡眠呼吸暫停時間(min) 72.57±15.24 96.34±22.15 6.362 0.000Ⅰ期睡眠時間占總睡眠時間比例(%) 26.87±9.52 18.01±6.45 5.186 0.000Ⅱ期睡眠時間占總睡眠時間比例(%) 38.12±6.85 40.45±7.13 1.645 0.103Ⅲ期睡眠時間占總睡眠時間比例(%) 23.49±5.78 28.66±6.24 4.258 0.000
3 討論
近年來,隨著社會老年化程度的不斷加劇,OSAHS發(fā)生率逐年升高。該病癥對患者生理健康造成較大危害,易引發(fā)多種疾病,隨著病情進展還會導致多器官、多系統(tǒng)功能損害,嚴重時甚至威脅患者生命安全[5-6]。因此,了解OSAHS患者的一般資料、臨床情況及PSG監(jiān)測結果對確診、治療尤為重要。
目前,臨床主要依賴PSG對OSAHS患者進行監(jiān)測[7],本研究結果顯示,中年組和老年組的胸圍、腹圍、癥狀表現、AHI、最長呼吸暫停時間、Ⅱ期睡眠時間占總睡眠時間比例比較,差異無統(tǒng)計學意義 (P>0.05);老年組的身高、體質量指數、頸圍、微覺醒指數、氧減指數、總睡眠呼吸暫停時間、Ⅲ期睡眠時間占總睡眠時間比例均低于中年組,各項基礎病占比、Ⅰ期睡眠時間占總睡眠時間比例均高于中年組(P<0.05);以上結果表明老年OSAHS患者睡眠監(jiān)測特點缺乏特異性,睡眠結構紊亂,合并基礎疾病多,較中年患者風險更高。分析原因在于:中、老年OSAHS患者雖然癥狀表現相當,但老年患者的基礎疾病更多,大部分老年患者在出現其他并發(fā)癥時才會就醫(yī),加之OSAHS的嗜睡、打鼾、口干等癥狀表現與其他常見病或老齡化自然生理表現相似,易被忽視。一般情況下,青年人慢波睡眠所占比例較大,年齡越大,慢波睡眠比例越低,這種睡眠特點會導致睡眠質量變差。因此,臨床需加強對老年OSAHS患者的PSG監(jiān)測,一旦確診及時診治,以有效改善患者預后情況。
綜上所述,老年OSAHS患者的PSG監(jiān)測結果缺乏特異性,睡眠結構紊亂,合并基礎疾病多,較中年患者風險更高,臨床需予以高度重視。

