基于患者行動的延續性護理干預模式對慢性腎臟病營養狀態及自我效能的影響
焦偉娜 王鶴云 齊鴻飛
慢性腎臟病(CKD)是由諸多因素引起的腎臟功能及結構改變,其特點是病程長、預后差,約2%患者因病情惡化而衍變為終末階段慢性腎衰竭,嚴重威脅患者健康[1]。CKD全球發病率為10%~15%,而我國CKD高發,面臨巨大的防控壓力[2]。通過有效干預減緩CKD患者進入終末階段進程是臨床相關醫護人員探索的重要方向[3],而延續護理已被證實能夠幫助減緩CKD進程,但該護理服務模式以護理為主導,患者常游離于護理決策之外,難以真正理解并依從,導致出院后仍存在營養、行為方面的問題,其延續服務效果仍不理想[4-6]。行動研究法提倡的是實事求是地分析存在的問題,理論聯系實踐,特點是患者可以參與其中[7]。有研究將其應用于腦卒中康復、抑郁癥等慢性疾病出院后的延續護理中,且取得不錯的應用效果[8],但關于以CKD患者行動構建的延續護理研究相對少見。本研究應用行動研究法構建患者延續性護理模式,并將其應用于CKD出院患者,考察該護理模式的應用效果,現報告如下。
1 對象與方法
1.1 研究對象
選取2018年6月—2020年6月醫院收治的CKD患者74例為研究對象。納入條件:依據腎臟病預后質量指南(K/DOQI)確診為CKD[9];無精神病史;未患嚴重器官疾病;未進行過透析、腎移植手術者;意識清晰,能夠配合研究患者。研究獲得醫院倫理委員會審批,患者知情并簽署知情同意書后方能入組。按照組間基本特征具有可比性的原則將患者為觀察組38例和對照組36例。觀察組平均年齡47.45±10.46歲;大專及以上9例,高中及以下29例;已婚26例,單身12例;原發疾病類型:慢性腎小球腎炎16例,高血壓腎病11例,多囊腎性腎病7例,其他4例。對照組平均年齡48.05±11.22歲;大專及以上10例,高中及以下26例;已婚23例,單身13例;原發疾病類型:慢性腎小球腎炎15例,高血壓腎病12例,多囊腎性腎病6例,其他3例。兩組基本資料相比差異無統計學意義(P>0.05)。
1.2 護理方法
1.2.1 對照組 采取傳統健康教育的方式,由責任護士在患者離院前實施,內容涉及CKD知識宣教、飲食禁忌、用藥指導、生活干預、心理支持等,離院后定期電話隨訪。
1.2.2 觀察組 應用延續性護理模式,將行動研究法融入延續護理中,包括問題、計劃、實施、觀察及總結5個階段[10]。新模式實施前,腎內科組建了包括護士長、主治醫師和護士的研究團隊,共同討論并確定實施方案;對相關參與人員進行嚴格的方案培訓。具體實施如下:
1.2.2.1 問題階段 收集患者的姓名、性別、年齡、文化水平、住址、聯系電話、家庭支持情況等基本資料,通過檢索相關文獻,分析導致其離院后生存質量低的因素,并采取訪談、開設講座、舉行病友交流會等形式對其生活和情緒狀態開展調查。總結分析,確認影響CKD患者生存質量的主要問題是:患者對CKD認識不足;服藥依從性有待提高;疾病導致的不適;營養缺乏,生活方式改變;缺少陪伴,易出現緊張、焦慮等負性情緒。
1.2.2.2 計劃階段 轉變延續護理模式,以患者為中心,將行動研究法應用于CKD患者生存質量的提高,具體方案:
(1)離院后電話隨訪:在第1個月中,每周至少進行1次電話隨訪,以確定并評估患者是否按要求用藥,飲食及活動方面是否符合要求,視情況進行健康教育,告知患者或其家屬本科室全天候咨詢電話,便于其隨時咨詢;之后可根據患者的情況調整每月電話隨訪次數。
(2)家庭隨訪:離院后于第2和第4周各進行1次隨訪,之后分別于離院后每間隔3個月、6個月再次進行隨訪,遇有特殊情況可根據患者意愿調整隨訪頻率。這樣做是為了真實了解患者家庭環境及家屬的態度;當面為患者答疑解惑,提高其對CKD認知及治療依從性;對患者及家屬加強溝通,使其意識到親人的陪伴和支持有助于患者預后,引導其參與到CKD延續護理中來;共同商討家訪時機及頻次等,根據不同患者的情況設計針對性方案。主治醫師定期進行門診跟蹤隨訪。
(3)舉行講座或患者交流會:定期開展CKD相關知識培訓或患者交流會議,以解答患者的疑惑,搭建相關交流平臺,并鼓勵患者及其家人積極參與,擬定護理計劃時進行換位思考,簡化流程,盡可能滿足患者合理需求。
(4)交流群:借助QQ、微信等聊天工具,搭建醫患信息交流群,由專人維護,及時傳達CKD最新防治知識,并鼓勵病友互相介紹好的護理治療方法,互相幫助和監督,減少CKD并發癥的發生;及時收集整理護理過程中的問題,并在群內進行指導,可通過拍攝短視頻的方式共享到群里播放,患者易于理解和接受。
(5)信息共享:與社區醫院做好聯系,以便患者離院后,需要時可隨時獲得社區醫務人員的幫助。
(6)飲食指導:對患者強化膳食相關知識的培訓,使其意識到合理膳食的重要性;囑其多吃富含優質蛋白質的食物;可適當使用藥膳進行調理,如在燉湯或煲粥時加入適量的具有補充氣血、補氣健脾的藥材;對于具有不良飲食習慣的患者,應在方案中做好備注,進行重點溝通和宣教,盡可能糾正其不良習慣;對于食欲減退患者,可通過變換食物種類、烹飪方法等手段提高其食欲。
(7)心理疏導:護理人員主動關心患者,獲悉其消極、悲觀情緒產生的原因,想辦法緩解其負面狀態,如介紹一些積極的干預方法,多傾聽其想法,幫助其建立疾病治療信心。
1.2.2.3 實施階段 反復進行宣教,確保實施前患者或家屬接受方案內容;按照方案要求安排規律隨訪,組織患者及其家屬參加講座或交流會,通過拍攝短視頻、多媒體、情景模擬等多種形式介紹疾病知識、用藥注意事項、飲食護理等內容;注重細節,及時把握患者情況,調整訪視、宣教頻次等。
1.2.2.4 觀察階段 每次干預后,仔細觀察患者的實施情況;健康宣教后,及時收集獲取其反饋情況。如果患者24 h內無反饋,護理人員則主動詢問,及時獲取其計劃完成的情況。
1.2.2.5 總結階段 每周分析1次患者情況,每月進行1次實施情況小結,總結階段性問題,并反饋至研究團隊,及時修訂護理方案,在下一次的循環計劃中實施,并再次評估效果。兩組護理干預均持續6個月。
1.3 評價指標
(1)腎功能相關指標:患者離院時、離院后6個月均進行血肌酐(SCr)、血尿素氮(BUN)和胱抑素C(CysC)檢查。
(2)營養狀態:采用改良主觀綜合性營養評估法(SGA)對CKD患者進行評分[11],包括7個評分項目:患者體質量降低程度、飲食改變、胃腸道反應、行動能力、CKD對其營養狀態的影響、皮下脂肪及肌肉損耗情況,每個評分項目為1~5分,評分越高說明營養狀態越差。評分分級:低于8分判定為正常,8~15分為營養不良,超過15分則判定為嚴重營養不良。
(3)行為改變及自我效能評價:采用Stott等[12]設計的問卷,包括行為改變的重要性、信心及為改變所做準備3個項目,每個項目為0~10分,分值從高到低,表示行為改變的重要性下降、信心減弱及準備不足。
1.4 統計學處理
采用SPSS 25.0統計學軟件進行數據分析。計量資料以“均數±標準差”表示,組間均數比較進行成組t檢驗;計數資料計算率,組間率的比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者離院時、離院后6個月腎功能比較
離院時,兩組患者的SCr、BUN及CysC相比差異無統計學意義(P>0.05);離院后6個月,兩組患者的腎功能均得到改善,但觀察組SCr、BUN及CysC水平明顯低于對照組,差異有統計學意義(P<0.05)。結果見表1。

表1 兩組患者離院時、離院后6個月腎功能比較
2.2 兩組患者營養狀態比較
離院時,兩組患者營養狀態比較差異無統計學意義(P>0.05);離院后6個月,觀察組的營養正常比率(92.11%)明顯高于對照組(75.00%),差異具有明顯統計學意義(P<0.05)。結果見表2。
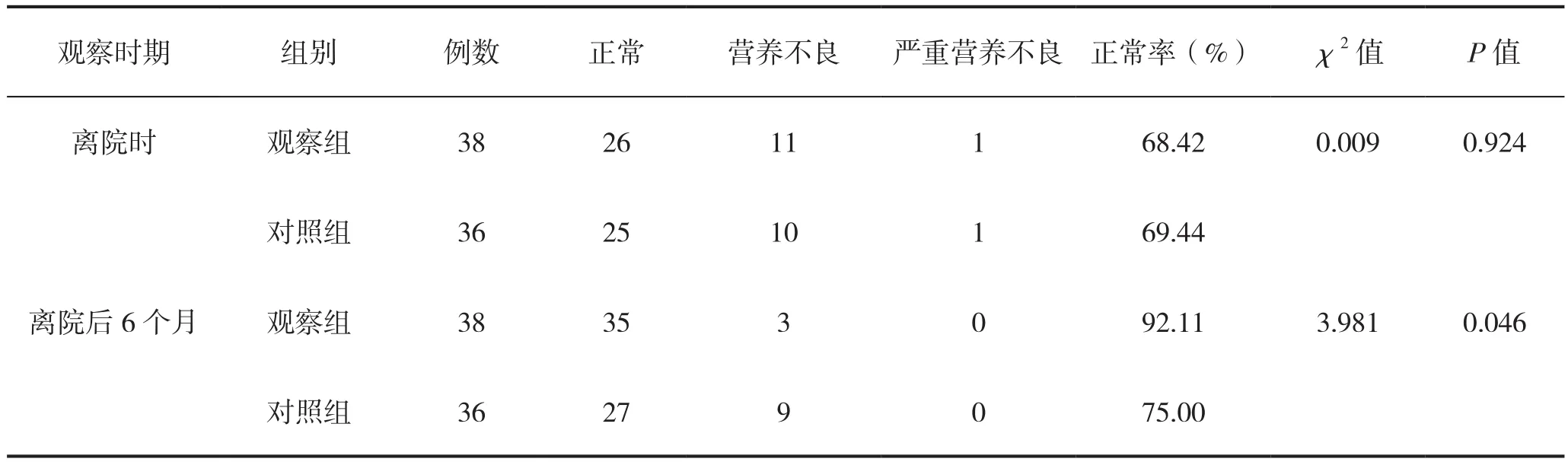
表2 兩組患者營養狀態比較
2.3 兩組患者行為改變及自我效能比較
離院時,兩組患者的行為改變及自我效能評分均差異無統計學意義(P>0.05);離院后6個月,觀察組患者的改變的重要性、信心及為改變所做準備3個方面評分均高于對照組,差異均具有明顯意義(P<0.05)。結果見表3。
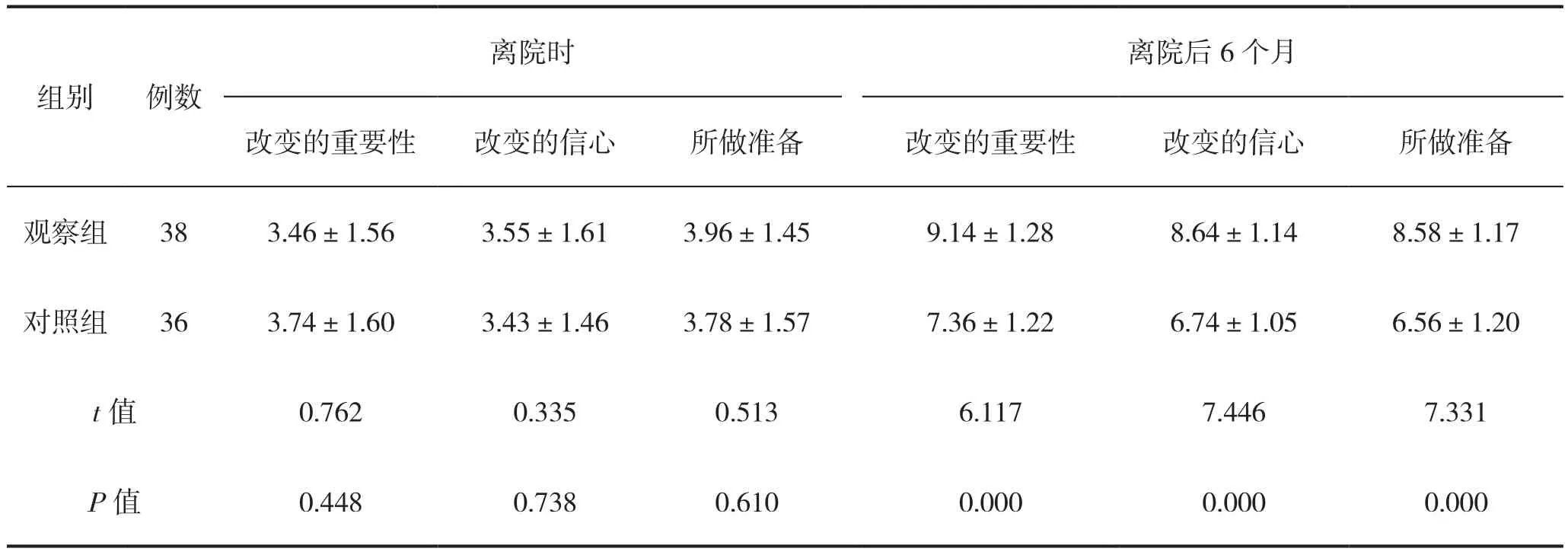
表3 兩組患者離院時、離院后6個月行為改變及自我效能情況(分)
3 討論
好的護理干預措施可有效減緩CKD進程[13]。本研究基于臨床廣泛應用的延續護理模式,結合行動研究法,綜合探究延續性護理模式應用于CKD患者的效果。
研究發現,通過調節患者的生活方式及飲食,可以影響其實驗室檢查結果,有效利用該效應,有助于改善其疾病預后[13]。不同于藥物治療,這種效應是以患者為主導,尤其適用于慢性病患者。因此,本研究為CKD患者制定了合理的飲食方案,充分考慮患者疾病過程中對飲食的需求,增加藥膳的建議,并在離院前充分培訓;將飲食干預計劃納入總體方案中,并在每次隨訪時記錄患者飲食情況,并根據其情況調整方案,有問題隨時溝通解決;考慮到部分患者會出現食欲減退的情況,及時給出調整食物種類、制作方法的建議。經6個月干預,兩組患者的腎功能均明顯改善,但觀察組各指標改善程度明顯優于對照組,說明CKD患者的腎功能得到一定的改善,這也與朱愛軍等[14]的研究結論相符。在制訂飲食方案時,考慮到蛋白質含量高的食物不利于CKD患者預后,但低蛋白的食物又會導致患者營養不良,同樣會加重疾病。通過咨詢專業的營養師,優先選擇優質蛋白含量豐富的食物,在滿足身體基本需求的前提下,適當減少主食中蛋白質的攝入;選擇蛋白質低而熱量相對高的食物,如山藥、南瓜、芋頭等。經過合理搭配,取得了不錯的干預效果,離院6個月,觀察組的營養正常比率由68.42%提高到92.11%。
由于CKD具有不可逆的特點,患者長期承受其煎熬,難免出現消極、悲觀的情緒,如不進行干預則會導致其產生CKD恐懼心理,成為患者壓力的重要來源,在這些負面因素的綜合作用下,會嚴重影響患者的治療行為及依從性,進而導致疾病惡化[15]。因此,很有必要在CKD的護理過程中實施心理疏導。研究發現,僅僅提出建議的健康教育方式在改變患者行為方面收效甚微[12],而覃雪梅等[16]通過微信平臺構建的延續護理模式,有助于糖尿病患者血糖控制,并能提高其自我控制行為及自我效能。本研究通過充分的前期資料收集和總結,找到引起患者消極、悲觀情緒的因素,在延續護理的基礎上,嵌入心理疏導計劃,主動關心患者,想辦法緩解其負面情緒,如介紹一些積極的應對方法,多傾聽其想法,幫助其建立疾病治療信心;輔以必要的溝通技巧,組織患者參加座談交流,與其增加互動,幫助其認識并克服心理方面問題;設專人進行平臺維護,及時解答其治療問題。經6個月的干預后成效明顯,觀察組患者改變的重要性、信心及為改變所做準備評分均明顯優于對照組。
綜上所述,相較于傳統護理模式,基于患者行動的延續護理模式可明顯改善CKD患者的腎功能、營養狀態,提升其自我行為管理能力及自我效能。當然,CKD患者所有指標的改變并不是單獨存在的,在臨床應用時應結合患者情況綜合評估,才能更好地為其提供治療服務。

