無創呼吸機在阻塞性睡眠呼吸暫停綜合征合并2型糖尿病中的應用
王同山
(濮陽廣慈醫院,河南 濮陽 457100)
阻塞性睡眠呼吸暫停綜合征(Obstructive sleep apnea hypopnea syndrome,OSAHS)為睡眠呼吸疾病,表現為白天嗜睡、夜間打鼾可伴呼吸暫停。OSAHS常合并有T2DM,流行病學顯示,40% OSAHS患者患有T2DM[1]。OSAHS會加重胰島素抵抗,促進血糖升高,血糖大幅波動。研究發現,無創呼吸機持續氣道正壓通氣(CPAP)可改善OSAHS患者呼吸功能,降低其血壓水平[2]。本研究以OSAHS合并T2DM患者為研究對象,予以無創呼吸機治療,觀察其應用效果。報告如下。
1 資料及方法
1.1 一般資料
選取2016年5月~2018年5月濮陽廣慈醫院76例OSAHS合并T2DM患者,采用隨機數字表法分組,各38例。觀察組男26例,女12例;年齡36~73歲,平均(54.62±8.21)歲;T2DM病程1~5年,平均(2.83±0.79)年;體質量指數21~26 kg/m2,平均(23.86±1.15)kg/m2。對照組男25例,女13例;年齡37~72歲,平均(54.38±8.03)歲;T2DM病程1~6年,平均(3.24±0.84)年;體質量指數20~27 kg/m2,平均(23.51±1.31)kg/m2。兩組一般資料均衡可比(P>0.05),本研究經醫院倫理委員會同意,符合《世界醫學會赫爾辛基宣言》相關要求。
1.2 方法
對照組予以常規治療。觀察組在常規治療基礎上予以無創呼吸機治療,采用無創呼吸機進行壓力滴定,選取合適鼻面罩,進行CPAP治療,以夜間動脈血氧飽和度(SaO2)評估療效,每日均用呼吸機,晚上使用時間>7 h,整夜SaO2波動≥90%。兩組均治療4周。
監測指標:清晨空腹抽取靜脈血5 mL,采用美國貝克曼公司全自動生化分析儀測定空腹血糖(FPG)、糖化血紅蛋白(HbA1c)水平;以放射免疫法測定空腹胰島素(FINS)、C肽(C-P),試劑盒購自上海通蔚生物科技有限公司。計算胰島素抵抗指數(HOMA-IR)=FINS×FPG/22.5。采集睡眠呼吸紊亂指數(AHI)、夜間最低血氧飽和度(LSaO2)參數。
1.3 觀察指標
對比治療前后兩組血糖與胰島素抵抗(FPG、FINS、HbA1c、C-P、HOMA-IR)情況。對比治療前后兩組睡眠呼吸狀況(AHI、LSaO2)。
1.4 統計學方法
2 結果
2.1 兩組血糖與胰島素抵抗情況比較(見表1)
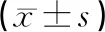
表1 兩組血糖與胰島素抵抗情況比較
2.2 兩組睡眠呼吸狀況比較(見表2)
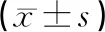
表2 兩組睡眠呼吸狀況比較
3 討論
研究發現,OSAHS是T2DM發生、發展的重要因素,OSAHS會加重胰島素抵抗,造成患者血糖上升[2,3]。因此,需積極治療OSAHS,以減輕T2DM病情。常規治療雖可緩解OSAHS合并T2DM患者臨床癥狀,但效果欠佳,需聯合其他方法治療。無創呼吸機CPAP是治療OSAHS的重要方法,可提高上氣道壓力,促使上氣道開放,有利于降低CO2濃度,提高SaO2水平,改善低氧狀態,調節其睡眠節律,緩解呼吸暫停、白天嗜睡癥狀。有研究指出,無創呼吸機CPAP治療OSAHS合并T2DM,可減輕呼吸暫停狀況,改善血糖[1,3]。本研究顯示,治療后觀察組AHI、LSaO2高于對照組(P<0.05),提示無創呼吸機治療OSAHS合并T2DM患者,可有效緩解患者呼吸狀況,減少缺氧。OSAHS會引起高碳酸血癥、低氧血癥等,刺激皮質醇、兒茶酚胺釋放,而血液中兒茶酚胺水平升高會加快糖原分解,導致血糖濃度升高。OSAHS引起的缺氧,會直接導致血清瘦素、脂聯素水平、炎癥反應、交感神經興奮等變化,促進T2DM發生、發展[1-3]。本研究結果顯示,治療后觀察組FPG、FINS、HbA1c、C-P、HOMA-IR低于對照組(P<0.05),可見,無創呼吸機治療OSAHS合并T2DM患者,可增強胰島功能,降低血糖。
綜上所述,無創呼吸機治療OSAHS合并T2DM患者,可有效緩解患者呼吸狀況,減少缺氧,并能增強胰島功能,降低血糖。

