不規則瘤頸的顱內破裂動脈瘤與夾閉術后腦梗死的相關性研究
徐倫,張旭偉,顧艷,劉永保,劉希光,張洪偉
顱內動脈瘤破裂后治療手段主要有顯微夾閉和介入栓塞兩種方法。近些年,介入栓塞術雖然有了顯著的發展,但是顯微夾閉術仍然是顱內動脈瘤最常用的一種安全和有效的治療方法[1-3],特別是對于具有復雜形態的前循環動脈瘤,介入栓塞術難以替代。腦梗死是動脈瘤夾閉術后的一種潛在的術后并發癥,報道發生率從0.9%~45.3%不等[4-6]。大范圍腦梗死可引起嚴重的神經功能缺損,也是術后死亡主要原因。因此分析術后腦梗死相關預后因素,減少其發生率就非常重要。
有學者[4,7]分析了夾閉術后腦梗死相關預后因素包括動脈瘤的位置,夾閉術中臨時阻斷的時間等等。然而,現有文獻報道針對動脈瘤形態是否規則對夾閉術后腦梗死的影響報道較少,特別是動脈瘤頸部的形態對夾閉術后相關腦梗死的影響報道。另外,由于前、后循環的動脈瘤存在不同的血流動力學和解剖學因素,且后循環動脈瘤應用介入栓塞術治療的較多,因此,本研究主要分析顱內破裂的前循環動脈瘤頸部形態是否規則與夾閉術后腦梗塞之間的關系并回歸分析動脈瘤夾閉術后腦梗死的相關預后因素以期提前做好術前預警準備,減少并發癥的發生。
材料與方法
1.一般資料
回顧性研究2015年6月-2020年6月連續在連云港市第一人民醫院行顯微外科夾閉術的破裂前循環動脈瘤患者。
納入標準:①顱內囊狀動脈瘤破裂后3d內接受顯微夾閉術的患者;②患者術前均檢查過頭顱平掃和頭顱CTA且醫學影像學和手術資料齊全;③夾閉術后3 d內復查頭顱CT平掃。
排除標準:①多發動脈瘤中其中有一個動脈瘤被夾閉過、治療過的動脈瘤以及治療后復發的動脈瘤;②術前CTA圖像不清晰、無法明確識別動脈瘤形態的患者;③梭形動脈瘤,巨大動脈瘤(≥25 mm),霉菌動脈瘤和部分血栓形成的動脈瘤;④術后發生腦血管痙攣的動脈瘤。
每個顱內破裂動脈瘤的以下因素均納為研究對象:年齡、性別、高血壓史、Ⅱ型糖尿病史、高血壓史、吸煙史、家族史、術前Hunt-Hess神經系統分級、動脈瘤部位、動脈瘤高、瘤頸、瘤頸比(aspect ratio,AR)、瘤體是否規則、瘤頸是否規則、術中是否破裂、術中臨時阻斷、術后腦內血腫形成、術后梗死形成均納入研究因素。
本研究為病例-對照研究,經過連云港市第一人民醫院倫理委員會的批準(YJ-20180806-01)。由于本研究為回顧性研究且不會泄露患者信息,也不會對患者的權利和福利造成任何影響,因此已申請知情同意書豁免。
2.影像學檢查和相關評價指標
術前所有破裂的顱內動脈瘤患者都接受CTA檢查,使用的掃描機器為德國Siemens Somatom Definition Flash功能CT掃描儀,對比劑為非離子型對比劑碘海醇(有機碘350 g/L,恒瑞醫藥有限公司,中國,江蘇)40 mL。管電壓120 kV,管電流110 mA,CTA視野120 mm,層厚0.5 mm,層厚0.3 mm。體素0.3×0.3×0.5 mm。
使用1 mm層厚的最大密度投影測量動脈瘤的大小包括瘤頸最大徑、瘤高(頸部中點至底部),AR=瘤高/瘤頸。
使用容積再現技術(volume rendering,VR)成像評估動脈瘤的位置和形態。動脈瘤形態和瘤頸部形態由兩位主治以上的神經組影像科醫師共同閱片決定,意見有分歧時協商解決。
動脈瘤形態以及動脈瘤頸部形態均分為規則和不規則兩組,定義如下[8]:動脈瘤形態規則定義為動脈瘤為單囊、邊緣無分葉。動脈瘤形態不規則被定義為動脈瘤呈分葉態,或具有子囊,或多囊;動脈瘤頸部形態規則定義為動脈瘤頸部呈圓柱態,無不規則突起。動脈瘤頸部形態不規則定義為動脈瘤頸部出現不規則性的突起。
3.外科治療和相關評價指標
所有顱內動脈瘤破裂患者均采用眶上外側入路。術前20 min給予患者20%的甘露醇250 mL靜脈滴注,將患者血壓控制在120/80 mmHg左右。為了能更好的暴露動脈瘤頸,術中均使用大腦牽引器。發現動脈瘤夾閉困難時則對載瘤動脈實施臨時阻斷(<15 min)。未使用術中DSA。術后,患者進入神經外科重癥監護病房。術后每天行顱多普勒超聲檢查大腦中動脈血管速度,評估有無腦血管痙攣。術后3 d內行頭顱CT平掃,明確是否有術后出血或新發梗死。
腦血管痙攣的診斷標準為[9]經顱多普勒超聲中大腦中動脈平均腦血流速度≥120 cm/s,或24 h內腦血流速度≥50 cm/s。
夾閉術相關的腦梗死被定義為[10]術后3 d內行頭顱CT出現的任何新的具有神經功能缺損癥態的且位于臨時阻斷時載瘤動脈供血區的腦梗死。
術中破裂定義為[10]來自動脈瘤頸部或動脈瘤頂不能獨立停止,需要采取手術措施控制的出血。
4.統計分析
數據分析采用SPSS 16.0軟件。計量資料年齡、瘤頸、瘤高、瘤頸比以mean±s表示,兩組間比較采用獨立樣本t檢驗;計數資料的描述采用例數和構成比如性別、高血壓史、吸煙史等兩組間比較采用χ2檢驗進行單因素分析,部分組間差異采用行×列表資料的χ2檢驗。在單變量分析的基礎上篩選出各種統計學指標與術后腦梗死之間的相關性有統計學意義的變量,再采用多變量Logistic回歸分析,用前進模式,以α=0.05為檢驗水準,P<0.05作為差異有統計學意義的標準。
結 果
最后經納入標準及排除標準排除后共203例患者的203個動脈瘤納入本研究。203例患者中男99例,女104例,年齡在18~82歲之間,平均(57±11)歲。動脈瘤的瘤高范圍2.9~19.2 mm,平均(6.3±2.7)mm。術前Hunt-Hess神經系統分級Ⅰ~Ⅲ級的142例,Ⅳ~Ⅴ級的61例。203個動脈瘤中大腦前動脈瘤39個,前交通動脈瘤34個,大腦中動脈瘤49個,頸內動脈瘤33個,后交通起始部動脈瘤48個。動脈瘤形態不規則的81個,規則的122個。動脈瘤頸部形態不規則的65個,形態規則的138個。發生術后相關腦梗死40例,未發生術后相關腦梗死163例,術后相關腦梗死發生率19.7%。
據動脈瘤頸部是否規則,將203例顱內破裂動脈瘤患者分為兩組。動脈瘤體不規則在瘤頸規則組中39(28.3%)例,瘤頸不規則組中48(73.8%)例;術中行載瘤動脈臨時阻斷的瘤頸規則組30(21.7%)例,瘤頸不規則組51(78.5%)例;發生術中破裂的瘤頸規則組17例,瘤頸不規則組21(32.3%)例;發生術后相關腦梗死的瘤頸規則組15(10.9%)例(圖1),不規則組25(38.5%)例(圖2)。動脈瘤頸部不規則組的動脈瘤體部不規則出現率、術中破裂、術中載瘤動脈臨時阻斷以及患者術后相關腦梗死的發生率均大于瘤頸部規則組且差異有統計學意義(P<0.05),而年齡、性別、高血壓史、Ⅱ型糖尿病史、高血壓史、吸煙史、家族史、術前Hunt-Hess神經系統分級、動脈瘤部位、動脈瘤高、瘤頸、AR、術后腦內血腫形成、術后相關梗死均無統計學意義(P>0.05)。
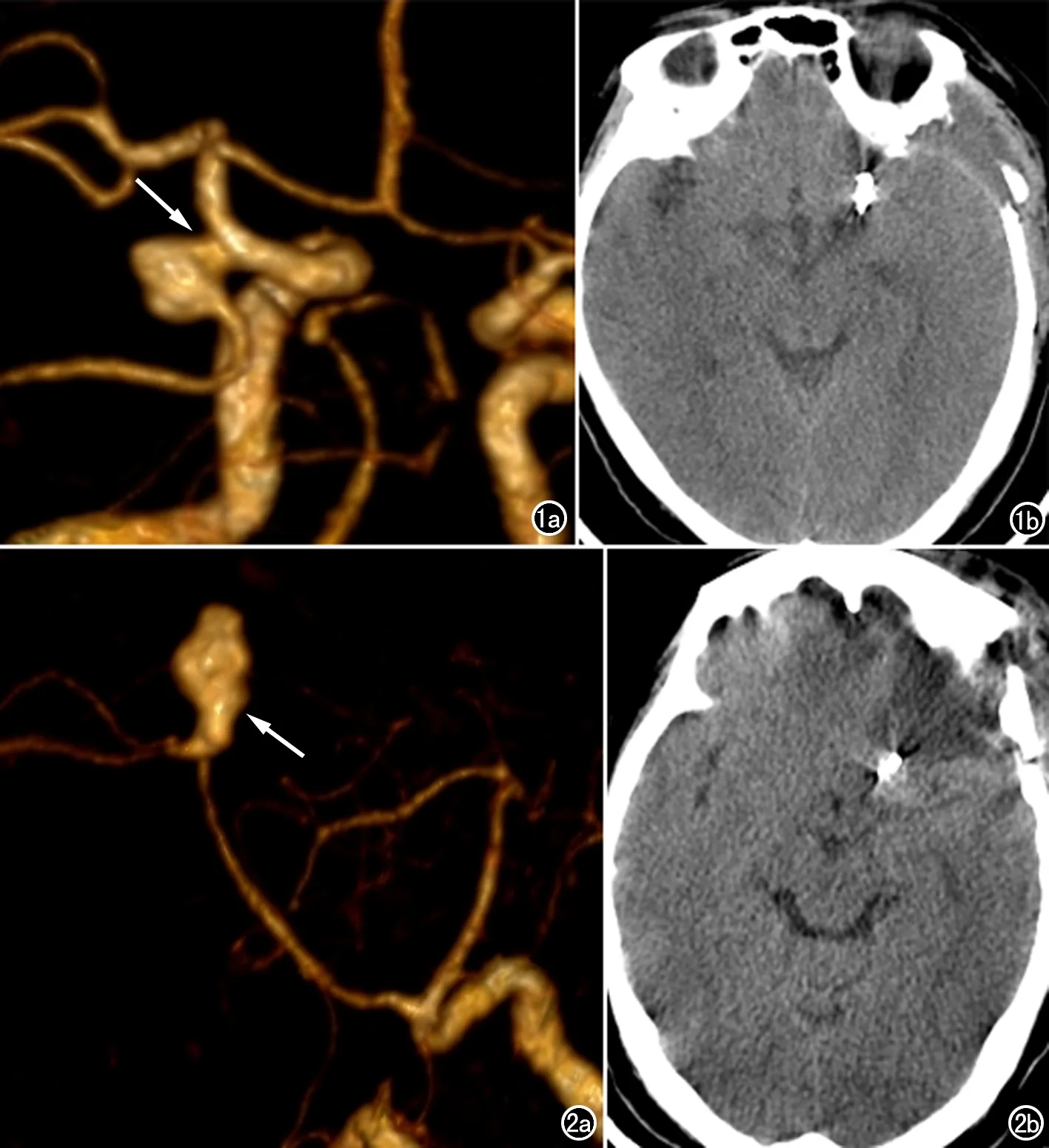
圖1 右側后交通起始部動脈瘤患者,女,63歲。a)CTA的VR成像示動脈瘤頸部形態規則,呈圓柱狀,未見異常突起(箭);b)顯微夾閉術后3d內CT平掃圖示夾閉術后顱內未見梗死形成。 圖2 左側大腦前動脈瘤患者,男,57歲。a)CTA的VR圖示動脈瘤頸形態不規則,小泡狀突起(箭);b)顯微夾閉術后3d內CT平掃圖示夾閉術后左側額葉腦梗死形成。
將顱內破裂動脈瘤夾閉術后相關腦梗死可能的預后因素進行單因素分析(表1)。在有無術后相關腦梗死的兩組動脈瘤患者中AR、動脈瘤頸部不規則、載瘤動脈臨時阻斷、術中破裂均有統計學意義(P<0.05),而年齡、性別、高血壓史、Ⅱ型糖尿病史、高血壓史、吸煙史、家族史、術前Hunt-Hess神經系統分級、動脈瘤部位、動脈瘤高、瘤頸、瘤體是否規則在兩組中均無統計學意義(P>0.05)。
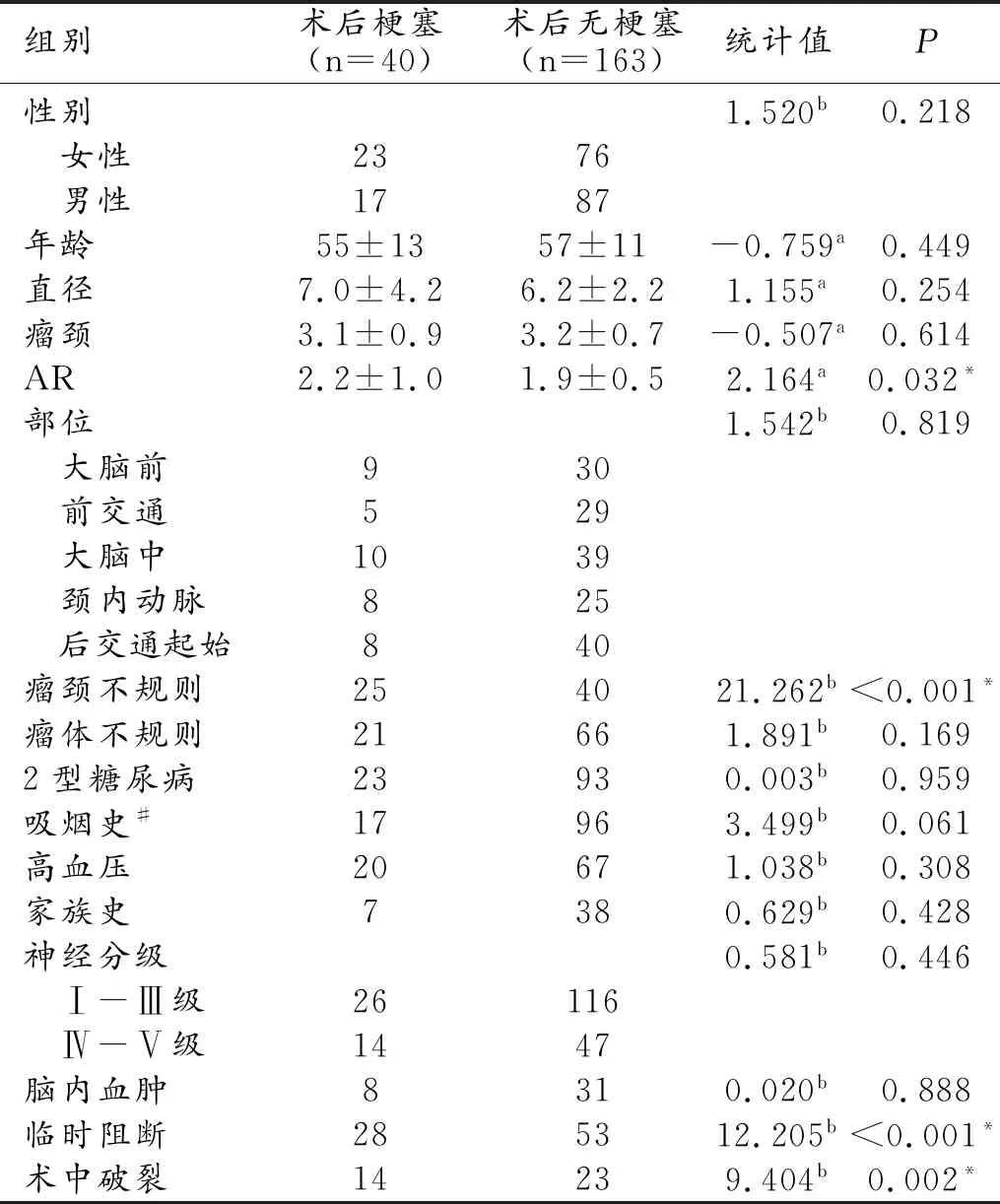
表1 術后有無梗死兩組動脈瘤單變量分析 例(%)
進一步將有意義的變量行回歸分析,得出動脈瘤頸部形態不規則(OR=3.023,95%CI=1.291~7.075,P=0.011)和術中載瘤動脈瘤臨時阻斷(OR=2.762,95%CI=1.152~6.622,P=0.023)是顱內破裂動脈瘤患者夾閉術后腦梗死的相關預后因素(表2)。
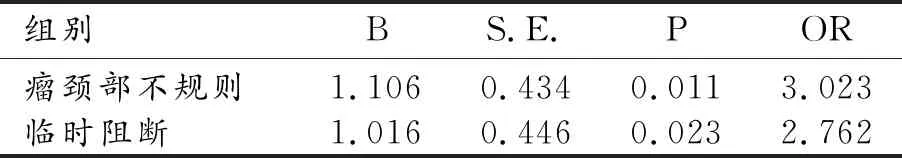
表2 術后腦梗死相關預后因素的回歸分析
討 論
夾閉術后相關腦梗死是影響顱內動脈瘤患者術后神經功能恢復和患者生活質量的重要因素。ISUIAD[11]的一項針對1917個顱內動脈瘤大型回顧性研究中發現動脈瘤夾閉術后出現腦梗死的人數為208人,術后相關腦梗死發生率為10.9%(208/1917)。Kunz等[5]對363例未破裂患者研究中發現發生夾閉術后相關腦梗死的44例,術后相關腦梗死率為12.1%。Yao等[6]分析360例位于前交通動脈的破裂動脈瘤,最后發現夾閉術后163例患者出現了術后相關腦梗死,夾閉術后相關腦梗死率45.3%(163/360)。這些數據間接的說明了破裂動脈瘤發生夾閉術后腦梗死率明顯高于未破裂動脈瘤術后腦梗塞死率。
關于夾閉術后腦梗死相關預后因素,有學者[6,12-16]認為男性,吸煙史,動脈瘤大小,內部存在血栓,術中破裂,載瘤動脈臨時阻斷和動脈瘤夾的使用數量等都是相關預后因素。還有研究者[17,18]發現形態不規則的動脈瘤更容易發生術中破裂,他們認為形態復雜的動脈瘤壁會暴露在更高的壁面剪切力下,瘤壁可能更脆弱,這些改變將導致瘤夾放置更復雜,術中操作時間更長,更容易使動脈瘤發生術中破裂,但是未發現對術后腦梗死有影響。動脈瘤夾的直接作用位置是動脈瘤頸部,但是關于動脈瘤頸部形態是否會影響術中破裂以及夾閉術后相關腦梗死發生,這方面卻鮮有報道。
本研究將動脈瘤體的形態和瘤頸部的形態是否規則均納入了術后相關腦梗死發生的預后因素中研究。經回歸分析后發現瘤頸部形態不規則和載瘤動脈的臨時阻斷是腦梗死的相關預后因素。而動脈瘤體形態不規則不是夾閉術后腦梗死的相關預后因素。既然動脈瘤夾最主要的作用部位是動脈瘤頸部,本研究也發現動脈瘤頸部的形態是否規則是夾閉術后腦梗死的相關預后因素,而不是動脈瘤體本身形態。因此,我們對動脈瘤頸部形態進行了相關研究。發現動脈瘤頸部形態不規則與頸部形態規則組相比更容易合并動脈瘤體部不規則,并且具有更高的術中破裂率、術中載瘤動脈臨時阻斷和術后相關腦梗死的發生率。動脈瘤頸部不規則組,夾閉術中破裂率增加,這可能是由于頸部不規則的突起處通常是由于血流對動脈瘤壁的不均衡沖擊導致的,瘤壁長期在這種不均勻的沖擊力作用下發生退變和重塑,相對薄弱處則會在壓力沖擊作用下形成突起,反過來說就是頸部瘤壁的不規則突起處即為瘤壁相對薄弱之處。我們進行動脈瘤夾閉的過程中頸部不規則的動脈瘤往往會增加手術的復雜性,特別是當動脈瘤夾觸碰到動脈瘤頸部不規則突起處時可能會引起該薄弱處瘤壁的破裂即術中破裂。這種情況下破裂出血將迅速造成術中視野模糊,手術難度增大,需要臨時阻斷載瘤動脈時間延長,術后往往會引起術區周圍的血腫以及腦梗死的形成。同樣,臨時阻斷載瘤動脈夾的使用,特別是使用時間的延長,則更進一步加劇了腦組織的缺血,這也是導致術后相關腦梗死形成的非常重要的預后因素。
本研究在單因素分析中還發現AR值在有無術后相關腦梗死兩組患者中有統計學意義,但是進行多因素回歸后AR值并不是顱內動脈瘤夾閉術后腦梗死的相關預后因素。我們認為AR值是瘤體高度與瘤頸的比值,它不僅與瘤頸有關系,還受到瘤高的影響,如果瘤高足夠高,則AR值就會足夠大。由于夾閉術主要的作用部位是瘤頸,并不直接作用于瘤體,而瘤高是反應瘤體指標的一部分,因此,AR值不是顱內動脈瘤夾閉術后梗死的相關預后因素。
如何減少夾閉術后腦梗死的發生風險呢?有學者提出了一些術中預防的策略如術中多普勒超聲和神經監測。多普勒超聲檢查是用于監測腦血流量的經濟有效的工具。Pereira等[7]報道應用這種技術后術后缺血性梗死率從18%降低到4%。術中神經生理監測是一種手術過程中對神經系統更精細的識別損傷的方法。Byoun等[4]通過體感誘發電位監測能將缺血性并發癥的發生率從5.6%降低到0.9%。
本研究尚具有一定的局限性。首先,本研究為單中心研究,數量僅為中等,結果可能會有一定的偏倚,仍需要多中心、大樣本的研究。其次,目前對于動脈瘤頸部不規則尚無統一的標準定義,本研究主要由兩位放射神經組的醫師進行判定,有一定的主觀性,但是當兩者有分歧時通過協商解決,也在一定程度上減少了主觀因素所導致的負面作用。最后,本研究患者術后復查采用的是CT掃描,沒有行磁共振檢查,對腦梗死診斷上可能有一定的過度診斷。
雖然我們的研究有一定的局限性,但通過本研究筆者認為在今后的動脈瘤夾閉手術中應在術前評估動脈瘤體的形態,特別是動脈瘤頸部的形態,對于那些復雜形態的動脈瘤或不規則頸部的動脈瘤,加強術中對腦的血流量監測和神經功能的監測,將有利于降低術后相關腦梗死的發生率。