腫瘤優勢供血動脈及胃周血管移位征對胃源性外生型腫瘤定位診斷價值
黎佩君,王秋實,黃飚,龍晚生,蘭勇,林偉星
胃周間隙有胰腺、脾、肝、腸管包繞,臟器之間解剖毗鄰、間隙狹小。胃周間隙腫塊較小時CT常能準確地顯示腫塊的來源。腫塊較大時常與周圍臟器界限不清[1]且常伴有瘤內壞死、囊變或不均勻強化等相似的CT表現,導致起源臟器判斷偏差,影響正確診斷及術前手術方案的制定。本文旨在探討CT上腫瘤優勢供血動脈以及腫瘤與胃周血管的關系對胃源性外生型腫瘤的定位診斷價值。
材料與方法
1.病例資料
采用回顧性描述性研究方法。搜集2010年3月-2019年5月本院符合標準的患者。納入標準:①經手術病理證實起源于胃或其周圍器官組織的外生型腫瘤;②術前行CT增強檢查,掃描范圍包含腫瘤及鄰近臟器整體;③腫瘤最大徑>3 cm且CT顯示腫瘤同時與胃及胃周至少一個組織臟器分界不清、脂肪間隙消失。單純囊性腫塊不納入分析。73例患者共73個腫塊納入分析,其中胃起源腫瘤39例,胃周圍器官組織起源腫瘤34例(表1)。

表1 73例腫塊臨床資料
2.CT檢查
CT檢查采用日本東芝Aquilion One-64或德國西門子Somatom Force掃描儀,行平掃及增強CT檢查。檢查前患者常規腸道準備。均取仰臥位,掃描范圍從膈頂至腹主動脈分叉處。掃描參數:管電壓120 kV,管電流采用自動毫安秒技術,探測器準直64×0.625 mm 或192×0.625 mm,螺距分別為0.656或0.7,矩陣512×512,重建層厚3 mm。經肘前靜脈注入約80~100 mL對比劑(碘海醇,300 mg I/mL,1.5 mL/kg),注射流率3.5 mL/s。注射對比劑后分別延遲30、60 s行動脈期及靜脈期掃描。
3.圖像后處理及分析
由兩名分別具有6年及11年腹部影像診斷經驗的放射科醫師根據軸面、冠狀面、矢狀面圖像及MIP圖像盲法獨立閱片。意見分歧時經商量后達成一致。由一名醫師測量腫瘤最大徑及動靜脈期腫瘤內實性成分CT值(腫瘤主體層面上避開血管ROI盡可能大)。記錄術前血清癌胚抗原(CEA)、CA19-9水平。
胃周血管包含動脈弓和靜脈弓,以及其分支及屬支血管,動靜脈伴行。腫瘤與胃周血管關系的判定:在腫瘤主體層面上①若病變邊緣胃周血管走行自然,未見明顯移位,記為“無移位”;②若病變與胃壁之間可見胃周血管且偏向胃壁側移位,記為“內移位”;③若病變與胃壁之間未見胃周血管且病變邊緣胃周血管偏離胃壁側向外移位即血管弓被推離胃壁,記為“外移位”。
腫瘤優勢供血動脈的判定:增強掃描動脈期示血管或其分支進入腫瘤內,若供血動脈只有1支,則該動脈為優勢供血動脈,若供血動脈為多支,選擇最粗的1支血管或以其瘤內分支所占區域最大者為優勢供血動脈[2]。
4.統計學方法
統計數據用SPSS 22.0統計軟件進行處理。連續變量采用獨立樣本t檢驗(正態分布)或Mann-WhitneyU檢驗(偏態分布),非連續變量采用χ2或Fisher確切概率法比較。二分類Logistic回歸行單因素分析。采用Kappa檢驗評價兩名醫師觀察結果的一致性。計算腫瘤優勢供血動脈對胃源性腫瘤組與非胃腫瘤組定位診斷的靈敏度、特異度、陽性預測值、陰性預測值和診斷準確度。P<0.05為差異有統計學意義。
結 果
1.腫瘤的臨床及基本CT特征
胃源性腫瘤組與非胃腫瘤組兩組間腫瘤最大徑、動脈期及靜脈期腫瘤內實性成分CT值、術前血清CEA水平的差異均不具有統計學意義。胃源性腫瘤組術前血清CA19-9水平低于非胃腫瘤組且差異有統計學意義(表2)。
2.腫瘤與胃周血管的關系
2例胃周血管顯示不清,2例胃周血管受侵犯,均不作分析。兩名醫師對腫瘤與胃周血管關系判定的一致性較好(Kappa值0.687)。腫瘤主體層面上69例中病變邊緣胃周血管顯示“無移位”17例,包括胃源性腫瘤8例,非胃腫瘤組9例;病變邊緣胃周血管顯示“內移位”22例,非胃腫瘤組(20/22)明顯多于胃源性腫瘤組(2/22);病變邊緣胃周血管顯示“外移位”30例,胃源性腫瘤組(26/30)明顯多于非胃腫瘤組(4/30)(圖1~2)。兩組腫瘤間胃周血管移位差異有統計學意義(表2)。Logistic單因素回歸分析顯示為“內移位”的多為非胃來源腫瘤(OR=8.89,95%CI:1.56~50.53),顯示為“外移位”的多為胃來源腫瘤(OR=0.14,95%CI:0.03~0.57)。
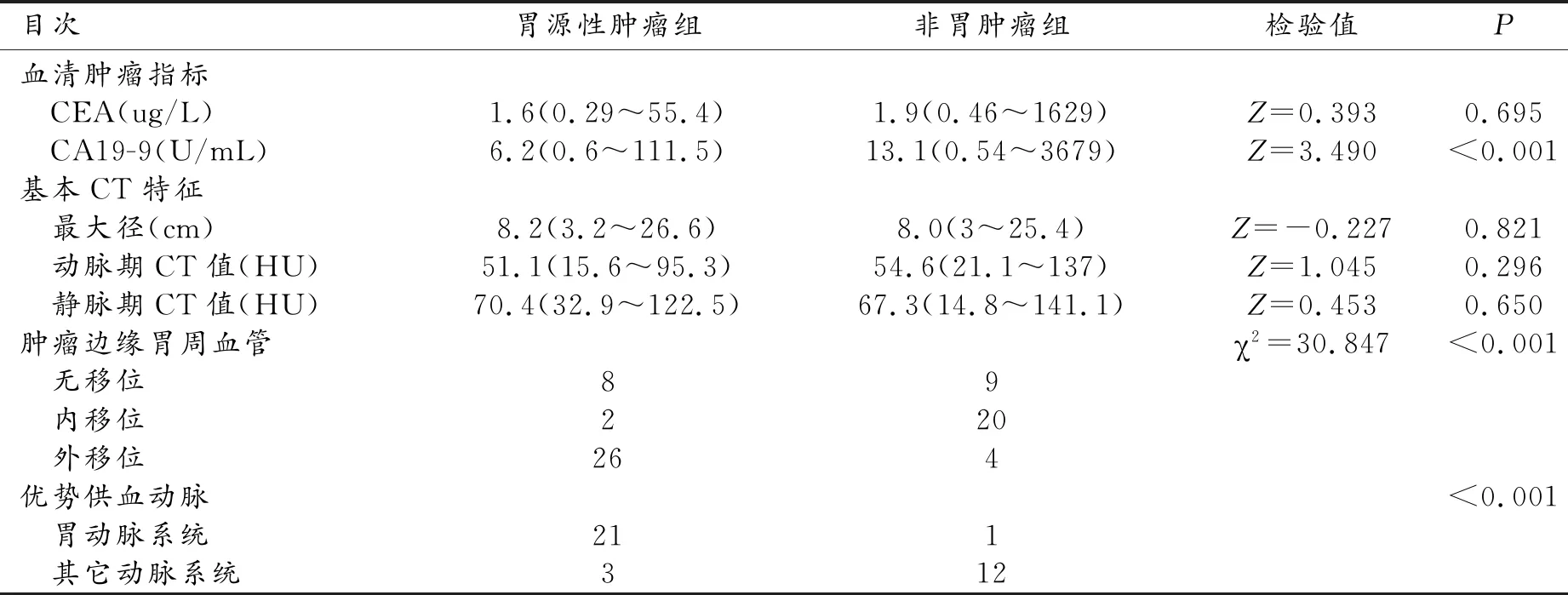
表2 胃源性腫瘤組與非胃腫瘤組臨床及影像特征
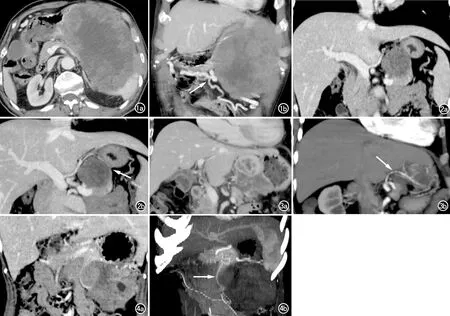
圖1 男,84歲,胃來源胃腸間質瘤(高危險度)。a)軸面CT圖示腫瘤與胃、胰腺均分界不清;b)冠狀面MIP圖示腫瘤邊緣增粗的胃周血管(箭)被推離胃壁向外移位。 圖2 女,32歲,胰腺實性假乳頭狀瘤。a)CT冠狀面圖示腫瘤位于胰腺與胃之間且分界不清;b)冠狀面MIP圖示腫瘤與胃壁之間胃周血管并偏向胃壁側移位(箭)。 圖3 女,76歲,胃來源胃腸間質瘤(高危險度)。a)CT冠狀面圖示腫瘤與胰腺、胃分界不清;b)斜冠狀面MIP圖示腫瘤血供來自胃左動脈且為優勢供血動脈(箭)。 圖4 女,31歲,胰腺實性假乳頭狀瘤。a)CT冠狀面圖示腫瘤位于胰腺與胃之間且分界不清;b)斜冠面MIP圖示腫瘤血供來自胰上動脈且為優勢供血動脈(箭)。
3.腫瘤優勢供血動脈
兩名醫師對腫瘤優勢供血動脈判定的一致性較好(Kappa值0.724)。41例(41/73)能夠清楚顯示腫瘤供血動脈及其起源,包括胃源性腫瘤組26例及非胃腫瘤組15例。
26例胃源性腫瘤中有23例腫瘤見胃動脈系統參與供血包括胃左動脈、胃右動脈、胃網膜左動脈、胃網膜右動脈、胃短動脈及胃后動脈,其中21例優勢供血動脈屬于胃動脈系統(圖3)。1例存在胃網膜左動脈及腸系膜上動脈分支共同供血,1例存在胃網膜左動脈、胰尾動脈、膈下動脈共同供血,但均未能識別出優勢供血動脈。3例胃源性腫瘤未見胃動脈系統參與供血,其中2例由胰尾動脈供血,1例由脾動脈小分支供血且均為優勢供血動脈。
15例非胃腫瘤中有11例由脾動脈胰腺分支供血(圖4),1例由膈下動脈供血,1例由胃左動脈供血且均為優勢供血動脈。1例由腸系膜下動脈分支和胰大動脈共同供血,1例由腸系膜上動脈分支、胰上動脈、胃網膜右動脈共同供血,但均未能識別出優勢供血動脈。把除胃動脈系統的供血動脈歸為其它動脈系統。胃源性腫瘤組優勢供血動脈多來源于胃動脈系統(OR=84,95%CI:7.84~900.12),而非胃腫瘤組優勢供血動脈多來源于其它動脈系統且差異有統計學意義(表2)。
腫瘤優勢供血動脈對胃源性腫瘤組診斷的靈敏度、特異度、陽性預測值、陰性預測值和診斷準確度分別為80.8%、92.3%、95.5%、70.6%、80.5%,對非胃腫瘤組診斷的上述效能分別為80.0%、87.5%、80.0%、80.0%、80.5%。
討 論
CT是臨床上排查腹部病變的常用檢查方法[3-4]。來源于胃的外生型腫瘤較大時常導致腫塊-臟器交界面過多[5]造成CT判斷起源器官困難,影響正確診斷、術前風險評估及手術方式。常規增強CT圖像能夠清楚顯示血管與軟組織結構間的關系[6-7]。有學者通過CT圖像顯示網膜囊區腫塊與胃小彎側胃周血管(含動靜脈及其分支)的關系[8]幫助診斷胃來源腫塊。本研究分析胃小彎側腫塊與胃周血管的關系得到類似結果,并且發現了胃大彎側腫塊與胃周血管間的關系也能幫助判斷來源。Ping等[9]在一組胃周腫塊研究中發現胃源性腫塊見“血管移位征”即病變處胃動脈弓向外移位的表現,本研究發現了包含動靜脈弓的胃周血管被推離胃壁、或在腫塊邊緣繞行;胃鄰近組織起源腫塊,病變與胃壁之間見胃周血管或可出現胃周血管被推壓向胃壁側移位[8]。本研究發現當胃壁受腫塊壓迫出現充血、淤血,胃周血管增粗時更易于顯示。值得注意的是本研究還發現若腫塊位于胃周血管遠端分支胃壁且相對較小時,由于病變邊緣胃周血管細小可能顯示不清而鄰近血管弓移位又不顯著,此時對鑒別腫塊來源幫助較小,既往研究未見提及。
腫瘤內可存在多支異位供血動脈,但主要由源器官動脈供血[11]。有學者通過CT無創性顯示腫瘤供血動脈鑒別胃腸間質瘤與其它組織來源的腫塊[2,10]。然而,通過CT鑒別胃周間隙外生型腫瘤中胃來源腫瘤的價值尚不清楚。本文納入研究的胃源性腫瘤中大部分腫塊(88.5%)有胃動脈系統供血且為優勢供血動脈(80.8%);而非胃腫瘤中僅有少數腫塊(13.3%)有胃動脈系統參與供血,成為優勢供血動脈者更少(6.7%)。由此,通過CT顯示腫瘤優勢供血動脈,可幫助胃源性外生型腫瘤的起源定位。
此外,本研究發現非胃腫瘤組術前血清CA19-9水平高于胃源性腫瘤組。推測原因可能為本文納入研究的非胃腫瘤組中大部分為胰腺來源腫瘤(25/34),而CA19-9是胰腺疾患尤其是胰腺癌敏感性最高的血清標志物[12-14]。因此,在鑒別胃周間隙腫物的來源時高水平CA19-9可作為胰腺來源腫物的參考依據。
本研究存在局限性:第一,本研究旨在解決臨床中的定位診斷問題,對腫瘤大小、腫瘤-臟器交界面都作規定,納入標準較為嚴格,因而樣本量較少;第二,腫塊侵犯或包繞胃周血管時不能準確評價胃周血管移位。
綜上所述,通過MSCT顯示腫瘤優勢供血動脈及腫瘤與胃周血管的關系,2種方法相互結合可輔助胃源性外生型腫瘤的定位診斷。