兒童肝臟局灶性結節增生MSCT表現(附18例報告)
彭飛,閆學強,邵劍波
肝臟局灶性結節增生(focal nodular hyperplasia,FNH)是一種少見的肝臟良性增生性病變,占兒童腫瘤0.02%,兒童肝臟腫瘤2%,目前認為FNH沒有惡性轉化傾向,其治療原則多為保守觀察,除非懷疑惡性變或者臨床癥狀明顯需進一步手術干預。臨床上典型FNH影像具有特征性表現,不用穿刺活檢即可診斷。但對于5歲以下尤其有惡性腫瘤史和造血干細胞移植史的FNH患兒,多無癥狀且影像學表現不典型。為了提高認識,本文旨在探討兒童肝臟FNH的MSCT表現并與病理進行對照分析,以提高對該病的診斷準確率。
材料與方法
1.一般資料
回顧分析2013年9月-2021年5月經病理證實的18例FNH患兒臨床與影像學資料,其中男8例,女10例;年齡1.1~16歲,5歲以下7例,5歲以上11例,中位年齡10歲;1例1.1歲患兒甲胎蛋白(alpha fetoprotein,AFP)升高(59.9IU/ml),4例肝功能異常(表1)。
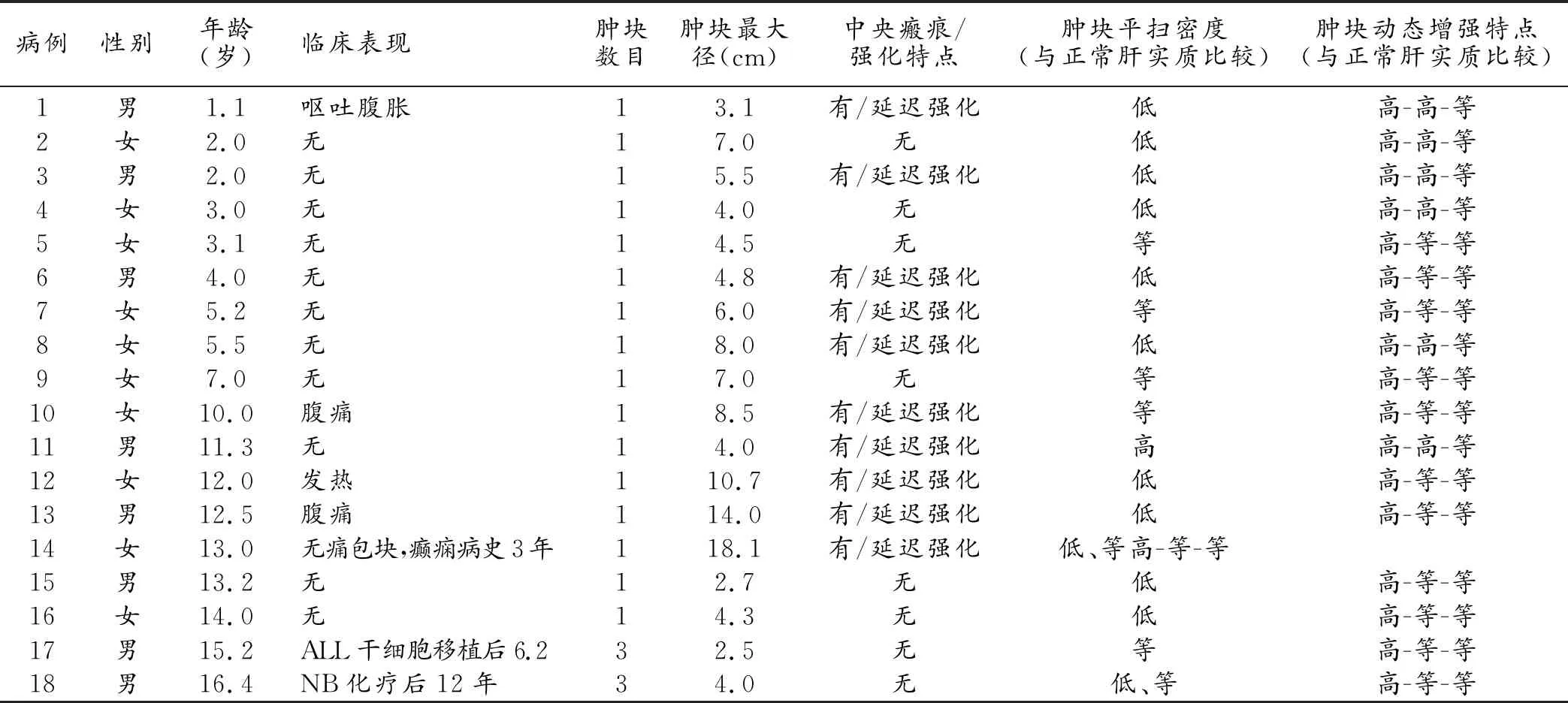
表1 18例兒童FNH的臨床及CT表現
2.CT檢查方法
掃描采用德國Siemens SOMATOM definition AS128層和美國GE Optima CT660螺旋CT掃描儀。Siemens掃描參數:管電壓120 kV,管電流100 mAs,轉速0.5 s/周,螺距1.4,重建方法采用B30medium smooth,重建層厚1 mm;GE掃描參數:自動管電流調節技術,實際4自適應迭代重建預設值60%,將原始圖像采用0.625 mm層厚進行重建。掃描范圍自膈頂至恥骨聯合上緣。增強掃描采用1.5~2.0 mL/kg碘普安注射液(含碘300 mg/mL)靜脈團注,采用人工智能觸發掃描,興趣區定為腹主動脈,閾值100 HU,達到閾值后延遲5 s行動脈期掃描,于動脈期后延遲40 s行門脈期掃描,注射對比劑后120 s行延遲期掃描,后處理采用軟組織窗進行多平面重組。
3.圖像分析方法
由2名高年資放射科醫師共同閱片,達成一致意見。兩名醫師分別對病灶數目、位置、形態、邊緣、最大徑、CT密度、動態增強模式、供血動脈、引流靜脈、有無包膜、有無中央瘢痕、纖維分隔及瘢痕有無延遲強化等特征進行記錄及分析。
結 果
1.CT表現
22個病灶位于方葉3個,右葉8個,左葉11個,以類圓形或橢圓形為主,邊緣清晰,最大徑約2.0~18.1 cm;靜脈增強CT檢查18個病灶見肝動脈供血,10個病灶見肝靜脈回流,其中4例回流肝靜脈顯示擴張,1個病灶見假包膜征象,10個病灶見中央瘢痕(10/22),2個病例見纖維分隔,瘢痕及纖維分隔在延遲期見范圍縮小或對比劑填平消失,1例瘢痕動脈期內見多條粗大紆曲血管(圖1)。
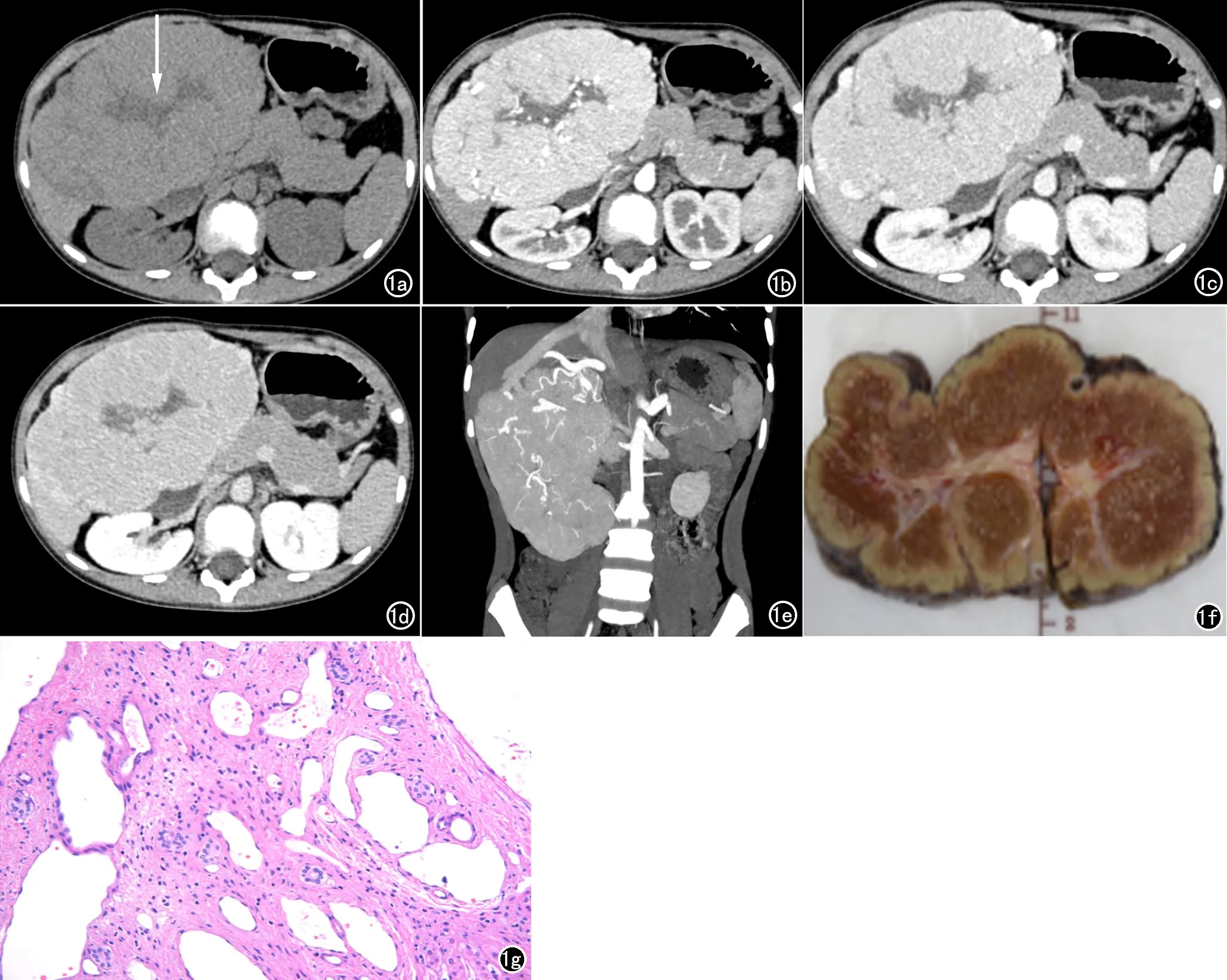
圖1 男,12.5歲,腹痛就診,手術證實為FNH。a)CT平掃示外生性橢圓形包塊,最大徑約12.6cm,邊緣呈結節狀等密度,中央瘢痕呈低密度星芒狀(箭),周圍見纖維分隔;b)動脈期腫塊實質明顯均勻強化,中央瘢痕內及瘤周見紆曲血管影,纖維分隔未見強化;c)門脈期腫塊呈等密度,瘢痕范圍縮小;d)延遲期腫塊呈等密度,瘢痕進一步縮小,分隔強化消失;e)動脈期MPR示瘤周及瘤內紆曲肝動脈供血,引流靜脈為擴張肝靜脈;f)大體標本與影像表現一致;g)病理片示纖維結締組織分隔正常的肝實質細胞,其間較多擴張的血管。
2.病理結果
鏡下見纖維結締組織分隔正常的肝實質細胞,其間見擴張的血管,部分血管內膜不規則增厚,間隔內見小膽管及小血管增生,部分間質散在淋巴細胞及中性粒細胞浸潤。
討 論
1.兒童病因與臨床特點
FNH目前機制不明,大家比較接受的假說是先天性或后天性血管異常導致肝細胞非腫瘤性增生所致。主要原因是異常大動脈血管形成、繼發性血栓形成、血管炎導致肝臟細胞損傷后的反應性增生以及血液灌注異常如門靜脈或動脈。
臨床上FNH成人多見,育齡女性好發,與口服避孕藥有關[1]。兒童罕見,近幾年隨著檢測技術及對該病認識的提高,兒童中檢出率呈上升趨勢,發病年齡5歲以上多見,本組61.1%。嬰兒FNH病例極其罕見,文獻報道最小一例為43 d,伴偏側肢體肥大[2]。成人患者男女之比為1:2~4[3-4],兒童性別并無明顯差異,且所有兒童均無口服避孕藥史。值得一提的是兒童惡性腫瘤或造血干細胞移植的長期存活者中FNH的發病率從0.02%增高至0.45%[5-6],這類患兒都經過化療或放療,可引起血管損傷導致局部循環障礙,包括血栓、肝竇高壓或血流增加,最終導致FNH進展。但成人惡性腫瘤患者中沒有FNH發病率增加的報道,需進一步探討。另外,成人中腫塊一般右葉多見,兒童肝臟左右兩葉發病率無差異性,本組肝左右葉病灶之比為11:8。
2.兒童FNH的MSCT表現
兒童典型病例與成人FNH影像表現類似[7],但也有其兒童特點。筆者認為以下影像特征可幫助明確診斷。
腫塊部位:多位于包膜下,因部位表淺,腫塊較大者容易呈外向性生長,突出于肝臟邊緣。
腫塊數量、形態、邊界及大小:多呈單發,類圓形或結節狀,邊界清楚,一般患兒腫塊>5 cm者相對多見。但若存在惡性腫瘤病史的患兒常為多發、<5 cm腫塊,本組2例伴有惡性腫瘤的患兒肝內均有3個較小結節灶形成。
CT平掃:密度較均勻,與肝實質相比,呈等密度或低密度,鈣化罕見[8]。本組1例呈高密度,系周圍脂肪樣變肝實質背景相襯所致。本組腫塊均無囊變、壞死及鈣化。
CT動態增強掃描:腫塊呈“快進慢出”強化模式。FNH由肝動脈供血,故在動脈期除中央瘢痕外腫塊多呈明顯均勻強化,CT值可達100 HU,較正常肝實質強化明顯,瘤內或瘤周見紆曲擴張的供血血管,說明腫塊具有高灌注性,也與腫塊較大、營養需求增加有關;門脈期腫塊持續強化,增強程度與肝實質相比呈等或高密度,回流靜脈見擴張;延遲期對比劑廓清,強化減低而表現為等密度。這種強化模式反映出FNH的血供與病理特點。尤其是動脈期腫塊明顯均勻強化這一特點,一方面揭示FNH高血供灌注特征,另一方面減少腫塊在CT平掃、靜脈期沒有密度差異的缺陷,幫助避免誤漏診(圖2)。此外,脂肪肝中FNH顯示獨特的影像表現,CT平掃、CT靜脈增強各期(動脈期、門脈期、延遲期)均為高密度。
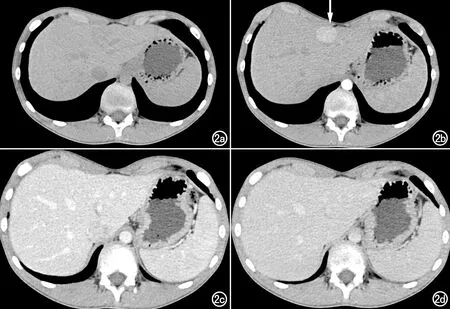
圖2 男 13.2歲,無意發現肝內腫塊,術前誤診為血管瘤,手術證實為FNH。a)CT平掃示左內葉包膜下類圓形低密度包塊,最大徑約2.7cm;b)動脈期腫塊明顯均勻強化(箭),未見中央瘢痕及纖維分隔,未見紆曲血管影;c)門脈期;d)延遲期示腫塊呈等密度,與肝實質無法分辨。
中央瘢痕:瘢痕及其強化特點為FNH的典型征象,兒童顯示率50%~70%,較成人低。文獻報道MRI顯示率可達85%[8]。中央瘢痕有無與腫塊大小相關,腫塊較大者瘢痕顯示率較高[9],幾乎所有的中央瘢痕均出現在直徑>3 cm的病灶,<3 cm者很少見[10-11]。CT上中央瘢痕表現為細線狀或星芒狀,平掃呈低密度,動脈期或/和門脈期無或輕度強化,延遲期中央瘢痕逐漸強化,表現為瘢痕范圍縮小或對比劑填平至消失。MRI對FNH中央瘢痕組織成分檢測敏感,因為FNH存在正常的肝細胞,可以攝取特殊的對比劑,而且在延遲期存在正常的膽汁排泄功能。這些特殊肝細胞對比劑(如扎塞酸二鈉、扎鋇葡胺)延遲的肝膽管影像可診斷FNH,尤其是在注入對比劑后20min[12]。
纖維分隔:也是FNH的特征性表現,系中央疤痕向四周輻射的線狀結構,有時在沒有中央疤痕的情況下也可以觀察到,與病理纖維結締組織分隔對應,但CT顯示率低。本組2例見細線樣纖維分隔,動脈期呈低密度,在延遲期呈等密度。纖維分隔在其他肝臟腫瘤中未見報道[13]。
兒童FNH典型CT表現為臨近肝包膜下的實性結節伴中央瘢痕和/或纖維分隔,增強呈“快進慢出”特點,對于具有此特征性影像表現的往往可做出明確診斷。不典型者CT多未見中央瘢痕/或纖維分隔,本組中有12個病灶未見瘢痕或分隔,對于此類5歲以上不典型FNH與血管瘤易混淆(圖2),5歲以下需要同時與肝母細胞瘤及血管瘤鑒別。值得一提的是伴有惡性腫瘤病史的FNH患兒腫塊往往多發、通常不存在中央瘢痕,易誤診為肝內轉移,常常影響臨床治療方案選擇,但是不典型FNH的動態增強特點可以幫助與以上疾病區分開來。
3.兒童FNH的鑒別診斷
肝母細胞瘤:5歲以下常見,部分肝母細胞瘤表現為實性腫塊,CT動態增強呈高-等-等表現,腫塊中間甚至見條片狀低密度壞死區,與5歲以下FNH常常難以鑒別,因二者治療方案不同,尤須引起重視,此時應結合血AFP水平和CT薄層細節、增強特點進行甄別。
肝血管瘤:兒童典型血管瘤強化模式為動脈期呈不均勻邊緣強化,門脈期及延遲期呈逐漸填平式強化,而FNH動脈期呈明顯均勻強化,但<3 cm的血管瘤和<5 cm無中央瘢痕的不典型FNH兩者鑒別非常困難,兩者都可以表現為動脈期明顯均勻強化且血管瘤是兒童最常見良性腫瘤,故臨床常常將不典型FNH誤診為血管瘤。
肝細胞腺瘤:與FNH強化方式類似,鑒別困難,但其有包膜,常伴發出血可區別。
纖維板層肝細胞癌:兒童較少見,中央瘢痕較FNH更大,兩者中央瘢痕性質有時不易鑒別。MRI上FNH T2WI表現為低信號,纖維板層肝細胞癌為不均勻高信號或等信號,延遲中央瘢痕無強化。
綜上所述,兒童FNH的MSCT表現具有一定特征性,結合實驗室檢查及典型影像表現可作出準確診斷,但對于不典型FNH尤其5歲以下患者應注意與肝母細胞瘤、肝血管瘤等鑒別,提高臨床診斷。