胚胎性橫紋肌肉瘤的CT和MRI特征
張玉蓮,李輝,程偉,王曉陽,封莉,肖慧
橫紋肌肉瘤(rhabdomyosarcoma,RMS)是一種罕見的高度惡性腫瘤,起源于肌源性祖細胞,是兒童和年輕人最常見軟組織肉瘤,占軟組織肉瘤2%~5%[1]。頭部和頸部是RMS最好發的部位,其次是泌尿生殖道。據第4版世界衛生組織(WHO)軟組織腫瘤分類[2]橫紋肌肉瘤分為胚胎性、腺泡性、梭形細胞/硬化性及多型性橫紋肌肉瘤4型,腺泡性和胚胎性是RMS最常見的兩種組織學亞型,其中胚胎性橫紋肌肉瘤(embryonic rhabdomyosarcoma,ERMS)約占80%~90%。ERMS具有侵襲性強、擴散快的臨床特點,影像學早期正確診斷ERMS并手術切除、輔以放化療結合的治療手段可提高患者生存率及減少復發,改善患者預后。目前國內外關于ERMS影像表現的相關研究較少且多為個案報道。本研究回顧性分析15例ERMS影像學資料并復習文獻,旨在提高對該病的認識及影像診斷水平。
材料與方法
回顧性分析中國人民解放軍聯勤保障部隊第900醫院2009年1月-2020年9月經手術病理證實ERMS患者15例,男10例,女5例,年齡1~27歲,平均(16.93±6.56)歲。臨床表現包括頭痛、鼻塞、鼻腔出血、眼球受壓3例;腹盆腔迅速增大的無痛性包塊、腹痛2例,睪丸無痛性迅速增大包塊3例,陰道流血1例;下肢局部包塊、酸痛1例;肛周腫物1例。
MR掃描:行頭頸部檢查,患者采用德國Siemens Magnetom Trio 3.0T磁共振掃描儀,頭部12通道相控陣頭部線圈。掃描序列包括橫斷面及矢狀面、冠狀面SE T1WI,重復時間(TR)2000 ms,回波時間(TE)120 ms,矩陣320×256;層厚5.0 mm,層間距0.5 mm。軸面FSE T2WI:TR 3000 ms,TE 100 ms,矩陣384×320;層厚5.0 mm,層間距0.5 mm。DWI序列:TR 1715 ms,TE 79 ms,矩陣128×128;層厚5.0 mm,層間距0.5 mm,b值取0、800 s/mm2。對比劑為GD-DTPA,劑量0.2 mL/kg。腹部和四肢檢查患者采用Skyra 3.0T超導MR掃描儀,腹部8通道相控陣腹部線圈,掃描序列:T2WI矢狀面、軸面T1WI、脂肪抑制T2WI及DWI(b 值取0、800 s/mm2)。增強掃描取軸面,FOV 36 mm,矩陣296×224,層厚3 mm,層間距1 mm,TR 3.9 ms,TE Min-ull。對比劑使用釓噴酸葡胺對比劑(劑量0.2 mmo/kg)。
CT檢查:設備為Philips Brilliance 256層iCT或Picker Twin 64排CT,Philips Brilliance 256層管電壓為120 kV,管電流201 mAs,層厚5 mm,矩陣256×256。Picker Twin 64層CT,層厚3 mm,層距5 mm,視野30 cm×30 cm~40 cm×40 cm,矩陣512×512,CT增強對比劑為優維顯(劑量1.5 mL/kg)。
由2名10年以上工作經驗的放射科醫師共同閱片,達成一致意見,對腫瘤的的影像表現進行總結,意見不一致時兩者經協商達成一致,并由第3名放射科醫師審核。閱片中重點觀察確定腫瘤具體定位;形態是否規則;病灶范圍、密度/信號、強化特征;腫瘤病灶內壞死、囊變、出血情況;與鄰近結構關系;是否發生遠處及淋巴結轉移。其中密度/信號均勻性評估標準:中央低密度區10%以內描述為均勻;腫塊內低密度區超過10﹪為不均勻。
評估腫瘤強化程度的標準 :反復多次測量腫瘤不同區域CT值取平均值,計算出平掃期、動脈期CT值差值,差值<20 HU為輕度強化,20~40 HU為中度強化,>40 HU為明顯強化。
結 果
1.臨床特點
本組15例ERMS患者中男10例,女5例;年齡1~27歲,其中18歲以下者9例,18歲以上者6例。3例位于頭面部,5例位于腹盆腔,5 例發生于泌尿生殖道(1例原發于宮頸),1例位于肛門,1例位于下肢。病灶最大徑11.0 cm,最小徑為3.3 cm,平均(6.77±10.53)cm。位于頭面部ERMS癥狀包括頭痛、鼻塞、鼻腔出血、眼球受壓等;位于泌尿生殖系統ERMS癥狀包括迅速增大的無痛性包塊、腹痛、陰道流血等;發生于四肢長骨表現為局部包塊、壓痛、酸痛;發生于肛周者表現為肛周腫物。
2.CT/MRI表現(表1)
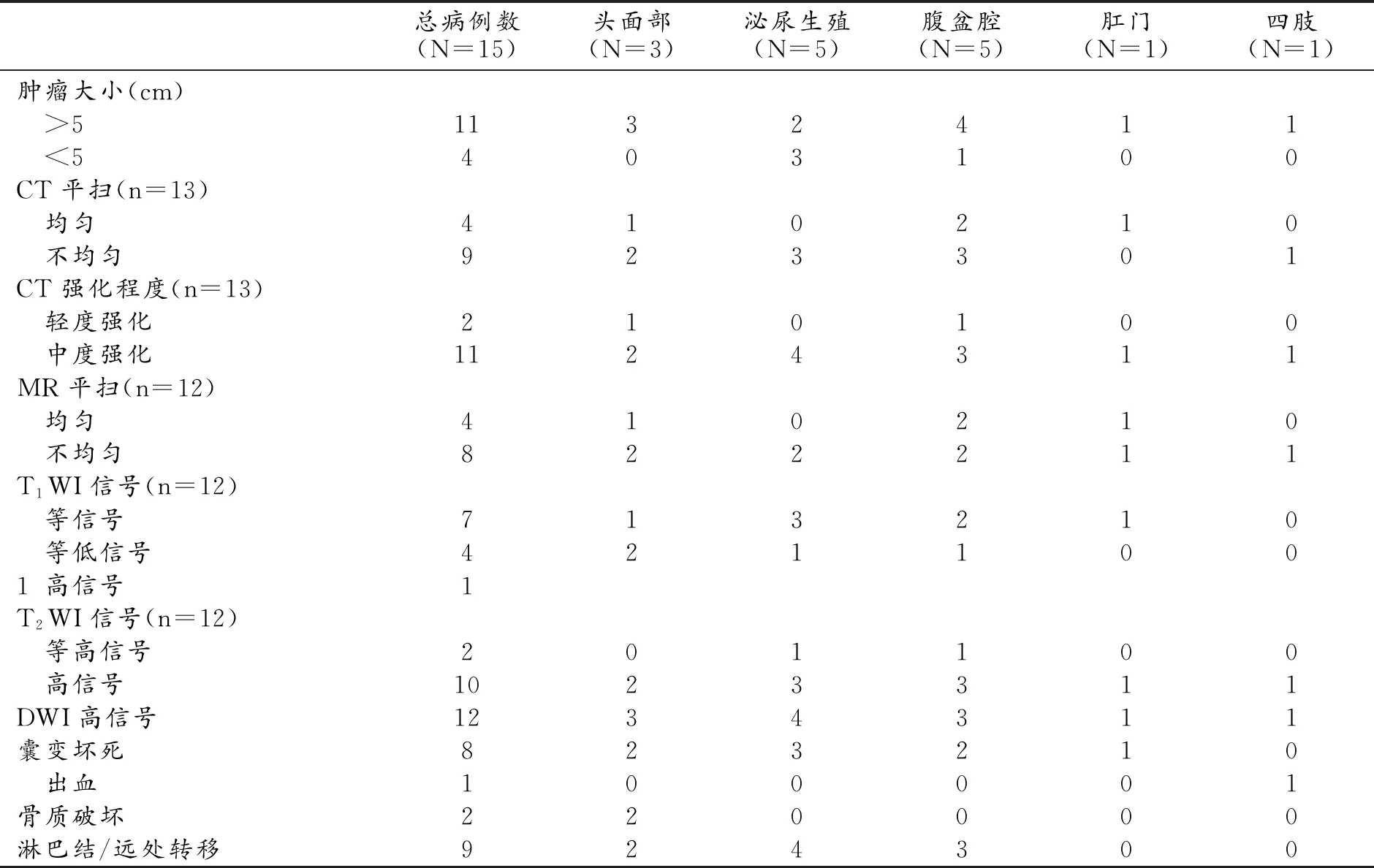
表1 15例不同部位ERMS的CT/MRI表現
15例ERMS患者中13例行CT平掃和增強檢查,12例行MRI平掃和增強檢查。15例ERMS均為單發病灶,形態多不規則,邊界清楚8例,邊界不清7例。CT上腫瘤表現為密度稍低或相近于肌肉密度的軟組織腫塊,增強掃描病灶呈輕度不均質強化(圖1),MRI平掃T1WI表現為等或稍低信號,T2WI上表現為稍高或高信號(圖2、4),2例鼻腔ERMS發生骨轉移,腫瘤經篩板侵犯鼻中隔及部分額竇壁、蝶骨(圖2),MRI上1例下肢腫塊在T1WI上表現為高信號,提示出血(圖3)。增強掃描見病灶內包饒血管的斑點狀血管密度影(圖1~3)。強化特點表現為葡萄樣強化6例,環形強化5例,分隔及壁結節強化2例,9例患者發現區域淋巴結轉移。
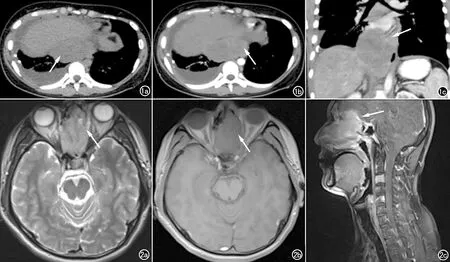
圖1 女,17歲。a)CT平掃示后下縱隔至腹腔內軟組織腫塊影,邊界尚清,密度不均;b)CT增強掃描病灶輕度不均質強化;病灶內見斑點狀血管密度影(箭);c)CT增強冠狀面示病灶突破膈面,包繞下腔靜脈,沿脊柱蔓延生長,與鄰近肝組織分界不清。 圖2 男,27歲。a)MRI平掃橫斷面示雙側篩竇及左側鼻腔內病變,邊界欠清,T2WI呈稍高信號;b)T1WI表現為等或稍低信號,增強掃描呈不均勻明顯強化,病灶內見斑點狀血管密度影,包饒血管(箭);c)MRI矢狀面示病灶累及額葉,篩板、鼻中隔及部分左側額竇壁、蝶骨左側骨質溶骨性破壞。
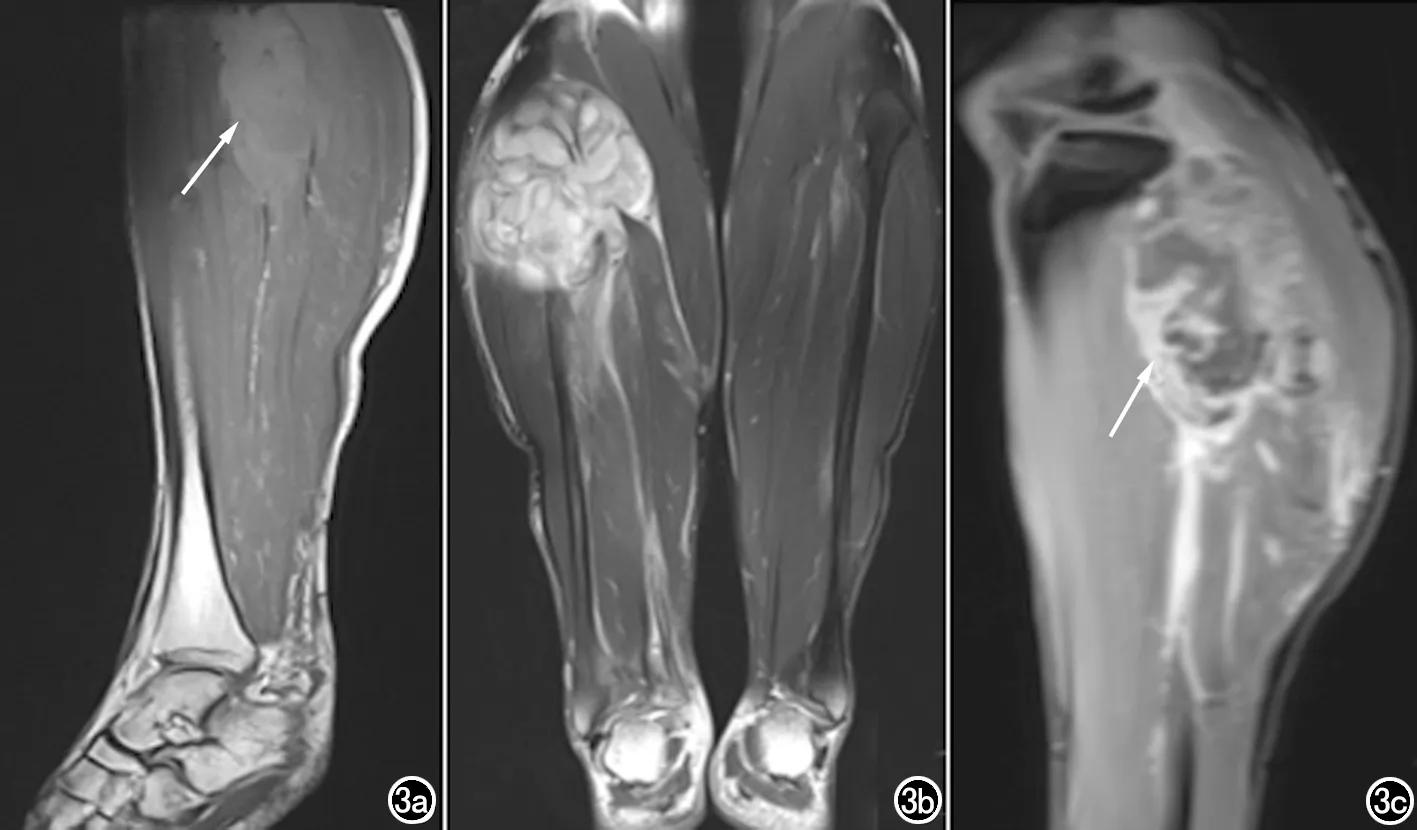
圖3 男,22歲。a)MRI矢狀面示右腓骨上段周圍肌間隙團塊狀病灶,T1WI呈稍高信號,提示出血;b)T2WI呈高信號;c)增強掃描呈明顯不均勻葡萄樣強化。
討 論
1.ERMS的臨床表現
橫紋肌肉瘤起源于胎兒間充質,是可發生于包括骨骼肌在外身體任何部位的軟組織肉瘤[3]。ERMS是RMS最常見的亞型,好發于兒童及青少年,文獻報道[4]男性多見,男女比例約 3:2。發病部位通常為頭頸部、泌尿生殖道、盆腔腹膜后,少部分發生于四肢[5];ERMS臨床表現呈多樣化,具有惡性度高、侵襲性強、進展快的特點[6],不同部位ERMS臨床表現不同;鼻腔ERMS生長部位隱蔽,早期多以頭痛、鼻塞、鼻出血等非特異癥狀為主,Sanghvi等[7]研究報道鼻部ERMS患者27.7%伴有轉移,與多數鼻ERMS患者腫瘤廣泛侵犯破壞周圍結構報道[8]相似,本研究2(2/3)例鼻腔ERMS侵犯鼻竇及周圍骨質并雙側頸部、頜下及頦下淋巴結轉移,表明鼻部ERMS腫瘤惡性程度較高。泌尿生殖道ERMS最常見部位依次為睪丸、前列腺、膀胱和陰道[9],本研究中3例男性生殖道ERMS均發生于睪丸,泌尿生殖道ERMS侵襲性強,常發生肺、遠端淋巴結和骨轉移[10],因此青少年男性睪丸發現迅速增大的無痛性包塊應警惕本病可能;發生于四肢ERMS一般無特異癥狀,腫瘤較大時浸潤壓迫周圍組織引起酸痛、壓痛等非特異癥狀。肛周ERMS早期表現為“紅、腫、熱、痛”,易誤診為肛周膿腫,盆腔CT有助于明確腫塊性質。
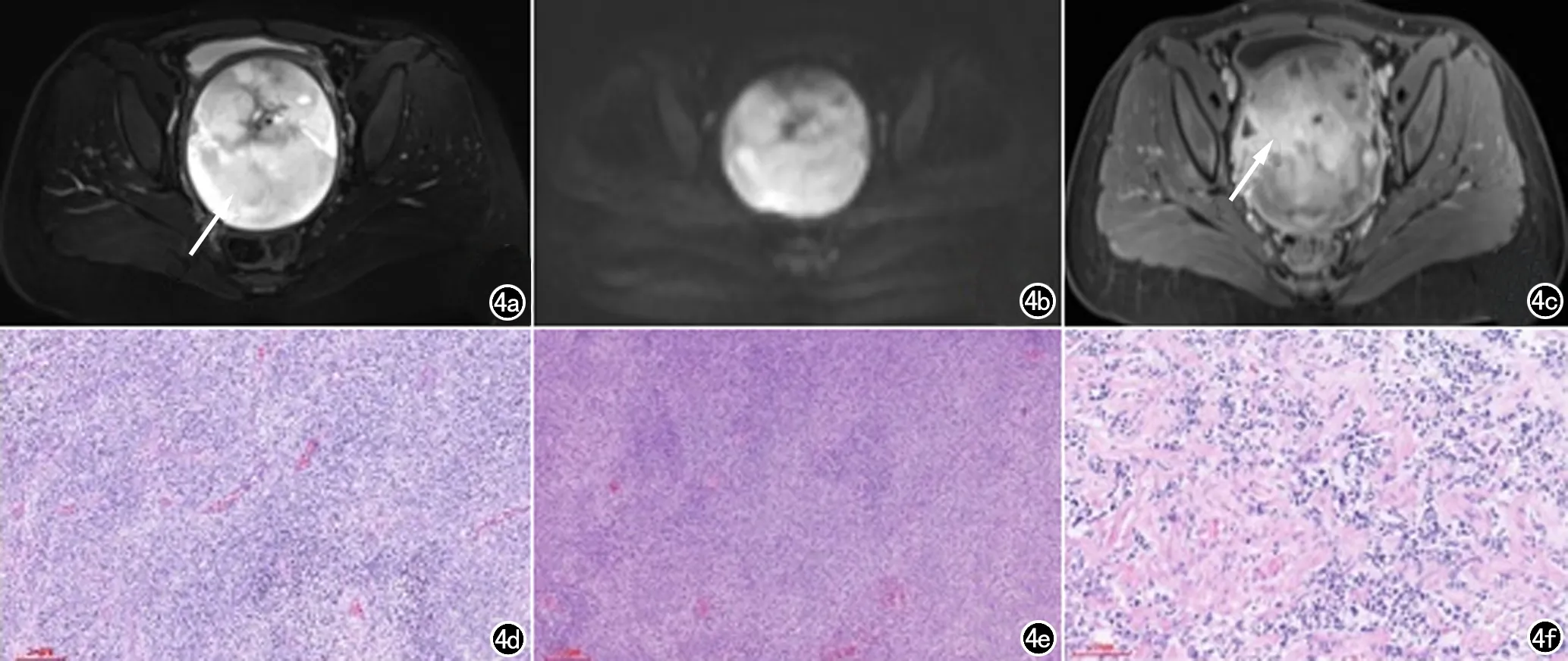
圖4 女,19歲。a)MRI橫斷面示子宮肌層、宮頸實性病變,邊界尚清,T2WI呈高信號;b)DWI高信號;c)MRI增強掃描其內見不規則液化壞死區;d)病理示宮頸組織內瘤組織腫瘤細胞彌漫成片,薄壁血管,細胞的稀疏區和密集區呈束狀或席紋狀排列;e、f)腫瘤細胞胞質稀少,核呈卵圓形或圓形,部分呈梭形或空泡狀,細胞胞質紅染,核碎屑、病理性核分裂象易見(HE×200)。
2.影像表現
ERMS在CT上表現為稍低密度軟組織腫塊,與肌肉組織密度相近。MRI上T1WI多呈等或稍低信號,部分因出血T1WI呈高信號;T2WI呈不均勻稍高或高信號,信號不均與腫瘤內部囊變壞死、破壞骨質殘留及腫瘤細胞間黏液間質區存在相關[11]。由于ERMS惡性程度較高,腫瘤細胞及組織迅速生長,緊密的細胞排列方式使病灶內水分子彌散明顯受限,在DWI呈高信號。增強掃描8例腫瘤邊界清晰,病灶強化方式為不均勻明顯環形或葡萄樣強化,其內無強化區經病理證實為腫瘤組織出血或壞死及腫瘤組織間的黏液成分[12]。ERMS惡性程度高,早期發生血運及淋巴轉移,CT及MRI增強掃描病灶呈不均勻環形或葡萄樣強化,病灶內見斑點狀血管密度影繞血管生長。
CT在骨質破壞時具有較高的診斷價值,如CT骨窗在成人鼻腔ERMS骨質破壞的評價比 MRI敏感,MRI具有高軟組織分辨率,可從不同方位觀察腫瘤邊界及強化特征。當ERMS腫瘤周圍骨質無改變或輕度壓迫性吸收時,CT對腫瘤與膿液、腫瘤侵犯范圍的評價不如MRI準確,因此MRI結合CT助于提高術前影像診斷ERMS水平。
3.鑒別診斷
(1)鼻部ERMS需與以下3種疾病鑒別。①內翻乳頭狀瘤:MRI呈“腦回”樣強化方式,對領近骨質破壞較輕,而鼻部ERMS侵襲性強可侵犯臨近骨質;②淋巴瘤骨質破壞較輕或無,通常密度較均勻,呈膨脹性生長;③嗅神經母細胞瘤病灶與嗅粘膜分布一致,見ERMS少有的鈣化特征。
(2)腹盆腔及腹膜后的ERMS需與內胚竇瘤、惡性畸胎瘤、淋巴瘤、神經母細胞瘤等相鑒別。①內胚竇瘤與ERMS鑒別要點是前者典型強化方式為不規則條狀及網狀強化伴AFP明顯升高;②惡性畸胎瘤多為實性混雜密度,MRI表現有脂肪、軟組織及囊性多種信號,小兒少見;③淋巴瘤一般無壞死囊變,密度均勻,強化程度多低于ERMS;④神經母細胞瘤:病灶為混雜密度,病灶內見鈣化。
(3)四肢ERMS需與以下4種疾病鑒別。①尤文氏肉瘤:好發于大齡兒童四肢長骨,X線檢查見蔥皮樣骨膜反應[13],四肢ERMS多位于大童及青少年的軟組織,兒童四肢長骨兒童ERMS報道較少;②脂肪肉瘤:侵犯鄰近骨骼的傾向,與四肢ERMS表現不同;③滑膜肉瘤:可發生鈣化,MRI檢查見液-液平面;④嗜酸性肉芽腫:病變所致病理性骨折在MRI上表現為袖套征,助于二者鑒別。
(4)肛周ERMS報道多為肛周彌漫性病變,邊緣不清,ERMS影像表現為血供豐富的實性軟組織腫塊,當肛周出現腫塊伴感染癥狀時DWI序列有助于其與肛周膿腫進行鑒別。
綜上所述,ERMS患者在MRI及CT表現具有一定的特征,CT對ERMS骨質破壞、MRI對病變侵襲范圍顯示較好,兩者結合可提供較全面的影像信息。結合患者的年齡、發病部位、強化方式及鄰近骨質破壞等可與其他疾病進行鑒別診斷,影像學早期評估、盡早手術切除、準確的病理診斷、輔助化療或放療是患者達到最佳預后的關鍵。