第一掌骨背橈側(cè)島狀皮瓣修復(fù)拇指末節(jié)軟組織缺損療效觀察(附18 例報(bào)告)
章汪,程卓軒,吳睿,葉耀,王濤
拇指末節(jié)軟組織缺損是臨床常見(jiàn)損傷,損傷后一般采用皮瓣修復(fù)治療[1]。近年來(lái),浙江省慈溪市寧波一院龍山醫(yī)院醫(yī)療健康集團(tuán)采用第一掌骨背橈側(cè)島狀皮瓣修復(fù)拇指末節(jié)軟組織缺損,效果滿意。報(bào)道如下。
1 資料與方法
1.1 一般資料 收集2018 年9 月至2020 年8 月浙江省慈溪市寧波一院龍山醫(yī)院醫(yī)療健康集團(tuán)收治的拇指末節(jié)軟組織缺損患者18 例(均為單側(cè)拇指損傷),其中男11 例,女7 例;年齡18 ~59歲,中位年齡29.3 歲;受傷原因?yàn)闆_床壓傷9 例,電刨傷4 例,皮帶絞傷2 例,熱壓傷2 例,車禍傷1 例;左拇指損傷11例,右拇指7 例;創(chuàng)面均位于拇指末節(jié),均伴有肌腱或指骨外露,合并肌腱及關(guān)節(jié)囊損傷5 例,合并骨折11 例;創(chuàng)面范圍為2 cm×1.5 cm ~5 cm×3 cm。損傷至手術(shù)時(shí)間1 h 至15 d,術(shù)中切取皮瓣2.2 cm ×1.8 cm ~6 cm×3.5 cm;供區(qū)直接縫合關(guān)閉5 例,取前臂近段內(nèi)側(cè)全厚皮片植皮13例。急診手術(shù)14例,擇期手術(shù)4例。
1.2 手術(shù)方法 采用臂叢神經(jīng)阻滯麻醉、電動(dòng)止血帶止血下行清創(chuàng),拇長(zhǎng)伸、屈肌腱斷端采用3 個(gè)0 prolene線“8”字、改良kessler 縫合法修復(fù),指骨骨折采用克氏針內(nèi)固定術(shù),確保創(chuàng)面處骨折端平整,克氏針尾端不可留在皮瓣覆蓋區(qū)域,以免尖銳突出的骨折端及克氏針尾部對(duì)皮瓣造成壓迫。擇期患者需待壞死界線清楚及感染控制后手術(shù),根據(jù)創(chuàng)面缺損制作樣布。
1.2.1 皮瓣設(shè)計(jì) 以拇指指間關(guān)節(jié)橈側(cè)與鼻煙窩橈側(cè)緣的連線為軸線(圖1);旋轉(zhuǎn)點(diǎn)根據(jù)創(chuàng)面缺損情況,選擇在掌指關(guān)節(jié)至指間關(guān)節(jié)平面之間的任何一處。根據(jù)樣布在軸線兩側(cè)1 ~2cm范圍內(nèi)設(shè)計(jì)皮瓣,皮瓣邊緣較樣布放大2 ~5 mm。
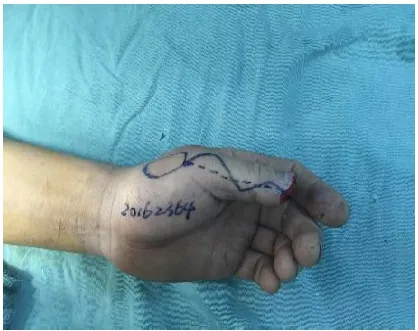
圖1 皮瓣設(shè)計(jì)
1.2.2 皮瓣切取(圖2 ~3) 在所設(shè)計(jì)皮瓣的近側(cè)緣切開(kāi),在拇短伸肌腱橈側(cè)尋找皮瓣內(nèi)走行的橈神經(jīng)淺支外側(cè)支,向近端游離所需長(zhǎng)度,用1%利多卡因+曲安奈德封閉后切斷并標(biāo)記備用。切開(kāi)皮瓣尺側(cè)緣至深筋膜下層,向橈側(cè)分離至拇短伸肌橈側(cè)緣,顯露第一掌骨背橈側(cè)動(dòng)脈,注意保護(hù)腱周和骨膜組織的完整性,避免植皮壞死,于第一掌骨背橈側(cè)動(dòng)脈在拇短伸肌腱穿出部結(jié)扎并切斷,將皮瓣深筋膜層與皮下淺層縫合固定,切開(kāi)皮瓣橈側(cè)緣,在大魚(yú)際肌膜層向遠(yuǎn)端分離,結(jié)扎頭靜脈橈側(cè)屬支,切開(kāi)皮瓣遠(yuǎn)側(cè)緣及蒂部皮膚至皮下,蒂部采用“Z”切口,減少皮膚瘢痕攣縮。在皮下向側(cè)銳性分離充分敞開(kāi)蒂部隧道,提起皮瓣沿隧道在深筋膜層分離蒂部至旋轉(zhuǎn)點(diǎn),確保蒂部攜帶第一掌骨背橈側(cè)動(dòng)脈及橈神經(jīng)淺支外側(cè)支,寬度為0.8 ~1.5 cm。松止血帶觀察5 ~10 min,皮瓣血運(yùn)良好后,結(jié)扎充盈過(guò)度的前靜脈干(其中7例結(jié)扎了淺靜脈干)。皮瓣翻轉(zhuǎn)180°無(wú)張力明道轉(zhuǎn)移覆蓋創(chuàng)面,將皮瓣內(nèi)的橈神經(jīng)淺支外側(cè)支與創(chuàng)面內(nèi)拇指固有神經(jīng)或指背神經(jīng)吻合,皮瓣切取寬度在2 cm以內(nèi)供區(qū)均可直接縫合,>2 cm者取前臂內(nèi)側(cè)全厚皮片植皮打包加壓固定,皮瓣下及蒂部放置引流。

圖2 皮瓣切取
1.3 術(shù)后處理 術(shù)后預(yù)防性使用抗菌藥物3 d,打包加壓植皮區(qū)術(shù)后10 d 拆除,術(shù)后2 周拆線并開(kāi)始行拇指伸曲功能鍛煉。合并肌腱損傷及指骨骨折患者功能鍛可酌情在術(shù)后4 ~6 周后進(jìn)行。
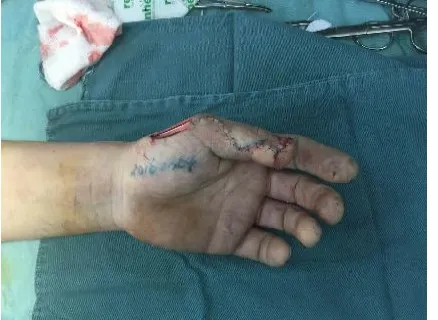
圖3 皮瓣轉(zhuǎn)移修復(fù)創(chuàng)面
2 結(jié)果
本組皮瓣供區(qū)5 例直接縫合及13例植皮均一期愈合,17 例皮瓣成活,創(chuàng)面一期愈合;1 例術(shù)后第2 天敷料滲血干燥環(huán)形卡壓造成皮瓣回流障礙,張力性血皰形成,經(jīng)換藥、穿刺抽液及抬高患肢,術(shù)后第5 天皮瓣大部分轉(zhuǎn)為紅潤(rùn),皮瓣遠(yuǎn)端邊緣小部分淤血性壞死,經(jīng)換藥二期愈合。本組18 例患者隨訪3 ~12個(gè)月,供區(qū)平整,植皮與深部組織無(wú)粘連及色素沉著,皮瓣色澤、質(zhì)地、彈性與鄰近皮膚相近,拇指外形滿意,功能良好,兩點(diǎn)辨別覺(jué)7 ~15 mm。
3 討論
拇指末節(jié)軟組織缺損的修復(fù)術(shù)式較多,如鄰指皮瓣或腹部皮瓣修復(fù)[2]、示指背側(cè)島狀皮瓣修復(fù)、穿支皮瓣游離移植[3-5]及足部游離組織移植[6],與上述手術(shù)方法比較,第一掌骨背橈側(cè)島狀皮瓣具有操作簡(jiǎn)單,成活率高,質(zhì)地優(yōu)良,能重建感覺(jué)功能,符合“供區(qū)破壞損失小,受區(qū)修復(fù)重建好”的治療原則。
第一掌骨背橈側(cè)島狀皮瓣具有軸型皮瓣和皮神經(jīng)營(yíng)養(yǎng)血管皮瓣的雙重供血特點(diǎn)。皮神經(jīng)皮瓣與動(dòng)脈穿支(皮支)皮瓣的結(jié)合是現(xiàn)今皮瓣修復(fù)研究的趨勢(shì)[1]。(1)皮瓣的血供。第一掌骨背橈側(cè)動(dòng)脈在鼻煙窩由橈動(dòng)脈深支發(fā)出,該動(dòng)脈外徑為0.56 ~0.98 mm,長(zhǎng)度為30.04 ~36.86 mm,其主干在第一掌骨基底背側(cè)斜穿拇短伸肌腱深面至其橈側(cè)后平行該肌腱走行,相距2.78 ~4.02 mm,沿途發(fā)出眾多細(xì)小分支營(yíng)養(yǎng)第一掌骨背側(cè)及拇指近節(jié)橈背側(cè)皮膚,血管終末支可達(dá)甲根部,與拇指橈側(cè)固有動(dòng)脈的指背分支相互吻合[7-9]。第一掌骨背橈側(cè)動(dòng)脈為主要皮瓣供血。橈神經(jīng)淺支于腕背伸肌支持帶淺面分為內(nèi)、外側(cè)支。外側(cè)支稱為拇指橈側(cè)指背皮神經(jīng),走形于第一掌骨背橈側(cè)動(dòng)脈橈側(cè),分布于大魚(yú)際橈側(cè)及拇指背橈側(cè)直至甲根部,橈神經(jīng)淺支的每個(gè)分支周圍0.5cm范圍內(nèi)均有豐富的皮神經(jīng)營(yíng)養(yǎng)血管(叢),并在不同平面接受多個(gè)交通吻合血管加入,形成與皮神經(jīng)伴行的節(jié)段性營(yíng)養(yǎng)血管(叢)[7-9],皮神經(jīng)與皮膚組織有共同的血供來(lái)源[2]。冉永軍等[10]對(duì)手部皮神經(jīng)的血供進(jìn)行了顯微解剖學(xué)研究,發(fā)現(xiàn)手部皮神經(jīng)與其營(yíng)養(yǎng)血管大部分緊密伴行,部分相距約0.5 cm,尤以拇指背側(cè)皮神經(jīng)和伴行血管的關(guān)系更為密切,且血管出現(xiàn)率高達(dá)100%,血供可靠。橈神經(jīng)淺支外側(cè)支的營(yíng)養(yǎng)血管為皮瓣次要血供,可增加皮瓣切取長(zhǎng)度和面積。(2)皮瓣的回流。趙維彥等[11]研究認(rèn)為,逆行島狀皮瓣靜脈回流的機(jī)制有兩方面:①迷宮式回流。血液可在靜脈壓的作用下由高向低經(jīng)無(wú)瓣膜的靜脈段流動(dòng);②瓣膜失活理論。瓣膜失神經(jīng)支配,瓣膜兩端均有血液充盈且近端壓力高于遠(yuǎn)端,瓣膜才能失活產(chǎn)生逆流。在靜脈瓣膜失活之前,由于皮瓣靜脈尚收集蒂部以遠(yuǎn)的部分靜脈分流,因而皮瓣存在動(dòng)靜脈雙重灌流作用易導(dǎo)致皮瓣回流障礙。郭禮平等[12]研究認(rèn)為,結(jié)扎或吻合淺靜脈干對(duì)皮瓣成活有利,但吻合靜脈操作復(fù)雜,失去帶蒂轉(zhuǎn)移皮瓣操作簡(jiǎn)單的優(yōu)越性,且受區(qū)很難找到匹配的靜脈吻合,結(jié)扎淺靜脈尚存爭(zhēng)議。實(shí)際操作中筆者不盲目遇靜脈干均結(jié)扎,可選擇性結(jié)扎淺靜脈干。皮瓣切取完成后松止血帶觀察,動(dòng)脈血液從蒂部向皮瓣充盈,皮瓣逐漸轉(zhuǎn)為紅潤(rùn),一般在5min左右能充盈至皮瓣末端,皮瓣邊緣出現(xiàn)滲血,同時(shí)觀察蒂部淺靜脈干的充盈情況,若淺靜脈干充盈速度超過(guò)動(dòng)脈充盈速度,快速擴(kuò)張到怒張,這時(shí)需在旋轉(zhuǎn)點(diǎn)以遠(yuǎn)1cm左右采用5個(gè)0可吸收線縫扎淺靜脈干,減少對(duì)蒂部損傷。若淺靜脈充盈速度不快,充盈程度一般,則無(wú)需結(jié)扎。
該手術(shù)的注意事項(xiàng):(1)術(shù)前仔細(xì)詢問(wèn)病史及專科檢查拇指及第一掌骨背側(cè)有無(wú)挫傷,若有挫傷者不可行此手術(shù);(2)術(shù)中徹底清創(chuàng)、止血,降低感染率;(3)根據(jù)切取皮瓣大小攜帶合適寬度的筋膜蒂,達(dá)皮瓣寬度的1/2 左右為宜,一般在0.8 ~1.5 cm。過(guò)寬容易卡壓,過(guò)窄影響血運(yùn);(4)由于皮瓣掀起時(shí)切斷大部分交感神經(jīng),釋放較多兒茶酚胺類縮血管物質(zhì),松止血帶觀察血運(yùn)時(shí)部分患者皮瓣不能立刻變紅潤(rùn),可在皮瓣和蒂部用溫鹽水濕敷,大多數(shù)10 min 左右皮瓣血運(yùn)恢復(fù)正常;(5)選擇性結(jié)扎充盈速度過(guò)快,充盈程度高的淺靜脈干,能減少術(shù)后皮瓣回流障礙;(6)分離皮瓣時(shí)需緊貼腱周和骨膜組織,以免損傷第一掌骨背橈側(cè)動(dòng)脈與橈側(cè)指固有動(dòng)脈的交通支及皮神經(jīng)的營(yíng)養(yǎng)血管(叢)。
綜上所述,第一掌骨背橈側(cè)島狀皮瓣具有操作簡(jiǎn)便及不犧牲主要血管的特點(diǎn),且有血供可靠、回流充分、質(zhì)地良好及損傷小等優(yōu)點(diǎn),是修復(fù)拇指末節(jié)軟組織缺損的較好方法。
 現(xiàn)代實(shí)用醫(yī)學(xué)2021年9期
現(xiàn)代實(shí)用醫(yī)學(xué)2021年9期
- 現(xiàn)代實(shí)用醫(yī)學(xué)的其它文章
- 激活前扣帶皮層腺苷酸活化蛋白激酶對(duì)大鼠痛情緒和哺乳動(dòng)物雷帕霉素靶蛋白活性的影響
- 吲哚菁綠熒光導(dǎo)航結(jié)合術(shù)中B 超在腹腔鏡下肝多發(fā)微小病灶切除中的應(yīng)用
- 2 型糖尿病伴Klinefelter 綜合征一例報(bào)道
- 結(jié)核病合并齲齒放線菌感染一例報(bào)道并文獻(xiàn)復(fù)習(xí)
- 小腸間質(zhì)瘤破裂出血超聲誤診為卵巢腫瘤一例報(bào)道
- 人體成分分析指導(dǎo)下的醫(yī)學(xué)營(yíng)養(yǎng)治療聯(lián)合胰島素對(duì)妊娠期糖尿病患者糖脂代謝、妊娠期并發(fā)癥及母嬰結(jié)局的影響
