腦脈利顆粒對急性缺血性卒中的臨床療效評價
李小剛,楊東東,胡波,周成芳,李文濤,莊慧魁,周佩洋,汪青松,陳會茹,宋穎民0,宋冬晶,崔建忠,王化剛
缺血性卒中是常見的卒中類型,占卒中的60%~80%,缺血性卒中急性期通常采用溶栓、介入、抗血小板、抗凝、神經保護、降纖及對癥治療的方法進行治療[1]。盡管上述治療能有效改善患者預后,但在部分患者中仍存在療效欠佳等治療問題,如阿司匹林是指南推薦的缺血性卒中防治的基石,但部分患者因存在藥物抵抗而治療無效[2]。中西醫結合治療缺血性卒中能進一步減輕患者的神經功能缺損,改善臨床癥狀及減少后遺癥的發生[3-4]。根據我國指南推薦,中西醫結合治療應在缺血性卒中的急性期盡早開展[5]。目前口服中成藥主要用于卒中恢復期,尋找能夠在急性期與西藥相結合的有效中藥對缺血性卒中的治療至關重要。本研究通過對缺血性卒中急性期患者使用腦脈利顆粒并觀察患者90 d的NIHSS、Barthel指數(Barthel index,BI)、mRS評分來探討腦脈利顆粒對患者短期預后的影響,并評估其臨床療效與安全性。
1 對象與方法
1.1 研究對象 本研究為前瞻性、隨機、雙盲、安慰劑對照的多中心臨床研究。選擇2015年5月-2018年3月北京市、上海市、湖北省、四川省、山東省、黑龍江省、河北省等省市的13家研究中心神經內科收治的缺血性卒中急性期患者。采用分層區組隨機化方法,借助SAS 9.3統計軟件給定種子數,產生受試者的隨機編碼表及分配匿藏,將患者分為治療組和對照組。本研究為雙盲設計,采用二級設盲。
入選標準:①前循環缺血性卒中,符合《中國急性缺血性腦卒中診治指南2014》缺血性卒中診斷標準[6];②發病后7~14 d;③NIHSS評分4~20分;④年齡50~80歲;⑤首次發病或復發性缺血性卒中但未遺留神經功能缺損(此次發病前mRS 0~1分);⑥患者及家屬同意參與本研究并簽署知情同意書。
排除標準:①既往6個月內有腦出血病史;②存在意識障礙;③發病后進行了靜脈溶栓或血管內治療(如動脈溶栓、取栓、超早期血栓抽吸和支架成形術等);④經檢查證實由腦腫瘤、腦外傷、腦寄生蟲病、風濕性心臟病、代謝紊亂等其他病因所致卒中;⑤TIA、腦出血、蛛網膜下腔出血和無癥狀腦梗死;⑥不能口服用藥;⑦有口服抗凝藥史;⑧合并其他影響肢體活動的功能性疾病;⑨合并無法控制的嚴重高血壓[經治療后收縮壓≥160 mm Hg(1 mm Hg=0.133 kPa)]或糖尿病(血糖≥22.22 mmol/L);⑩合并活動性潰瘍或有出血傾向;合并嚴重循環、呼吸系統疾病及慢性肝臟、腎臟功能障礙者;妊娠或哺乳期女性;殘疾患者;已知對本藥物成分過敏及過敏體質者;研究者認為不適合入選或患者有影響研究因素的情況;3個月內參加過其他臨床試驗。
本研究經北京大學第三醫院醫學倫理委員會審查和批準[批準號:(2015)藥倫審第(08-2)號]。
1.2 治療方法 兩組均按照《中國急性缺血性腦卒中診治指南2014》,給予抗血小板聚集、調節血脂、控制血壓等標準藥物治療[6]。對照組在常規治療基礎上加用腦脈利顆粒模擬劑,每次10 g,3次/日,連續使用20 d;治療組在常規治療基礎上加用腦脈利顆粒(江蘇柯菲平醫藥股份有限公司),每次10 g,3次/日,連續使用20 d。
1.3 數據收集及終點事件 收集入組患者的性別、年齡等人口學信息;血管危險因素(既往高血壓、糖尿病、冠心病、卒中、高脂血癥病史),入組時BMI、收縮壓和舒張壓等臨床資料;記錄此次發病前用藥史(包括抗血小板聚集、溶栓藥物及心腦血管疾病相關的中藥制劑)、物理治療(包括針灸、耳針、電針、脈沖、電刺激)、康復治療及藥物過敏史。
由接受過培訓的醫師采用標準指導語及統一量表對患者進行NIHSS、BI及mRS評估,分別在基線、治療后30 d、60 d和90 d進行NIHSS和BI的評分,在基線和治療后90 d進行mRS的評分,以mRS≤2分為功能獨立。隨訪90 d內心腦血管事件的發生率,包括心肌梗死、缺血性卒中和TIA,以分析腦脈利顆粒對缺血性卒中二級預防的療效。安全性指標包括一般身體檢查、心電圖及實驗室血常規、尿便常規與凝血功能檢查等異常結果,在基線及治療后90 d進行評估。
1.4 統計學方法 統計分析采用SPSS 9.3統計軟件,計數資料以例數和率表示,組間比較采用χ2檢驗;計量資料符合正態分布,以表示,組間比較采用獨立樣本t檢驗。P<0.05表示差異有統計學意義。
2 結果
研究共入組190例患者,治療組95例,對照組95例,其中治療組完成93例(2例脫落),對照組完成94例(1例脫落),最終187例納入統計分析,其中男性108例,女性79例,年齡50~80歲。
2.1 一般資料比較 治療組和對照組的年齡、性別分布等人口學信息差異無統計學意義,既往血管危險因素的發生率、既往治療和入院查體等指標的差異也沒有統計學意義(表1)。
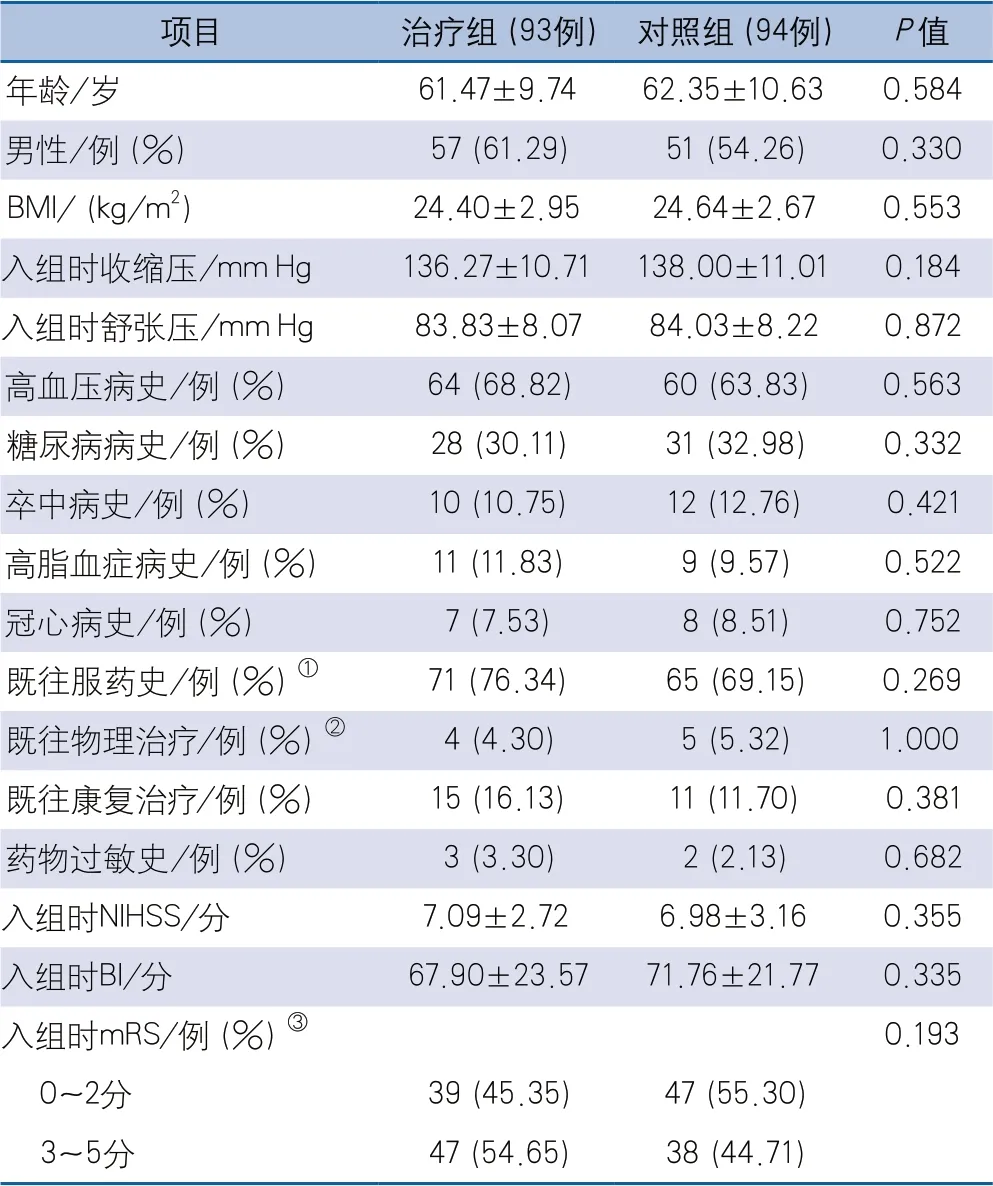
表1 治療組和對照組臨床資料比較
2.2 治療組和對照組治療有效性比較 發病后90 d NIHSS評分結果顯示,治療組低于對照組,差異有統計學意義;發病后60 d及90 d BI評分結果顯示,治療組高于對照組,差異具有統計學意義(表2)。
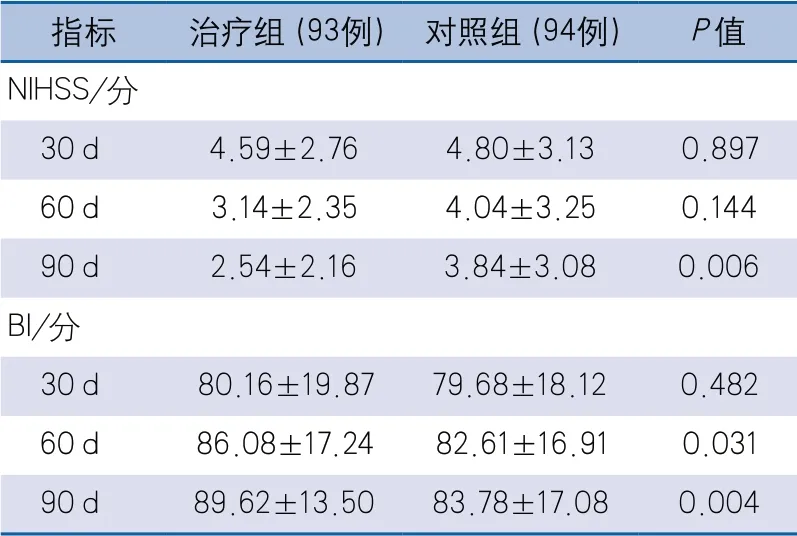
表2 治療組和對照組治療有效性比較
90 d隨訪時,治療組mRS缺失43例,對照組缺失52例,故納入90 d功能獨立分析的患者為治療組50例,對照組52例,治療組功能獨立率為70.00%(35/50),對照組為45.24%(19/42),治療組90 d功能獨立率高于對照組(P=0.016)。
兩組90 d內發生心腦血管事件的例數為治療組1例(缺血性卒中),對照組0例,兩組治療期間心腦血管事件發生率差異無統計學意義(1.08%vs0)。
2.3 治療組和對照組安全性結局比較 治療期間治療組出現肝功異常1例(1.08%),腎功能異常1例(1.08%),對照組治療期間未出現不良反應,兩組差異無統計學意義。
3 討論
本研究的結果提示,常規藥物聯合腦脈利顆粒治療對缺血性卒中急性期患者的神經功能缺損、日常生活能力及殘障方面的改善優于常規治療,這種差異在發病后90 d時更為顯著。90 d隨訪時,治療組的NIHSS和BI評分均顯著優于對照組,60 d隨訪時,治療組BI評分優于對照組,而30 d隨訪時,治療組和對照組的NIHSS和BI評分差異無統計學意義。腦脈利顆粒治療對急性缺血性卒中患者發病后短期內神經功能和生活獨立能力的改善并不顯著的原因可能是本研究嚴格限定急性期合并用藥并禁止其他類似作用藥物的使用,給患者入組帶來一定困難,研究樣本量較小,因此兩組的NIHSS評分在30 d和60 d隨訪時未體現出顯著差異。另外,本研究治療組和對照組90 d的心腦血管事件發生率無顯著差異。在后續研究中可增加研究樣本量或延長隨訪期,以確證腦脈利顆粒對缺血性卒中患者短期神經功能恢復和心腦血管事件復發的影響。
炎癥反應是缺血性卒中后病理損傷的重要機制之一,腦缺血后血腦屏障破壞、炎性細胞活化與浸潤可誘發和加重炎癥反應,引發一系列復雜的病理反應,導致腦組織損傷[7-9]。既往研究提示,腦脈利顆粒可抑制TNF、IL-6等炎癥因子的釋放,減少白細胞黏附,具有明顯的抗炎作用[10]。另外,內源性血管內皮生長因子(vascular endothelial growth factor,VEGF)及其受體是缺血性卒中后內源性促血管新生的重要因素,也是影響卒中后神經發生的重要神經營養因子[11-13]。近期研究提示血管新生對缺血性卒中患者的預后改善有促進作用,血管新生是缺血性卒中治療可能的潛在靶點[14]。腦脈利顆粒的前期研究顯示,其能通過提高VEGF受體表達促進血管新生,提示其改善缺血性卒中患者預后的潛在機制可能與其促血管新生有關。
本研究的結果顯示,缺血性卒中急性期在常規治療的基礎上聯合應用腦脈利顆粒可減輕患者的神經功能缺損與殘障,同時提高患者的日常生活能力,并有效改善患者短期預后,且治療安全性良好。腦脈利顆粒為缺血性卒中急性期的口服藥物治療提供了新的選擇,為缺血性卒中的中西醫結合治療提供了新思路。
【利益沖突】所有作者均申報無利益沖突。
【點睛】本研究通過多中心、前瞻性、隨機對照和雙盲設計,分析了腦脈利顆粒聯合標準內科治療對急性缺血性卒中的療效,結果顯示腦脈利顆粒可以改善患者的短期預后且不增加不良反應,但限于樣本量較小和隨訪時間較短,未發現腦脈利顆粒有利于缺血性卒中的短期二級預防。

