動(dòng)態(tài)對比增強(qiáng)磁共振成像在垂體瘤診斷中的應(yīng)用價(jià)值
何芳芳,楊雪麗
(漯河市中心醫(yī)院 放射科,河南 漯河 462000)
垂體瘤是臨床常見的顱內(nèi)腫瘤,多發(fā)病于中年群體,以病灶直徑10 mm為界劃分為大腺瘤與微腺瘤,其發(fā)病率在顱內(nèi)腫瘤中約占10%[1]。早期診斷對垂體瘤患者手術(shù)方案制定與預(yù)后改善具有重要意義。常規(guī)影像學(xué)檢查對垂體瘤的檢出率較低,近年來動(dòng)態(tài)對比增強(qiáng)磁共振成像(dynamic contrast enhanced magnetic resonance imaging,DCE-MRI)是診斷垂體瘤的常用檢查方式,可通過觀察組織內(nèi)血流動(dòng)力學(xué)改變、微血管分布及血流灌注等發(fā)現(xiàn)病變信號(hào),顯示腫瘤形態(tài)、大小、柄向及其與周圍組織的關(guān)系,在垂體瘤診斷中發(fā)揮了重要的作用[2]。DCE-MRI可提高垂體瘤檢出率,為臨床治療方案的選擇提供影像學(xué)依據(jù)。本研究選取108例垂體瘤患者,以探討DCE-MRI的應(yīng)用價(jià)值。
1 資料與方法
1.1 一般資料選取2019年4月至2021年3月漯河市中心醫(yī)院收治的68例垂體瘤患者(大腺瘤47例,微腺瘤21例)為觀察組,選取20例正常者(常規(guī)顱腦檢查顯示垂體正常)為對照組。觀察組男26例,女42例,年齡42~70歲,平均(56.72±6.23)歲;對照組男9例,女11例,年齡43~72歲,平均(57.04±6.61)歲。兩組性別、年齡比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會(huì)審批通過。患者及家屬簽署知情同意書。(1)觀察組患者納入標(biāo)準(zhǔn):①經(jīng)影像學(xué)檢查、病理檢查、臨床表現(xiàn)等確診為垂體瘤[3];②可配合完成DCE-MRI檢查。(2)排除標(biāo)準(zhǔn):①腫瘤發(fā)生明顯壞死、出血、囊性變情況;②伴有肝、腎等嚴(yán)重器質(zhì)性病變;③存在認(rèn)知障礙或精神疾病,無法配合完成DCE-MRI檢查。對照組女性于經(jīng)期后7~10 d進(jìn)行DCE-MRI檢查,排除存在內(nèi)分泌障礙或垂體病史。
1.2 DCE-MRI檢查采用超導(dǎo)型磁共振掃描系統(tǒng)(Elscint 2.0 T)行DCE-MRI檢查。常規(guī)平掃采用自旋回波(spin echo,SE)序列掃描鞍區(qū)局部矢狀加權(quán)薄層,檢查時(shí)間6 min 12 s,掃描冠狀T1加權(quán)薄層,檢查時(shí)間6 min 12 s,采集3次,矩陣256×200,層厚3 mm,回波時(shí)間(time of echo,TE)12 ms,層間距1 mm,重復(fù)時(shí)間(time of repeat,TR)620 ms。以1 mL·s-1的速率注射0.1 mmol·kg-1增強(qiáng)掃描對比劑(廠家為德國先靈公司,Gd-DTPA),同時(shí)開始DCE-MRI,采用快速梯度回波(gradient recalled echo,GRE)T1加權(quán)序列掃描鞍區(qū)冠狀位,采集2次,矩陣200×140,層厚3 mm,TE 5.266 ms,層間距1 mm,TR 110 ms,反轉(zhuǎn)時(shí)間(inversion time,TI)25 ms,每次掃描30 s,2 min共完成4次掃描。然后參照平掃參數(shù)掃描延遲增強(qiáng)SE序列矢狀位T1及冠狀加權(quán)薄層,各掃描6 min 12 s。選擇DCE-MRI檢查顯示最佳層面,選出30~50 mm2感興趣區(qū)域(regions of interest,ROI)以獲得DCE-MRI參數(shù)值與回流速率常數(shù)(Kep)、容積轉(zhuǎn)運(yùn)常數(shù)(Ktrans)偽彩圖,包括定量參數(shù)Kep、Ktrans與半定量參數(shù)最大上升斜率(maximal slope increasing,MSI)、達(dá)峰時(shí)間(time to peak,TTP)。
1.3 觀察指標(biāo)(1)常規(guī)平掃、動(dòng)態(tài)增強(qiáng)掃描及延遲掃描的病灶檢出率。(2)通過DCE-MRI獲得時(shí)間-信號(hào)強(qiáng)度曲線(time-signal intensity curve,TIC),通過定性方法分析TIC類型[4]:快速上升型(Ⅰ型)、慢速上升型(Ⅱ型)、輕微上升型(Ⅲ型)。(3)通過定量參數(shù)Kep、Ktrans和半定量參數(shù)MSI、TTP等分析組織強(qiáng)化特征。(4)影像學(xué)表現(xiàn),包括平掃M(jìn)RI、DCE-MRI、延遲掃描MRI表現(xiàn)。

2 結(jié)果
2.1 各掃描方式檢查結(jié)果常規(guī)平掃、動(dòng)態(tài)增強(qiáng)掃描、延遲掃描對病灶的檢出率分別為45.59%(31/68)、91.18%(62/68)、63.24%(43/68)。常規(guī)平掃、動(dòng)態(tài)增強(qiáng)掃描、延遲掃描對病灶的檢出率比較,差異有統(tǒng)計(jì)學(xué)意義(χ2=32.338,P<0.001);動(dòng)態(tài)增強(qiáng)掃描病灶檢出率高于常規(guī)平掃檢出率與延遲掃描檢出率(P<0.05);常規(guī)平掃與延遲掃描檢出率比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。
2.2 TIC類型分布3組TIC類型分布比較,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);大腺瘤組與微腺瘤組、微腺瘤組與對照組TIC類型分布比較,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);對照組與大腺瘤組TIC類型分布比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。
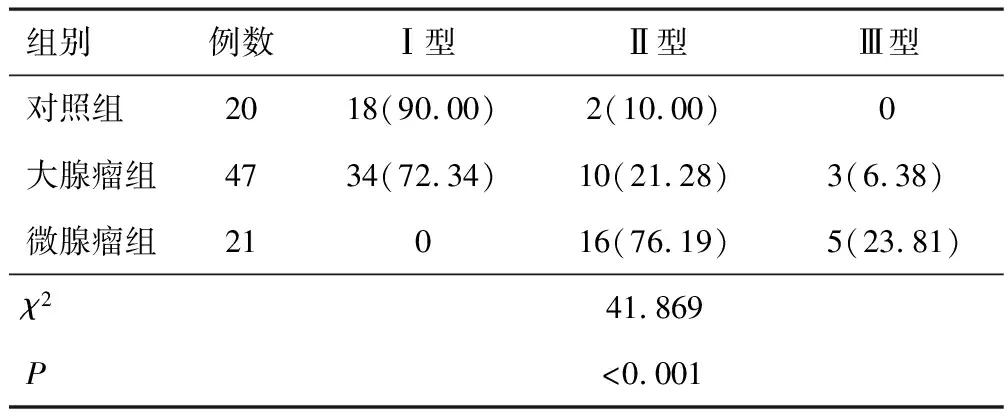
表1 3組TIC類型分布比較[n(%)]
2.3 定量與半定量參數(shù)3組MSI、TTP、Kep、Ktrans比較,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);大腺瘤組和微腺瘤組MSI、Kep、Ktrans小于對照組,TTP長于對照組(P<0.05);微腺瘤組MSI、Ktrans小于大腺瘤組(P<0.05);微腺瘤組Kep、TTP與大腺瘤組比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表2。
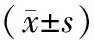
表2 兩組定量與半定量參數(shù)比較
2.4 影像學(xué)表現(xiàn)
2.4.1平掃M(jìn)RI表現(xiàn) 局灶性長T1WI低信號(hào)病灶占比70%~80%,長T2WI高信號(hào)或等信號(hào)為少數(shù);若存在出血?jiǎng)tT1WI、T2WI均為高信號(hào),以窄窗寬、冠狀像邊界顯示較清楚,呈圓形、橢圓形或不規(guī)則形態(tài)。
2.4.2DCE-MRI表現(xiàn) 逐進(jìn)型曲線峰值時(shí)間為80~100 s;雙峰型曲線低峰時(shí)間為35~55 s,平均為45 s,高峰時(shí)間為75~100 s,平均85 s;垂體瘤強(qiáng)化峰晚于正常垂體組織。
2.4.3延遲掃描MRI表現(xiàn) 3~5 min腫瘤強(qiáng)化一致或略低于正常垂體組織;30 min延遲掃描腫瘤顯示高信號(hào),正常垂體組織信號(hào)減弱。
3 討論
垂體瘤為鞍區(qū)常見的病變,腫瘤部位與大小是引發(fā)垂體瘤占位效應(yīng)的關(guān)鍵因素。治療前明確垂體瘤與正常垂體的關(guān)系以及腫瘤部位、形態(tài)、大小等信息,對后期藥物和手術(shù)等治療方案均具有重要影響。垂體瘤的病理生理與特殊血供影響了垂體瘤的強(qiáng)化特點(diǎn),垂體內(nèi)略長T2、等T1圓形或類圓形病灶出現(xiàn)為垂體瘤的主要征象[5]。近年來,DCE-MRI掃描在垂體瘤診斷中發(fā)揮了一定的優(yōu)勢,逐漸成為臨床研究重點(diǎn)。
采用DCE-MRI診斷垂體瘤的機(jī)制主要為垂體瘤的血供及其強(qiáng)化模式。正常垂體無血腦屏障且有雙重(頸內(nèi)動(dòng)脈與垂體門脈)血供,頸內(nèi)動(dòng)脈分支為其后葉直接血供來源,垂體門脈為其前葉間接供血系統(tǒng)。垂體瘤組織大分子物質(zhì)通透性不同于正常垂體組織。與正常垂體組織相比,垂體瘤強(qiáng)化速度較慢,增強(qiáng)掃描早期為相對低信號(hào)。本研究根據(jù)TIC的3種曲線走勢類型對垂體病變進(jìn)行評價(jià)。Ⅰ型病變組織血供豐富,曲線峰值大,且上升速度快;Ⅱ型病變組織血供一般,其曲線峰值較小,上升速度較緩;Ⅲ型病變組織血供貧乏,其曲線波動(dòng)平穩(wěn),上升速度緩慢[6]。本研究結(jié)果顯示,大腺瘤組以Ⅰ型為主,微腺瘤組以Ⅱ型為主,對照組以Ⅰ型為主,大腺瘤組與微腺瘤組、微腺瘤組與對照組TIC類型分布比較有差異,而對照組與大腺瘤組TIC類型分布比較無顯著差異。這提示在垂體瘤診斷中TIC具有一定的鑒別作用。分析其原因可能為后葉強(qiáng)化于動(dòng)態(tài)增強(qiáng)最早期,垂體前葉由垂體門脈間接供血,較后葉強(qiáng)化慢,垂體瘤30~120 s呈相對低信號(hào),強(qiáng)化峰較正常垂體組織晚,而垂體瘤滲透率、灌注率均較低,與正常腺垂體血供存在差異性。同時(shí),周圍組織信號(hào)、勻場干擾等因素導(dǎo)致常規(guī)平掃顯示效果不理想。利用病變組織與正常垂體組織增強(qiáng)特點(diǎn)的差異性,并增加二者信號(hào)差異,待正常垂體最顯著增強(qiáng)后,DCE-MRI掃描90~200 s出現(xiàn)峰值,直接表現(xiàn)出異常信號(hào)。本研究結(jié)果顯示,動(dòng)態(tài)增強(qiáng)掃描病灶檢出率高于常規(guī)平掃檢出率與延遲掃描檢出率。這表明DCE-MRI掃描可有效提高垂體瘤檢出率。分析其原因可能在于對比劑動(dòng)態(tài)增強(qiáng)早期垂體瘤掃描效果最佳,可明顯提高垂體瘤低信號(hào)灶檢出率。
相關(guān)研究表明,DCE-MRI掃描后量化分析TIC,通過定量與半定量指標(biāo)參數(shù)觀察腫瘤病灶組織內(nèi)部血管滲透性、血流量及對比劑轉(zhuǎn)運(yùn)情況,顯示垂體瘤組織內(nèi)部生物學(xué)特征[7]。其中Kep為對比劑于血管外流至血管內(nèi)細(xì)胞外間隙的轉(zhuǎn)運(yùn)速率,Ktrans為對比劑于血管內(nèi)流至血管外間隙的轉(zhuǎn)運(yùn)速率;MSI、TTP可反映增強(qiáng)早期組織器官血流灌注及病理生理變化[8]。本研究結(jié)果顯示,大腺瘤組和微腺瘤組MSI、Kep、Ktrans小于對照組,TTP長于對照組,微腺瘤組MSI、Ktrans小于大腺瘤組,可見DCE-MRI量化分析在垂體瘤診斷中具有較高的臨床價(jià)值。
綜上所述,DCE-MRI掃描可有效提高垂體瘤檢出率,有助于鑒別大腺瘤與微腺瘤,值得在臨床中推廣應(yīng)用。
- 河南醫(yī)學(xué)研究的其它文章
- 程序性死亡受體-1抑制劑治療腎癌致免疫性肌炎伴重癥肌無力1例
- 專病一體化護(hù)理模式在冠心病合并心力衰竭患者中的應(yīng)用價(jià)值
- 加速康復(fù)外科在體外循環(huán)下小兒先天性心臟病圍手術(shù)期護(hù)理中的應(yīng)用
- 自我管理教育結(jié)合基于靜脈血栓形成危險(xiǎn)度評分量表的護(hù)理在預(yù)防髖部骨折患者術(shù)后下肢深靜脈血栓中的效果
- 基于信息-知識(shí)-信念-行為模式的健康宣教在妊娠期高血壓疾病患者中的應(yīng)用效果
- 階段性電話回訪式健康教育對接受經(jīng)外周靜脈穿刺中心靜脈置管化療患者導(dǎo)管維護(hù)依從性及并發(fā)癥風(fēng)險(xiǎn)的影響

