腹腔鏡聯合膽道鏡微創手術與開腹手術治療膽囊結石合并膽總管結石的效果對比
王霄龍
(朝陽市中心醫院普外科,遼寧 朝陽 122000)
膽囊結石合并膽總管結石是急腹癥中發生率較高的一種,患者的病情發展比較復雜,患者患病后右上腹會出現疼痛,且疼痛度較為強烈,若不能及時治療那么會增加急性胰腺炎的發生,從而威脅患者生命安全[1-2]。而手術作為現階段治療該疾病最為有效的方式,其能快速改善患者臨床表現,最終使疾病康復[3-4]。而隨著現階段醫療技術的發展與提升,手術方式也逐漸增加,而為了提升我院膽囊結石合并膽總管結石的手術治療效果,本次主要就腹腔鏡聯合膽道鏡微創手術與開腹手術的治療情況,以及臨床差異展開研究,以期提升手術安全性,并改善患者預后質量。報道如下。
1 資料與方法
1.1 一般資料 研究對象為2018年4月至2019年4月期間在我院進行手術治療的120例膽囊結石合并膽總管結石患者,并以隨機數字表法均分為對照、研究兩組。對照組男女比例31∶29,年齡24~61歲,平均(41.20±2.19)歲;病程3~11個月,平均(5.65±1.28)個月。研究組男女比例33∶27,年齡27~64歲,平均(41.26±2.15)歲;病程3~12個月,平均(5.64±1.26)個月。兩組一般資料對比,P>0.05,符合研究標準。
1.2 納入與排除標準 納入標準:①與WHO中膽囊結石合并膽總管結石診斷標準相符[5]。②簽署知情文件。③溝通及依從性良好。④病史資料齊全。排除標準:①合并手術禁忌證者。②合并腫瘤疾病者。③合并血液疾病者。④合并免疫系統疾病者。⑤合并認知功能障礙及精神疾病者。⑥合并嚴重器質性病變者。⑦妊娠及哺乳期女性。⑧年齡≤18歲者。⑨對研究麻醉藥物過敏者。
1.3 方法 對照組實施開腹手術,手術治療中實施全身麻醉,麻醉起效后在其右肋緣下部位置做切斜口,對患者膽囊進行切除,完成后將膽總管切開,全面探查患者結石情況,如發現結石后及時將結石取出,取石效果滿意后將引流管(T管)進行放置,術畢。將腹腔鏡聯合膽道鏡微創手術應用到研究組患者治療中,手術治療中實施全身麻醉,患者保持仰臥位進行手術,麻醉起效之后進行腹壁4孔穿刺法進行手術,首先在臍下1 cm位置做穿刺點,以此作為手術觀察孔,另在劍突下方1 cm位置做進行穿刺,以此位置作為主要操作孔,另在肋緣下右鎖骨中線以及有腋前線做一0.5 cm的穿刺點,作為輔助操作孔。將手術操作器械自操作孔置入患者腹腔內,在腹腔鏡的觀察下對膽囊動脈和膽囊管進行分離,完成后使用可吸收的生物夾進行夾閉處理,暫不對膽囊進行處理,以便于對對膽管的切除。分離膽總管前壁漿膜之后按照膽總管的縱軸方向將膽總管剪開,剪開長度約為1 cm左右,通過此切口將劍突下操作孔的膽道鏡置入膽管內部,同時注入適量的生理鹽水,以確保膽總管的充盈以及膽道鏡的操作,通過膽道鏡詳細觀察患者膽總管內的結石情況,明確截石位置、結石數量以及結石大小,根據實際觀察的情況進行結石清掃和取出,如結石塊較大,較明顯可使用取石鉗夾出,如結石較小,則可通過沖洗泵處理,確保膽總管內結石的全面清除。結實徹底清除之后需要選擇相適合的T管置入,并對膽總管切口進行縫合,通過注水方式檢查膽總管的密封性。膽總管處理完成后方可進行膽囊切除,之后將引流管放置在小網膜孔位置進行引流處理。手術完成后6周,如患者未出現任何異常情況或者殘留結石,即可將T管拔出。
1.4 觀察指標 ①詳細統計120例患者治療效果[6],患者治療后右上腹絞痛、黃疸等癥狀完全消失,心率、血壓以及血氧等恢復正常,影像學檢查膽囊以及膽總管內結石完全清除無殘留為治療痊愈,患者治療后右上腹絞痛、黃疸等癥狀完全消失,心率、血壓以及血氧等恢復正常,影像學檢查膽囊以及膽總管內結石清除效果較好,存在小塊殘留為治療有效,患者治療后右上腹絞痛、黃疸等癥狀未有明顯改善,心率、血壓以及血氧等均未恢復正常,影像學檢查膽囊以及膽總管內結石未完全清除存在大塊或者多個結石殘留為治療無效,有效率=(痊愈例數+好轉例數)/60×100%。②對比兩組患者手術相關指標,包括手術切口大小,手術中出血總量與手術操作、肛門排氣以及住院時間。③統計術后并發癥發生種類及例數,并計算發生率同時展開組間對比。
1.5 統計學方法 研究數據用SPSS20.0分析,計數、計量資料分別用[n(%)]、()表示,檢驗分別用χ2、t檢驗,P<0.05表示有統計學意義。
2 結果
2.1 分組對比120例患者治療效果 研究組60例患者治療后痊愈45例,好轉12例,無效3例,治療有效例數為57例,治療有效率為95.00%;對照組60例患者治療后痊愈29例,好轉19例,無效12例,治療有效例數為48例,治療有效率為80.00%;治療有效率研究組較對照組更高,有統計學意義(P<0.05)。
2.2 兩組患者手術相關指標對比 研究組手術切口大小,手術中出血總量與手術操作、肛門排氣以及住院時間均較對照組更少,對比有統計學意義(P<0.05)。見表1。
表1 兩組患者手術相關指標對比()
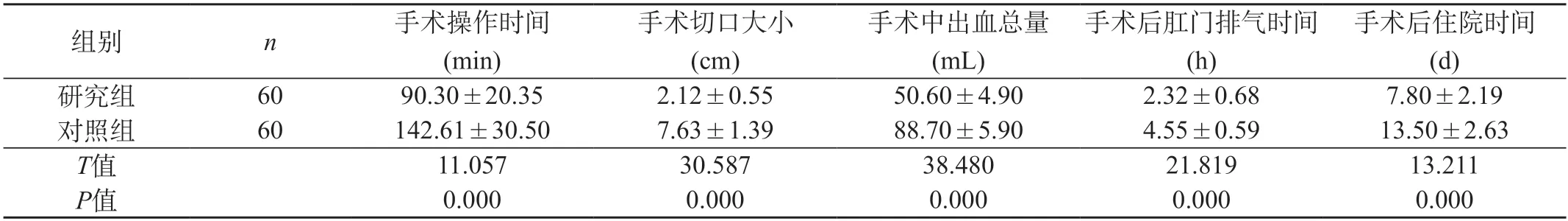
表1 兩組患者手術相關指標對比()
2.3 兩組術后并發癥發生率對比 研究組術后并發癥發生率較對照組更少,對比有統計學意義(P<0.05)。見表2。

表2 兩組術后并發癥發生率對比
3 討論
膽囊結石以及膽總管結石均是肝膽外科疾病中較為常見的類型,尤其在50~60歲人群中較為常見,并具有較高的復發率,在各類肝膽外科疾病中的發病率能夠達到15%[7-8],部分患病嚴重患者會存在兩種疾病聯合發作的情況,患者患病后上腹部會出現持續性且逐漸加重的疼痛感受,疼痛嚴重,難以忍受,嚴重影響患者的正常生活和生命健康[9-11]。并且對著近年來老齡化社會進程的加快,以及飲食習慣和生活習慣的變化,導致發病率顯著提升。因此,需要對膽囊結石合并膽總管結石展開及時有效的治療,以糾正疾病預后質量。
現階段臨床治療膽囊結石合并膽總管結石,需要通過手術的方式將患者膽總管結石取出,并對膽囊組織進行切除,治療效果較好[12-13],開腹手術是其治療中應用時間較長的一種治療措施,其在臨床治療中的效果較好,且手術后需要對T管放置進行術后引流,降低膽漏情況的發生,同時為再次取石預留通道。但是傳統開腹手術在臨床治療中的應用對患者造成的創傷比較大[14-16],手術時間比較長,手術切口比較大,術后并發癥的發生率比較高,風險性相對較大,患者對手術的接受能力和耐受性也比較差,尤其是高齡患者手術風險性更高[17-19]。因此,如何提升手術治療安全性及有效性,也成了眾多醫療學者的研究重要課題之一。
而隨著微創技術的不斷發展,在膽囊結石合并膽總管結石患者治療中的應用也得到了有效推廣,腹腔鏡聯合膽道鏡在臨床治療中的應用充分體現了微創手術的優勢,治療中對患者造成的創傷比較小[20-21]。并且在雙鏡聯合下可以更加清楚地顯示膽管,結石的形態、部位及膽管本身病變,進而顯著提升手術安全性及有效性,可顯著的減少結石的殘留,進而提升手術成功率。同時手術治療操作時間更短,且手術中能夠避免腹腔內器官及組織細胞在空氣中的顯露,從而減少術中腹腔感染的發生率。此外,也在一定意義上縮短了術后康復時間,以及相關感染與術后并發癥的發生,對患者預后質量來說起到了積極的促進意義,同時也有利于患者對手術治療的依從性提升[22-27]。
本次研究中,研究組手術治療總有效率較對照組更高,且差異有統計學意義(P<0.05),可見,膽囊結石合并膽總管結石患者治療中腹腔鏡聯合膽道鏡的應用能夠有效改善患者右上腹絞痛以及黃疸等癥狀,全面清除患者膽總管的結石,提升膽囊切除效果,達到預期的治療效果。研究組患者各項手術指標與對照組相比均有明顯優勢,差異均有統計學意義(P<0.05),可見,腹腔鏡聯合膽道鏡在膽囊結石合并膽總管結石患者手術治療中的應用能夠有效縮短手術時間,減小手術切口,減少手術中出血量,提升患者術后康復速度,盡早進行肛門排氣,縮短手術后住院時間,提升術后康復速度。研究組術后并發癥發生率較對照組更低,差異有統計學意義(P<0.05),可見,膽囊結石合并膽總管結石患者治療中腹腔鏡聯合膽道鏡的應用,不僅可以確保手術治療效果,同時還可以提升手術治療安全性,對患者術后舒適度及康復速度的提升均有積極意義。此外,在微創手術的應用下還可以提升患者對手術以及手術后護理干預的認可和配合,積極按照醫囑要求配合各項術后康復訓練,確保手術指標效果的提升。
綜上所述,膽囊結石合并膽管結石患者治療中腹腔鏡聯合膽道鏡治療能夠有效提升治療效果,優化各項手術指標,降低患者痛苦,提升術后康復質量,具有較高的推廣和應用價值。

