電頭針對痙攣型腦癱患兒下肢運動功能的影響*
王睿 穆敬平 許明軍 駱文仙 張剛
(湖北醫藥學院附屬太和醫院 十堰 442000)
腦性癱瘓簡稱腦癱,是指圍產期由各種原因所致的患兒非進行性腦損傷,并引起中樞性運動障礙及感覺、認知行為異常等并發癥,痙攣型腦癱是最常見的類型之一,占所有腦癱患者的60%~70%[1~3]。據統計,我國6歲以下兒童約有腦癱患兒30多萬,并且每年以較快的速度遞增,給社會和家庭帶來沉重的經濟負擔[4]。目前,國內外尚無特效藥和技術手段完全治愈腦癱患者,臨床上主要采取對癥處理,但往往難以達到預期效果。近年來,現代兒童康復理論與技術發展迅速,為腦癱患兒的康復帶來了希望,可在一定程度上改善患兒的運動和認知功能,提高其生活質量[5]。針灸治療兒科疾病歷史悠久,具有安全性好、無副作用、價格低廉、療效顯著等特點。電頭針是在傳統針灸基礎上,結合現代大腦皮質功能定位理論發展而來,臨床應用較為廣泛[6~8]。本研究將電頭針應用于痙攣型腦癱的治療,探討電頭針對痙攣型腦癱患兒下肢運動功能的影響。現報道如下:
1 資料與方法
1.1 一般資料 選取我院2016年7月~2018年10月收治的痙攣型腦癱患兒88例為研究對象。診斷標準:參考2014年4月我國小兒腦癱康復學術會議制定的新的腦性癱瘓臨床分型、分級標準[9]。納入標準:符合痙攣型腦癱診斷標準;年齡4~10歲;存在運動功能障礙;患兒參與度高,可全程參與治療;患兒家屬對本研究內容知情并簽署知情同意書。排除標準:合并智力和認知障礙者:合并嚴重心臟病及肝腎等器質性疾病者;懼針和不配合患兒;不愿全程參與患兒。將患兒按隨機數字表法分為觀察組與對照組,每組44例。對照組男23例,女21例;年齡5~10歲,平均(8.7±1.5)歲;病程1~3年,平均(1.8±0.4)年。觀察組男20例,女24例;年齡4~10歲,平均(7.9±1.7)歲;病程1~4年,平均(1.6±0.8)年。兩組一般資料經統計學分析,差異無統計學意義(P>0.05)。
1.2 治療方法 對照組采用常規現代康復治療。根據患兒具體情況進行平衡和步態訓練、肢體牽伸及肌力增強等康復訓練。在Bobath理論指導下進行主被動活動,并采用抑制性手法糾正患兒異常運動模式和肌張力,促進正常姿勢反射和平衡反應。訓練采用個體化訓練,循序漸進,由易到難,避免訓練過度。每日1次,每次30 min,每周治療6次,共治療8周。觀察組在對照組基礎上行電頭針治療。選穴:根據國際標準頭穴分區[10],選取雙側頂顳后斜線和前斜線、頭部運動區、平衡區以及百會、四神聰、智三針。由專業的針灸師選用26~28號華佗牌一次性毫針,對患兒頭皮進行常規消毒后,與頭皮成30°刺入帽狀腱膜下,提插捻轉行氣約5 min后,與G805電針機相連接,波形采用疏密波,頻率為2 Hz。每次治療25 min,留針20 min,1次/d,每周治療6次,共治療8周。兩組治療期間醫護人員指導患兒飲食以清淡、高維生素、高蛋白質為主。
1.3 觀察指標及評定標準 評估時由同一治療師對同一兒童治療前后進行評估,并保證每次評估均在患兒狀態較好時進行。
1.3.1 粗大運動功能量表 (Gross Motor Function Scale,GMFM-88)[11]評分 共包括88個項目,分為5個能區:A區臥位與翻身;B區坐位;C區爬行與跪;D區站立位;E區行走與跑跳。每項采用4級評分法,每個項目根據完成情況評0~3分。其中A區總分為51分(17項);B區為60分(20項);C區為42分(14項);D區為39分(13項);E區為72分(24項)。本研究對兩組患者B、D、E區完成情況進行評價。
1.3.2 肌張力評分 采用改良Ashworth六級評分法[12]測定下肢內收肌、腓腸肌以及腘繩肌的肌張力。六級為0、1、1+、2、3、4級,分別用1、2、3、4、5、6分表示。
1.3.3 生活質量水平[13]對比兩組治療前及治療后生活質量水平。在治療前及治療后應用SF-36量表對兩組腦癱患兒的生活質量進行評估,得分越高提示患兒的生活質量水平越高。
1.4 統計學分析 數據采用SPSS20.0統計學軟件處理。計量資料以(±s)表示,組內比較采用配對t檢驗,組間比較采用獨立樣本t檢驗。以P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組治療前后粗大運動功能比較 治療結束后,兩組粗大運動功能評分均較治療前明顯提高,且觀察組治療后高于對照組(P<0.01)。見表1。
表1 兩組治療前后粗大運動功能評分比較(分,±s)
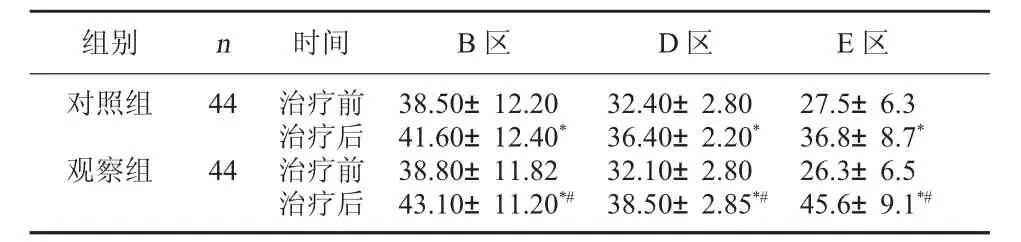
表1 兩組治療前后粗大運動功能評分比較(分,±s)
注:與本組治療前比較,*P<0.01;與對照組治療后比較,#P<0.01。
組別 n 時間 B區 D區 E區對照組觀察組44 44治療前治療后治療前治療后38.50±12.20 41.60±12.40*38.80±11.82 43.10±11.20*#32.40±2.80 36.40±2.20*32.10±2.80 38.50±2.85*#27.5±6.3 36.8±8.7*26.3±6.5 45.6±9.1*#
2.2 兩組治療前后肌張力比較 治療結束后,兩組下肢內收肌群、腓腸肌、腘繩肌肌張力評分均較治療前明顯降低(P<0.01),觀察組治療后腓腸肌、腘繩肌肌張力均低于對照組(P<0.01),但治療后兩組內收肌肌張力比較,差異無統計學意義(P>0.05)。見表2。
表2 兩組治療前后肌張力評分比較(分,±s)

表2 兩組治療前后肌張力評分比較(分,±s)
注:與本組治療前比較,*P<0.01;與對照組治療后比較,#P<0.01。
組別 n 時間 內收肌 腓腸肌 腘繩肌對照組觀察組44 44治療前治療后治療前治療后3.4±0.6 2.7±0.4*3.5±0.7 2.6±0.4*2.8±0.5 1.8±0.4*2.7±0.6 1.4±0.3*#3.6±0.9 3.1±0.8*3.8±1.0 2.5±0.7*#
2.3 兩組治療前后生活質量水平比較 治療后兩組生活質量評分較治療前提高(P<0.01),且觀察組治療后生活質量評分高于對照組(P<0.01)。見表3。
表3 兩組治療前后生活質量評分比較(分,±s)

表3 兩組治療前后生活質量評分比較(分,±s)
注:與本組治療前比較,*P<0.01;與對照組治療后比較,#P<0.01。
組別 n 時間 社會功能 軀體功能 角色功能 認知功能對照組觀察組44 44治療前治療后治療前治療后46.3±4.1 65.7±5.2*47.1±3.9 82.9±6.6*#23.2±5.4 46.8±6.3*22.9±6.1 73.5±8.4*#51.7±3.5 61.8±4.7*50.4±6.7 85.1±6.9*#54.6±2.7 67.8±5.6*52.9±3.4 86.7±5.1*#
3 討論
小兒腦癱發生主要由于處于發育中的大腦受到外界有害刺激引起神經元結構改變和神經纖維髓鞘分離等,其病理改變取決于大腦受損的發生時間[14]。痙攣型腦癱患兒主要損傷運動皮質區及錐體系,臨床多表現為運動發育遲緩、姿勢步態異常、肌腱攣縮、肌張力異常,嚴重者可伴智力低下和情感障礙[15]。
小兒腦癱歸屬于中醫學“五遲、五軟”范疇,多因先天元氣不足、后天筋骨肌肉失于調養所致[16]。針灸作為傳統醫學重要組成部分,在小兒腦癱的治療中發揮著重要作用。百會穴為諸神之會,經絡分布密集,頭針可刺激相應穴位,醒腦開竅,疏通氣血,調和陰陽。現代醫學實驗研究表明,針刺頭皮特定區域,可加快神經細胞新陳代謝,增加大腦皮層血流量供應,有利于修復受損神經細胞,重建生理功能[17]。動物實驗表明,對腦缺血再灌注大鼠進行頭針刺激,可增加腦組織內腦源性生長因子的含量,同時能促進受損病灶的吸收,加快受損神經細胞和纖維的修復[18]。本研究使用電頭針代替傳統的頭針治療,能有效避免大幅度捻轉針體而對患兒皮下組織所造成的損傷。
本研究中,觀察組采用電頭針配合康復訓練,經過8周的治療,兩組患兒治療后GMFM評分均明顯提高,觀察組評分顯著優于對照組,提示電頭針對腦癱患兒粗大運動功能治療效果明顯。治療結束后,兩組患兒下肢內收肌群、腓腸肌、腘繩肌肌張力均較治療前明顯降低;與對照組相比,觀察組腓腸肌、腘繩肌肌張力顯著降低;但兩組內收肌肌張力比較,差異無統計學意義。提示電頭針治療可能對痙攣型腦癱患兒內收肌群治療效果不明顯,其對下肢肌張力的改善主要體現在腓腸肌和腘繩肌方面。兩組患兒治療后生活質量水平均較治療前升高,觀察組高于對照組,提示電頭針治療能夠顯著提高痙攣型腦癱患兒日常生活質量。綜上所述,電頭針能顯著改善痙攣型腦癱患兒的臨床癥狀,降低下肢肌肉張力,促進粗大運動功能恢復,提高患兒生活質量。

