以目標為導向的漸進性康復訓練對髖關節置換術后患者康復效果的影響
宋鈴琳 曹駿 葛菲菲
人工髖關節置換術(HA)是老年髖部疾病的主要治療手段,通過人工關節替代病損的關節,從而達到改善患者髖關節功能、維持髖關節活動度、緩解肢體疼痛以及提高患者生活質量的目的。該手術方式具有恢復快、療效顯著等優勢,易被患者接受[1]。但由于在手術過程中關節切開及部分臀中肌被完全切斷,不僅破壞髖部部分軟組織結構,且影響患者髖關節外展肌肌力,且對髖關節協同運動模式維持平衡產生影響,導致術后早期患者髖關節活動受到嚴重的限制,降低患者的日常生活活動能力[2]。為此,髖關節術后患者實施科學有效的康復訓練十分關鍵。常規干預中,髖關節手術患者需要臥床制動,且術后康復訓練未遵守循序漸進原則,導致訓練效果不佳[3]。以目標為導向的漸進性康復訓練是將運動功能指標作為階段性目標貫穿在康復訓練的全過程中,循序漸進改善患者運動功能,被廣泛應用在偏癱以及帕金森等慢性病領域,且效果顯著[4]。為此,本研究以目標為導向進行漸進性康復訓練對髖關節置換術后患者的療效進行深入探索。
1 對象與方法
1.1 研究對象
選取2019年9月—2020年9月收入我院行髖關節置換手術的125例患者作為研究對象。納入條件:入院后進行髖關節影像學檢查確診為骨關節炎、股骨頭壞死、髖關節結核、股骨頭缺血性壞死等疾病,符合髖關節置換手術指征;首次發病,術前有運動能力;行單側髖關節置換,另一側髖關節影像學檢查無異常;手術成功且術后病情穩定;年齡在55~80歲;臨床資料完整。排除條件:術后出現嚴重并發癥;意識不清晰,且存在溝通障礙;患側肢體存在肌肉與神經功能異常或運動功能喪失;存在嚴重內分泌、嚴重感染性、自身免疫系統性疾病;先天性小兒麻痹;帕金森、腦血管意外導致的癱瘓臥床;嚴重的類風濕性關節炎疾病;對本次研究運動強度不耐受者。將2019年9月—2020年2月入院患者作為對照組(n=61),2020年3—9月入院患者作為觀察組(n=64)。對照組男40例,女21例;年齡55~78歲,平均62.65±5.65歲;骨關節炎12例,股骨頭壞死15例,髖關節結核14例,股骨頭缺血性壞死20例;體質量指數21~25,平均23.21±0.45。觀察組男43例,女21例;年齡56~80歲,平均63.17±5.41歲;骨關節炎14例,股骨頭壞死16例,髖關節結核15例,股骨頭缺血性壞死19例;體質量指數21~25,平均23.41±0.49。兩組患者一般資料比較,差異無統計學意義(P>0.05)。研究對象以及家屬對研究方案均知情同意,并獲得醫院倫理委員會的批準。
1.2 干預方法
對照組實施常規干預,包括術后臥床休息、飲食指導、下肢按摩、術后1周下床活動、踝關節主動背伸被屈訓練等。
觀察組在對照組基礎上實施以髖關節功能以及平衡功能目標為導向的漸進性康復訓練,通過臨床康復師、臨床醫生共同制定漸進性康復訓練步驟,由責任護士以及家庭主要照顧者動態評估患者髖關節功能恢復情況,并根據評估結果調整訓練目標及計劃,并負責康復訓練的落實及實施,步驟如下。
(1)術后3 d:以初步掌握漸進式訓練內容為主,完成Harris評分≥60分的訓練目標。①臀肌收縮訓練:健側下肢屈曲,并用健側雙肘關節以及足部作為支撐點,用腰部發力將臀部抬起。②肱四頭肌等長訓練:指導患者踝關節被屈,保持大腿肌肉緊繃持續5~8 s后放松,放松5 s后重復訓練該動作[5]。③股四頭肌等長訓練:指導患者膝關節保持伸直狀態,踝關節背屈,足跟離開地面15~20 cm,維持該動作15 s后放松,10 s后重復該動作。④肱四頭肌鍛煉:患者取平臥位,術側肢體平放,在膝蓋下墊一毛巾,下壓膝蓋同時患者收縮大腿內側肌肉,力度以膝窩與毛巾相貼,維持該動作15 s后放松,10 s后重復該動作。⑤要求患者掌握坐立練習、足跟站立、屈曲/外展術側髖關節等訓練步驟[6]。
(2)術后3~7 d:完成Harris評分≥70分的訓練目標。①直抬腿練習。患者平臥位,健側肢體伸直,并抬高患側肢體,維持該動作5 s后放下患側肢體,放松5 s后重復練習。②髕骨推移練習。患者平臥位,護士推動患者患側髕骨,被動進行上下左右旋轉練習,每組20次,每天3組。③高抬腿練習。取平臥位,雙腿同時抬高30°~45°,根據病情恢復情況,護士及時調整訓練時間,每組10次,每天3組[7]。④下床訓練。將助行器放置在床邊,患者以肘關節作為支撐點協助患側肢體移動至床邊,將身體轉正后坐在床邊,借助助行器進行站立、坐下練習。⑤平衡練習。靜態模塊練習,指導患者雙腳站立不動,軀干向前后左右十字形進行重心轉移,每次2組,重復練習5次。動態模塊練習,指導患者雙腳向前后左右方向移動及原地踏步轉移重心,2次/組,重復練習5組[8]。
(3)術后1~2周:完成Harris評分≥80分的訓練目標。①患側內收練習。在雙腿內放置軟枕,要求患者雙腿夾緊,進行內收鍛煉,每天訓練15 min。②屈髖屈膝練習。患者取平臥位,護士拖住患者膝下以及足跟部位,訓練輕度以不過度疼痛為宜。患者進行屈髖屈膝練習,角度<90°,避免外旋或內收。10次/組,練習3組[9]。③下蹲練習。在輔助器具下完成下蹲練習,并根據恢復程度適當增加關節活動范圍,屈髖角度<90°,訓練過程需借助器具著地,每天15 min。④閉眼站立練習。包括閉眼雙腿站立、閉眼健側單腿站立練習、閉眼患側肢體站立練習,每天10次[10]。
(4)術后2周~1個月:完成Harris評分≥90分的訓練目標。訓練內容主要包括借助助行器協助支撐患側肢體質量練習、完全自主步行練習、拄拐上下樓梯練習、健側肢體單腿下蹲式拾物練習等,該動作需要健側至有足夠的肌力以支撐下蹲動作。
1.3 觀察指標
(1)髖關節功能:采用Harris評價標準在患者治療1周、2周、1個月以及3個月后評價,主要包括功能(47分)、疼痛(44分)、畸形(4分)以及關節活動度(5分)4個維度,總分100分。<70分為差,70~79分為良,80~89分為優良,>90分為優[11]。
(2)平衡功能:采用Berg平衡量表在患者治療1周、2周、1個月以及3個月后進行評價。該量表包括獨立站立、獨立坐、由站到坐、閉眼站立、站立位上肢前伸、轉身向后看、單腿站立7個維度,總分56分,低于20分表示患者平衡能力極差,21~40分表示患者具有一定的平衡能力,大于41分表示患者平衡能力較好[12]。
(3) 6 min步行距離:指導患者步行6 min,并記錄患者步行距離,在患者出院前,指導患者測量方法,在患者出院后由護士采用上門隨訪、微信隨訪等方式對患者進行評價[13]。
1.4 統計學方法
采用SPSS 24.0統計學軟件進行統計學處理,計量資料采用“均數±標準差”表示,組間均數比較采用t檢驗。 檢驗水準α=0.05,以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組Harris評分比較
干預后,觀察組術后1周、2周、1個月以及3個月Harris評分均高于對照組,組間比較差異具有統計學意義(P<0.05),見表1。
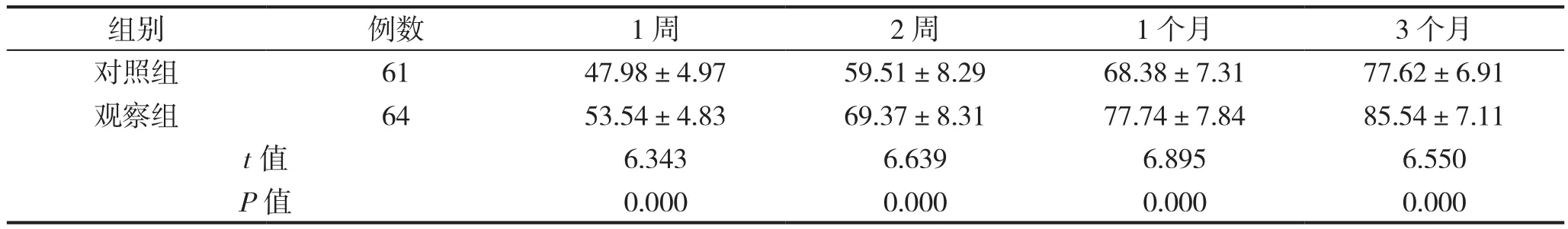
表1 兩組Harris評分比較(分)
2.2 兩組平衡功能評分比較
干預后,觀察組術后1周、2周、1個月以及3個月Berg評分均高于對照組,組間比較差異具有統計學意義(P<0.05),見表2。
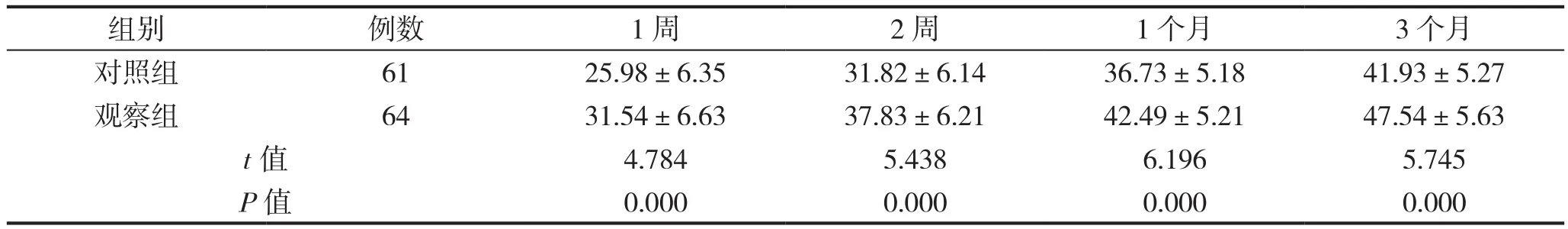
表2 兩組平衡功能評分比較(分)
2.3 兩組6 min步行距離比較
觀察組術后1周、2周、1個月以及3個月6 min步行距離均長于對照組,組間比較差異具有統計學意義(P<0.05),見表3。
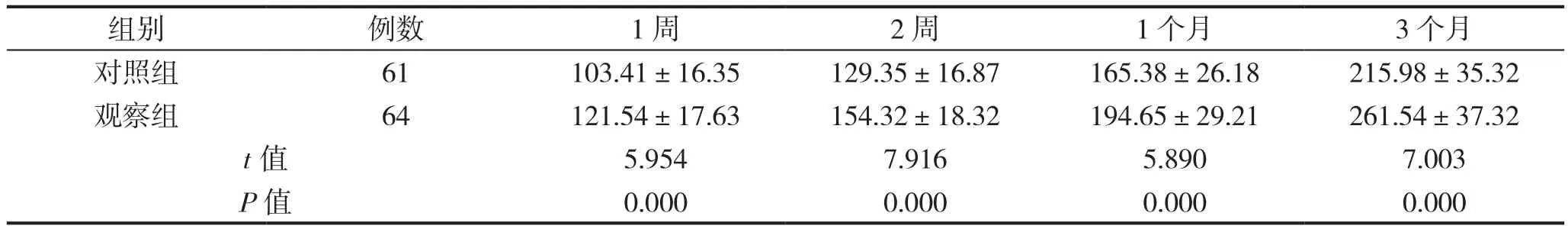
表3 兩組6 min步行距離比較(m)
3 討論
人工髖關節置換術作為老年髖部疾病的主要治療手段,具有恢復快、創傷小等優點[14]。但是在手術治療過程中,關節囊切開以及部分臀中肌切開對髖外展肌肌力產生影響,繼而導致患者關節功能活動受限,嚴重影響患者的生活質量。研究顯示,術后有效的康復鍛煉能夠預防廢用性肌肉萎縮以及關節粘連的發生風險,有助于促進髖關節功能恢復[15]。常規干預中,由于術后過度強調預防術后脫位以及預防并發癥發生,導致患者情緒緊張,不敢活動,阻礙了髖關節功能的恢復。
以目標為導向的漸進性康復訓練在充分考慮預防脫位的基礎上,設計以髖關節功能恢復目標為導向、根據疾病不同階段給予相應補償的漸進式康復訓練,幫助患者循序漸進地恢復髖關節功能、平衡功能以及步行能力。同時充分利用患者的主觀能動性,積極引導患者參與到康復訓練中,提高早期康復效果。在以目標為導向的漸進性康復訓練中,臀肌收縮訓練能夠避免廢用性肌肉萎縮的發生。而下肢動作主要依靠肱、股四頭肌肌力支撐完成,而肱、股四頭肌等長訓練不會產生關節運動,能夠保持肌肉張力練習,增強肌肉力量,防止關節粘連,促進下肢循環,減輕疼痛,提高關節活動度。直抬腿與高抬腿練習能增強腿部肌肉力量,有助于下肢功能的恢復,患側內收練習以及下蹲練習可增加髖關節活動度。本次研究結果顯示,實施干預后,觀察組術后1周、2周、1個月以及3個月Harris評分均高于對照組,組間比較差異具有統計學意義(P<0.05)。這與覃開兵等[16]研究結果吻合,即任務導向聯合早期負重訓練可提高髖關節置換術患者的Harris評分。由此說明,以目標為導向的漸進性康復訓練能夠提高患者的髖關節功能。研究顯示,良好的平衡能力以及步行功能是患者恢復社交以及回歸日常生活的重要影響因素。因此,改善髖關節置換術后患者平衡功能以及步行能力是術后恢復的重點。在以目標為導向的漸進性康復訓練中,平衡練習與閉眼站立練習能夠充分調動大腦神經調節身體平衡能力,增加患者對周圍環境的感知,提高姿勢調整能力。通過自主步行練習、拄拐上下樓梯練習、健側肢體單腿下蹲式拾物練習可提高患者的步行功能。研究結果顯示,觀察組術后1周、2周、1個月以及3個月Berg評分均高于對照組,組間比較差異具有統計學意義(P<0.05)。觀察組術后1周、2周、1個月以及3個月6 min步行距離均長于對照組,組間比較差異具有統計學意義(P<0.05)。由此說明,以目標為導向的漸進性康復訓練可提高髖關節置換術后患者平衡功能和步行能力。
綜上所述,以目標為導向的漸進性康復訓練促進髖關節置換術后患者康復進程,有助于髖關節功能、平衡能力以及步行功能的恢復,提高患者生活質量。

