CT靶掃描征象對肺結節良惡性鑒別診斷的價值
林 琳 鄭德春 何莊貞 陳興發 劉 萌 劉向一
福建醫科大學附屬腫瘤醫院 福建省腫瘤醫院放診科,福建省福州市 350014
目前惡性腫瘤已成為威脅生命健康的重大慢性疾病,其中,肺癌發病率和死亡率均位居所有惡性腫瘤首位[1]。2000—2011年,中國的肺癌發病與死亡總數均呈持續增高趨勢[2]。肺癌患者的生存時間與其臨床確診時的分期密切相關[3]。2005年起,我國逐步建立肺癌篩查和早診早治工作網絡,切實提高了我國居民肺癌篩查參與率和早診率,降低了死亡率[3]。
目前,針對首次發現病灶的不同類型有相應的處理策略[3]:對于初次發現直徑小于8mm的結節(包括實性、部分實性及磨玻璃結節),均推薦定期隨訪。但由于社會心理因素,部分患者仍選擇手術治療。本文回顧性分析于我院經病理證實的平均直徑小于8mm肺結節患者的臨床資料及CT靶掃描影像學征象,旨在能為平均直徑小于8mm的肺結節良惡性鑒別及治療方案選擇提供幫助。
1 對象與方法
1.1 研究對象 收集2016年1月—2020年12月我院初次肺部CT檢查發現肺部單發或多發結節(≥2枚)、且最大結節平均直徑小于8mm的患者100例(130枚結節),排除既往惡性腫瘤病史,且患者均于CT檢查后的3個月內行病理檢查明確診斷。
1.2 檢查方法 所有患者均接受螺旋CT靶掃描,采用Phillips 星云128排螺旋CT及GE revolution 256排CT掃描。常規掃描方法:患者取仰臥位,吸氣后屏氣,掃描范圍包括肺底至肺尖,管電壓120kV, 管電流200mAs, 螺距0.625, FOV 420mm, 矩陣512×512,常規層厚、層距均為5mm,薄層重建層厚為2mm,層距重疊1mm,標準算法。高分辨率靶掃描參數:掃描范圍為結節所在側的肺,包括結節的上下各3cm,管電壓120kV, 管電流300mAs, 螺距0.625, FOV 200mm, 矩陣1 024×1 024,層厚0.625mm,層距為0,高分辨率骨算法。
1.3 圖像分析方法 由2名主治及以上職稱的醫師獨立進行閱片,醫師均具有5年以上的肺部影像診斷經驗,綜合常規橫斷位圖像、高分辨率靶掃描圖像、多平面重建 (Multi-planner reformation, MPR) 、最大密度投影 (Maximal intensity projection, MIP)等觀察, 記錄結節的大小、部位、密度、邊緣形態、血管集束征、胸膜凹陷征等CT征象。在肺窗上測量結節大小,以毫米(mm)為計量單位,并記錄為四舍五入到最接近整數的平均直徑;對球形結節,只需要測量一個直徑;平均直徑是結節的最長直徑和其垂直直徑的平均值[3]。將結節按照密度分為實性結節(solid nodule)、部分實性結節(part-solid nodule)和磨玻璃結節(ground glass nodules)[3]。實性結節指病灶完全遮蓋肺實質的結節,部分實性結節指病灶遮蓋部分肺實質的結節,磨玻璃結節指病灶的密度沒有遮蓋肺實質,支氣管和血管可以辨認的結節[3]。將血管集束征按結節與周圍血管的關系分為以下四度[4]:Ⅰ度,孤立病灶,其內無血管穿行或僅見血管從邊緣繞行;Ⅱ度,血管穿過病灶,但病灶內血管走行正常,無增粗、扭曲等改變;Ⅲ度,血管進入病灶且病灶內血管發生扭曲變形(血管移動);Ⅳ度,兩支及以上血管進入病灶,且出現聯通或增粗、擴張。
1.4 病理分型 根據WHO肺部腫瘤組織學分類(第5版,2021)將病灶分為良性、腺體前驅病變(包括非典型腺瘤樣增生、原位腺癌)及惡性。
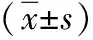
2 結果
2.1 臨床特征 本組100例患者中單發結節者32例,多發結節者68例,手術切除2枚及以上結節者23例。病理明確診斷結節共130枚,其中良性37枚(1枚為錯構瘤,2枚為隱球菌,6枚為肺內小淋巴結,余28枚為肉芽腫性炎或炎癥),占28.46%;腺體前驅病變68枚(48枚為原位腺癌,20枚為非典型腺瘤樣增生),占52.31%,惡性25枚(1枚為類癌,余均為腺癌),占19.23%。良惡性結節的年齡、性別分布情況詳見表1及表2。本次研究顯示,良惡性結節的患者性別構成存在差異,且差異有統計學意義(χ2=8.452,P<0.05),男性患者的惡性結節比例高于女性。良惡性結節平均年齡經單因素ANOVA檢驗各組間未見明顯差異(F=1.743,P>0.05)。

表1 良惡性結節性別分布情況(枚)

表2 良惡性結節患者年齡及平均直徑
2.2 影像學征象
2.2.1 平均直徑:在該130枚結節中,良性結節、腺體前驅病變及惡性結節的平均直徑存在差異(F=4.025,P<0.05),其中良性結節與腺體前驅病變及良性結節與惡性結節平均直徑的差異均具有統計學意義(P<0.05),而腺體前驅病變與惡性結節直徑的差異不具有統計學意義(P>0.05);進行Spearman相關分析,病灶的平均直徑與良惡性具有相關性(r=0.288,P<0.05)。見表3。

表3 良惡性結節CT影像學征象
2.2.2 結節類型:從良性結節、腺體前驅病變到惡性結節,部分實性結節比例增加,部分實性結節中惡性結節的比例高于實性結節及磨玻璃結節,經χ2檢驗(χ2=29.764,P<0.05)及秩和檢驗(H=17.381,P<0.05),考慮良惡性結節的結節類型存在差異;將結節良惡性及結節類型進行Spearman相關分析,結節類型與良惡性無明顯相關(r=0.087,P>0.05)。見表3。
2.2.3 形態學特征:將三組結節間有無毛刺、有無分葉及有無胸膜凹陷征分別行χ2檢驗(χ2=6.555、8.369、7.471,P值均<0.05),差異有統計學意義。結節的良惡性與血管集束征的不同程度間差異經秩和檢驗有統計學意義(H=8.499,P<0.05),經Spearman相關分析具有相關性(r=0.255,P<0.05)。見表3。
3 討論
本次研究中,良惡性結節的性別構成存在差異,男性患者的惡性結節比例高于女性;這與我國肺癌發病率男性高于女性相符[1]。而良惡性結節的平均年齡未見明顯差異,考慮本次樣本量較小,可能存在較大誤差。
本次研究中,病灶的平均直徑與良惡性具有相關性。但腺體前驅病變與惡性結節的平均直徑間差異無統計學意義,故而考慮對于直徑小于8mm結節,平均直徑對于區分結節的良惡性能力有限。
本研究中,良惡性結節的結節類型存在差異,且部分實性結節中惡性結節比例高于磨玻璃結節,考慮部分實性結節中的實性成分可能與結節的良惡性相關。
毛刺征是由腫瘤向鄰近的肺組織延伸及浸潤導致,本質上是腫瘤的直接侵犯。研究表明,毛刺(尤其是密集的短毛刺)發生于惡性結節的比例高于良性結節;良性病變由于增生、滲出及纖維化也可出現毛刺,主要見于炎性病變及結核。分葉征是由于瘤體向各方向的生長速度和分化程度不同且受到周圍結構的限制等因素所導致,分化差的部分生長較快,病理鏡下分葉切跡處可見脈管及增生的纖維組織等肺支架結構,由于肺支架結構等的阻隔作用,與生長稍慢的分化較好的部分形成深分葉[5]。良性結節大多邊緣清晰、光滑,無明顯分葉,但部分良性孤立性肺結節也可形成分葉(如結核球或慢性炎癥結節),這類病灶多以淺分葉為主[5]。因此,深分葉征及毛刺征對肺癌的鑒別具有重要意義。胸膜凹陷征廣義上是肺部病變引起的臨近胸膜的局限性內陷,病理上表現為結節內纖維瘢痕收縮牽拉致附近臟層胸膜內陷,形成喇叭狀凹陷,CT表現為尖端指向病灶,并有線狀影與病灶相連。研究表明,胸膜凹陷征是良惡性結節鑒別診斷的有力指標,其在惡性結節的出現率為58%,在良性結節的出現率為31%[6]。本研究中,毛刺、分葉及胸膜凹陷征的存在與否在結節的三種類型間存在差異,考慮毛刺、分葉及胸膜凹陷征與結節的良惡性相關。
血管集束征是指結節周圍的血管增多、增粗、牽拉、聚集,在良惡性腫瘤中均可出現。當惡性腫瘤組織侵犯臨近的支氣管—血管束及小葉間隔或刺激纖維成分增生牽拉周圍鄰近結構時,可導致周圍血管走行扭曲、僵直或聚集[7]。隨著腫瘤浸潤性的增加及代謝水平的增高,腫瘤供血血管增粗。早期肺癌可出現腫瘤周圍血管向病灶趨向性生長或以出芽方式形成新生腫瘤血管[8]。當病灶周圍血管出現異常改變時應考慮病灶存在惡性可能。本研究中不同良惡性結節與血管集束征的程度具有相關性,且惡性結節中Ⅲ度及Ⅳ度血管集束征的比例較良性結節及腺體前驅病變增高,考慮當小結節伴隨周圍血管增粗、扭曲、聚集時,可以提示惡性病變的概率增加。
本研究中的130枚直徑小于8mm結節中,良性結節及腺體前驅病變占總結節數的80.77%,惡性結節占19.23%,按指南意見這些結節患者僅需隨訪,但因各種因素進行了手術或穿刺,病理結果證實為惡性比例較低,故而在今后診療中,對于初次發現小于8mm結節,應建議患者按指南隨訪,適當減少穿刺或手術比例。
本研究存在諸多不足之處:(1)因病例數少,未按肺癌篩查指南對患者進行危險度的分組且部分指標(如危險因素)無法進行統計分析;(2)本研究僅納入了病理明確診斷的結節,而未對納入患者的CT圖像中的所有結節進行分類統計。

