早期高容量血液濾過治療重癥急性胰腺炎伴急性呼吸窘迫綜合征患者的效果
羅寧,許明,鄭亮,倪榮,孫敏敏,楊樺,韓雙雙,蘆乙濱
(信陽市中心醫(yī)院 重癥醫(yī)學(xué)科,河南 信陽 464000)
重癥急性胰腺炎(severe acute pancreatitis,SAP)起病快,且發(fā)展迅速、病情兇險(xiǎn),會(huì)導(dǎo)致系統(tǒng)和多器官功能障礙,具有較高的致死率[1]。SAP發(fā)病原因較為復(fù)雜,多數(shù)和酗酒、暴飲暴食、血脂異常、膽道系統(tǒng)疾病有關(guān),患者一般表現(xiàn)為惡心、嘔吐、發(fā)熱、腹痛,嚴(yán)重時(shí)會(huì)發(fā)生休克,威脅生命安全[2]。急性呼吸窘迫綜合征(acute respiratory distress syndrome,ARDS)的主要特征為頑固性低氧血癥,起病急驟,且病情兇險(xiǎn)、發(fā)展迅速,是常見的SAP并發(fā)癥,主要是由SAP導(dǎo)致的全身炎癥反應(yīng)引起的炎性介質(zhì)生成過度,從而損傷肺組織所導(dǎo)致,致死率可高達(dá)50%以上[3]。因此,早期治療SAP伴ARDS十分重要。高容量血液濾過(high volume hemofitration,HVHF)采用對(duì)流原理,在理論上可有效清除循環(huán)中的炎癥因子,從而減輕炎癥反應(yīng)和肺損傷,改善預(yù)后,但目前有關(guān)SAP伴ARDS早期HVHF治療的研究相對(duì)較少。基于此,本文以SAP伴ARDS患者為研究對(duì)象,分析早期HVHF治療SAP伴ARDS患者的效果。現(xiàn)作如下報(bào)告。
1 資料與方法
1.1 一般資料本研究經(jīng)信陽市中心醫(yī)院醫(yī)學(xué)倫理委員會(huì)批準(zhǔn)。選取2016年1月至2019年12月信陽市中心醫(yī)院重癥醫(yī)學(xué)科診治的SAP伴ARDS患者82例,其中男54例,女28例。納入標(biāo)準(zhǔn):(1)符合SAP的診斷標(biāo)準(zhǔn):①血清淀粉酶升高3倍以上,上腹疼痛,②經(jīng)CT或者M(jìn)RI檢查有急性胰腺炎征象,且有胰腺壞死或者胰周廣泛滲出、胰腺膿腫等,③器官功能發(fā)生衰竭,滿足2項(xiàng)及以上即可診斷為SAP;(2)符合中華醫(yī)學(xué)會(huì)呼吸病學(xué)分會(huì)有關(guān)ARDS的診斷標(biāo)準(zhǔn);(3)就診時(shí)間48 h內(nèi),年齡18~70歲;(4)簽署知情同意書。排除標(biāo)準(zhǔn):(1)嚴(yán)重凝血功能異常;(2)休克;(3)其他血液系統(tǒng)、免疫系統(tǒng)疾病;(4)心、肝、腎功能不全;(5)慢性呼吸衰竭;(6)懷孕或者哺乳期女性;(7)有精神疾病史或者交流溝通有障礙。按隨機(jī)數(shù)字表法分為對(duì)照組(41例)與研究組(41例),兩組性別、年齡、急性生理學(xué)及慢性健康狀況評(píng)分系統(tǒng)(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)、致病原因等比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。

表1 兩組一般資料比較
1.2 治療方法
1.2.1對(duì)照組 接受基礎(chǔ)治療,包括胃腸減壓、禁食、抑制胰腺分泌、抑酸,維持內(nèi)環(huán)境和循環(huán)穩(wěn)定,治療原發(fā)病,在ARDS確診后立即給予氣管插管機(jī)械通氣,進(jìn)行保護(hù)性肺通氣,并間斷進(jìn)行肺復(fù)張,采取俯臥位進(jìn)行通氣,并給予鎮(zhèn)靜、鎮(zhèn)痛治療。
1.2.2研究組 在對(duì)照組的基礎(chǔ)上給予HVHF治療,采用金寶公司(瑞士)的Prismaflex血液凈化機(jī)和配套的AN69ST血濾膜作為治療儀器,經(jīng)過頸內(nèi)靜脈或者股靜脈途徑將透析導(dǎo)管置入,經(jīng)過導(dǎo)管將置換液輸入,置換液組成包含250 g·L-1硫酸鎂3 mL,500 g·L-1葡萄糖5 mL,生理鹽水2 000 mL,100 g·L-1氯化鉀7.5 mL,無菌注射用水500 mL,50 g·L-1碳酸氫鈉125 mL,并根據(jù)患者的內(nèi)環(huán)境水平實(shí)際情況合理調(diào)節(jié)電解質(zhì)配方,輸入時(shí)間3 d。血流量控制在250 mL·min-1,超濾率控制在50 mL·(kg·h)-1。對(duì)于有凝血功能異常,且在肝素抗凝時(shí)血小板具有顯著下降的患者,采取無抗凝治療;對(duì)于凝血功能正常的患者,采用抗凝治療,肝素首劑量為0.2~0.5 mg ·kg-1,并控制劑量2.5~8.0 mg·h-1以內(nèi),間隔4 h復(fù)查1次活化部分凝血酶時(shí)間(activated partial thromboplastin time,APTT),根據(jù)結(jié)果調(diào)節(jié)肝素劑量,使APTT延長,控制在1.5~2.0倍基礎(chǔ)值以內(nèi)。在濾器內(nèi)凝血過高或者跨模壓過高時(shí),及時(shí)更換濾器膜。
1.3 觀察指標(biāo)(1)于治療前、治療24 h、治療48 h、治療72 h抽取患者靜脈血5 mL,采用3 000 r·min-1的離心機(jī)進(jìn)行10 min的離心處理,取上清血液待測(cè)。采用酶聯(lián)免疫吸附法檢測(cè)降鈣素原(procalcitonin,PCT)、白細(xì)胞介素10(interleukin 10,IL-10)、白細(xì)胞介素6(interleukin 6,IL-6)、腫瘤壞死因子α(tumor necrosis factor α,TNF-α)水平,試劑盒源自上海酶聯(lián)生物科技有限公司;采用放射免疫法檢測(cè)C反應(yīng)蛋白(C reactive protein,CRP)水平,試劑盒源自福瑞潤澤生物技術(shù)有限公司。(2)比較兩組機(jī)械通氣時(shí)間、28 d死亡率、ICU住院時(shí)間、總住院時(shí)間。采用肺功能儀測(cè)定COPD患者治療前后的第1秒鐘用力呼氣容積(forced expiratory volume in one second,F(xiàn)EV1)、用力肺活量(forced vital capacity,F(xiàn)VC),計(jì)算FEV1占預(yù)計(jì)值百分比(FEV1%)。
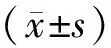
2 結(jié)果
2.1 炎癥因子治療前兩組血清PCT、CRP、IL-10、IL-16、TNF-α水平比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);研究組治療24、48、72 h血清PCT、CRP、IL-10、IL-16、TNF-α水平較治療前降低,對(duì)照組治療72 h血清PCT、CRP、IL-10、IL-16、TNF-α水平較治療前降低,且研究組低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。

表2 兩組不同時(shí)點(diǎn)炎癥因子水平比較
2.2 肺功能指標(biāo)治療前兩組血清FEV1、FCV、FEV1%比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);兩組治療后FEV1、FCV、FEV1%較治療前升高,且研究組高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表3。

表3 兩組治療前后FEV1、FCV、FEV1%比較
2.3 機(jī)械通氣時(shí)間、28 d死亡率、ICU住院時(shí)間、總住院時(shí)間研究組機(jī)械通氣時(shí)間、ICU住院時(shí)間、總住院時(shí)間短于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);研究組28 d死亡率為19.51%,與對(duì)照組(34.15%)比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表4。

表4 兩組機(jī)械通氣時(shí)間、28 d死亡率、ICU住院時(shí)間、總住院時(shí)間比較
3 討論
SAP由醫(yī)源性毒素、缺氧等因素導(dǎo)致胰腺出血壞死,壞死物質(zhì)易被器官吸收導(dǎo)致重要器官功能損傷,再加上胰腺內(nèi)產(chǎn)生的胰蛋白酶進(jìn)入血液循環(huán),作用于各種細(xì)胞,促使細(xì)胞釋放血管活性物質(zhì),導(dǎo)致胰腺組織發(fā)生血管張力變化、炎癥、壞死等,大量炎癥遞質(zhì)釋放,導(dǎo)致全身炎癥反應(yīng)綜合征[4-5]。炎癥因子通過微血管擴(kuò)張,導(dǎo)致微循環(huán)發(fā)生障礙,損傷溶酶體膜和線粒體膜,致使患者發(fā)生呼吸異常,造成急性肺損傷、多臟器功能障礙綜合征或者ARDS,提高患者的死亡率[6-7]。大量炎癥因子的釋放會(huì)損傷機(jī)體免疫功能,導(dǎo)致免疫麻痹或者免疫抑制,易使患者發(fā)生二次感染,因此,及時(shí)有效清除血液循環(huán)中的炎癥因子,并降低全身炎癥反應(yīng)十分重要。臨床上對(duì)于SAP合并ARDS的治療一般采用抑酸、抑制胰腺分泌、抗感染、禁食、胃腸減壓等方法,在一定程度上可對(duì)患者的臨床癥狀起到改善效果,但是治療效果不佳。HVHF采用對(duì)流吸附的方法清除血液循環(huán)中的炎癥因子,具有一定的彌散作用[8]。同時(shí),本文采用的Prismaflex血液凈化機(jī)配套的AN69ST濾器膜是高通量膜,通過對(duì)流作用,可以將大量的炎癥因子清除,AN69ST濾器膜也有較強(qiáng)的吸附能力,可吸附炎癥大分子,但對(duì)濾器的滲透性產(chǎn)生的影響較小[9]。
PCT是降鈣素的前體糖蛋白,在健康人體中的含量較低,而在感染、嚴(yán)重創(chuàng)傷、應(yīng)激時(shí)會(huì)大量釋放,是機(jī)體炎癥反應(yīng)的早期特異性診斷指標(biāo)[10-11]。高靜等[12]研究表明,SAP患者血清PCT呈高表達(dá),其水平與機(jī)體的感染程度有關(guān)。CRP是常見的反映炎癥的敏感指標(biāo),在感染侵害階段以及疾病發(fā)生階段其水平都會(huì)上升,與SAP的嚴(yán)重程度呈正相關(guān)[13-14]。IL-6是多效性細(xì)胞因子,對(duì)炎癥細(xì)胞和血管內(nèi)皮細(xì)胞均有毒性和激活作用,同時(shí)還會(huì)誘導(dǎo)合成急性期蛋白,促使發(fā)生炎癥反應(yīng),對(duì)組織器官造成損害[15]。TNF-α是炎癥反應(yīng)中最早出現(xiàn)的炎癥因子,不僅會(huì)提高血管內(nèi)皮細(xì)胞的通透性,還會(huì)誘導(dǎo)IL-6的合成與釋放,加快疾病進(jìn)程[16]。IL-10是重要的免疫抑制和抗炎細(xì)胞因子,會(huì)抑制TNF-α、IL-6的合成以及活性,并參與免疫細(xì)胞、炎癥細(xì)胞等的調(diào)節(jié),在自身免疫性疾病、炎癥感染性疾病中發(fā)生重要作用[17]。本研究結(jié)果顯示,研究組治療24、48、72 h后血清PCT、CRP、IL-10、IL-16、TNF-α水平均降低,對(duì)照組治療72 h后降低,且研究組治療24、48、72 h后其水平低于對(duì)照組。結(jié)果表明,早期HVHF治療可更快降低機(jī)體的炎癥細(xì)胞因子,且降低程度高于基礎(chǔ)治療。當(dāng)全身炎癥反應(yīng)降低時(shí),血管損傷也會(huì)減少,肺毛細(xì)血管通透性也能夠得到改善,可減少或者避免血管外積液的出現(xiàn),改善氧合,從而縮短機(jī)械通氣時(shí)間[18]。本研究結(jié)果顯示,研究組肺功能指標(biāo)明顯優(yōu)于對(duì)照組,研究組機(jī)械通氣時(shí)間、ICU住院時(shí)間、總住院時(shí)間短于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義;研究組28 d死亡率低于對(duì)照組,但差異無統(tǒng)計(jì)學(xué)意義。可見,對(duì)SAP伴ARDS患者實(shí)施早期HVHF治療,可有效改善患者肺功能,緩解呼吸窘迫癥狀,縮短機(jī)械通氣時(shí)間和住院時(shí)間,改善預(yù)后。
綜上所述,對(duì)SAP伴ARDS患者實(shí)施早期HVHF治療,可有效降低炎癥因子水平,縮短機(jī)械通氣時(shí)間和住院時(shí)間,改善預(yù)后,有助于患者的恢復(fù)。但本文研究樣本相對(duì)較小,今后仍有待進(jìn)一步的大樣本檢驗(yàn)。
- 河南醫(yī)學(xué)研究的其它文章
- 基于循證的規(guī)范化護(hù)理對(duì)預(yù)防危重癥患者ICU獲得性衰弱的影響
- 綜合護(hù)理在接受無創(chuàng)呼吸機(jī)治療的急性心力衰竭合并呼吸衰竭患者中的應(yīng)用效果
- 家庭教育通道-環(huán)境管理通道-功能促進(jìn)通道對(duì)6~8歲喘息性支氣管炎患兒的應(yīng)用效果
- 基于行為改變理論的干預(yù)方案對(duì)股骨粗隆間骨折患者自我效能、功能鍛煉依從性及并發(fā)癥的影響
- 護(hù)理人員心理資本與其職業(yè)倦怠的關(guān)聯(lián)性分析
- 基于PEWS的分級(jí)護(hù)理干預(yù)在EV71型重癥手足口病合并腦炎患兒中的應(yīng)用

