重癥膿毒癥休克患者預后影響因素的相關性分析
劉環芹 萬朝暉
膿毒癥(sepsis)目前已成為臨床危重病患者的重要死亡原因之一,存在患病率高、病死率高、治療費用高的“三高”特點[1]。同時據統計,重癥監護室中重癥膿毒癥患者一旦出現膿毒性休克,其病死率可增加至20%~30%[2]。早期發現、早期診斷和及時治療可有效降低重癥膿毒癥休克患者的發病率和病死率,因此尋找一種可有效預測其預后的指標或量表以及發現影響其預后的因素在臨床具有重要意義。目前,臨床常使用急性生理學及慢性健康狀況評分系統(acute physiology and chronic health evaluation scoring system Ⅱ,APACHE Ⅱ)和序貫器官衰竭評分(sequential organ failure assessment,SOFA)量表對重癥膿毒癥休克患者進行預后情況的預測,發現其均具有較好的AUC[3,4]。因此,本研究擬通過給予重癥膿毒癥患者APACHE Ⅱ和SOFA量表進行預后調查,進而探究影響重癥膿毒癥休克患者預后因素的相關性,為重癥膿毒癥休克患者預后的預測提供理論依據,為影響其預后的危險因素提供方向。
1 資料與方法
1.1 一般資料 本研究利用便利抽樣法從本院2019年4月至2020年6月收治的重癥膿毒癥患者中抽取滿足上述納入和排除標準的138例作為研究對象,并根據其有無發生膿毒性休克分為對照組和休克組,各69例;根據其截至目前有無病死分為生存組和非生存組,生存組79例,非生存組59例。本研究滿足本院倫理學的標準,并通過了本院倫理委員會的批準。對照組重癥膿毒癥患者男46例,女23例;年齡24~71歲,平均年齡(53.68±13.71)歲。休克組重癥膿毒癥患者男44例,女25例;年齡25~74歲,平均年齡(54.06±14.42)歲。2組一般資料比較差異無統計學意義(P>0.05)。見表1。

表1 2組重癥膿毒癥患者的一般資料 n=69,例(%)
1.2 納入與排除標準
1.2.1 納入標準:①滿足膿毒癥的診斷標準[5];②符合重癥膿毒癥的標準[6];③出現膿毒性休克[7];④臨床病歷資料齊全;⑤具有基本的語言書寫與閱讀能力;⑥重癥膿毒癥患者自愿加入本研究,患者及其家屬知曉本研究的目的與基本流程,并簽署知情同意書。
1.2.2 排除標準:①其他原因誘發休克;②年齡<18周歲;③心血管、肝、腎等系統存在嚴重疾病;④存在原發性凝血功能障礙;⑤存在神經系統疾病或精神障礙;⑥存在原發性惡性腫瘤;⑦存在感覺性失語,無法進行問卷的完成與基本交流;⑧問卷填寫不完整。
1.3 研究方法 本研究組成員在腦卒中患者門診就診期間統一進行問卷的發放,并采取現場填寫并回收的形式進行問卷資料的收集。在問卷填寫前,本研究組成員使用統一的指導語對重癥膿毒癥患者進行研究目的與研究方法的說明與解釋,在獲得重癥膿毒癥患者及其家屬的同意后方可開始填寫。本次調查共發放145份問卷,實際回收141份問卷,其中有效問卷138份,調查問卷有效回收率為95.17%。
1.4 觀察指標
1.4.1 一般資料調查表:根據本研究的研究目的和重癥膿毒癥的疾病特征由研究者自行設計一般資料調查表的內容。本研究中的一般資料調查表包含社會人口學資料和重癥膿毒癥疾病相關資料,包括性別、年齡、BMI、婚姻狀況、文化程度、工作情況和病程。
1.4.2 APACHE Ⅱ:使用APACHE Ⅱ[8]來評估重癥膿毒癥患者的危重情況。它是目前臨床上重癥監護病房應用最廣泛、最具權威的危重病病情評價系統,可作為評估患者病情和預后的指標。該評分系統由急性生理學評分(acute physiology score,APS)、年齡評分(age points,AP)、慢性健康狀況評分(chronic health points,CHP)3個維度組成,總分為上述3個維度的總和,總分為71分。APACHE Ⅱ分數越高,其病情越重,預后越差。
1.4.3 SOFA:使用SOFA[9]來評估重癥膿毒癥患者的預后情況。目前該量表常用于評估重癥膿毒癥患者的預后情況,涉及呼吸、循環、消化等系統的12項檢查。SOFA分數越高,預后越差。
1.4.4 血漿檢測:于重癥膿毒癥患者入院后的第2天早晨抽取其空腹肘靜脈血2~3 ml,并檢測其C反應蛋白(C-reactive protein,CRP)、降鈣素原(procalcitonin,PCT)、白蛋白、血小板、乳酸等指標。
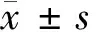
2 結果
2.1 2組重癥膿毒癥患者的臨床資料比較 休克組APACHE Ⅱ、SOFA、CRP、PCT、乳酸和白細胞計數均顯著高于對照組,休克組血小板顯著低于對照組,差異均有統計學意義(P<0.05)。見表2。

表2 2組重癥膿毒癥患者的臨床資料比較
2.2 生存組和非生存組患者的臨床資料比較 非生存組APACHE Ⅱ、SOFA、CRP、PCT、乳酸和白細胞計數均顯著高于生存組,非生存組血小板顯著低于生存組,差異均有統計學意義(P<0.05)。見表3。
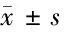
表3 生存組和非生存組患者的臨床資料比較
2.3 重癥膿毒癥休克患者的APACHE Ⅱ、SOFA與相關指標的相關性分析 重癥膿毒癥休克患者的APACHE Ⅱ與年齡、CRP、PCT、乳酸和白細胞計數呈顯著正相關,與血小板呈顯著負相關,且差異有統計學意義(P<0.05)。而SOFA與年齡、BMI、CRP、PCT、乳酸和白細胞計數呈顯著正相關,與血小板呈顯著負相關,且差異有統計學意義(P<0.05)。見表4。

表4 重癥膿毒癥休克患者的APACHE Ⅱ、SOFA與相關指標的相關性分析 r值
3 討論
膿毒癥是嚴重感染、嚴重創傷、燒傷、休克、外科手術后常見的并發癥,可導致多器官功能障礙綜合征(multiple organ dysfunction syndrome,MODS)和膿毒性休克[10]。膿毒性休克是指雖然基于充分的液體復蘇,但是患者仍存在因感染而引發的低血壓、高乳酸水平和少尿的癥狀[11]。世界衛生組織在2017年將膿毒癥及重癥膿毒癥、膿毒性休克列為全球衛生優先事項,并通過了一項決議來改進膿毒癥的預防、診斷和管理[12]。
本研究發現,休克組患者的APACHE Ⅱ、SOFA、CRP、PCT、乳酸和白細胞計數均顯著高于對照組,休克組患者的血小板顯著低于對照組。上述結果提示重癥膿毒癥休克患者病情進展迅速,且血漿指標改變迅速,可用這些指標來監測患者的病情發展。本研究還發現,非生存組患者的APACHE Ⅱ、SOFA、CRP、PCT、乳酸和白細胞計數均顯著高于生存組,非生存組患者的血小板顯著低于生存組。重癥膿毒癥休克患者的APACHE Ⅱ與年齡、CRP、PCT、乳酸和白細胞計數呈顯著正相關,與血小板呈顯著負相關,且差異具有統計學意義(P<0.05)。而SOFA與年齡、BMI、CRP、PCT、乳酸和白細胞計數呈顯著正相關,與血小板呈顯著負相關。究其原因,機體的免疫系統隨著年齡的增發而逐漸退化,因此當患者年齡增大時,其感染率更高,病情進展更加迅速。Yamamoto等[13]研究發現,多因素分析顯示年齡和癱瘓是重癥膿毒癥患者發生休克且預后不良的獨立危險因素。而CRP、PCT、白細胞計數和血小板均是臨床用于反映患者機體炎癥情況的指標之一。CRP是在機體受到感染或組織損傷時血漿中一些急劇上升的蛋白質,而PCT則可用于反映全身炎性反應的活躍程度的一種蛋白質,這兩個指標均在既往文獻中報道與重癥膿毒癥休克患者的預后存在相關性[14,15]。夏譽等[16]對83例膿毒血癥患者回顧性分析后發現,患者的凝血功能、APACHE Ⅱ、SOFA、PCT、乳酸水平和機械通氣時間均與患者的結局密切相關。上述結果與本研究具有一致性。同時,血小板則在止血、傷口愈合、炎性反應、血栓形成及器官移植排斥等生理和病理過程中發揮重要作用。Russell等[17]研究發現,在感染性休克患者中,血小板功能低下與隨后出血的風險增加有關,進而影響患者的預后情況。但Kim等[18]研究發現,紅細胞分布寬度和血小板計數可用于預測嚴重膿毒癥和感染性休克患者的病死率。重癥膿毒癥休克患者的機體內重要臟器血供受到了損壞,短時間內低血容量的狀態難以改變,組織灌注量降低,進而導致血漿中乳酸水平的升高[19]。上述結果提示,重癥膿毒癥休克患者的預后與年齡、CRP、PCT、乳酸和白細胞計數呈顯著正相關,與血小板呈顯著負相關。
綜上所述,影響重癥膿毒癥休克患者預后的因素為年齡、CRP、PCT、乳酸、血小板和白細胞計數,與年齡、CRP、PCT、乳酸、白細胞計數呈正相關,與血小板呈負相關。上述結果提示年齡、CRP、PCT、乳酸、白細胞計數和血小板可用于預測重癥膿毒癥休克患者的預后情況。這為重癥膿毒癥休克患者預后的預測提供理論依據,為影響其預后的危險因素提供方向。
本研究也存在一些局限性。首先,本研究納入的人數較少,部分指標缺少共性,后續需要擴大樣本數量和樣本來源來驗證本研究中的結論。其次,本研究僅選擇了APACHE Ⅱ和SOFA 作為重癥膿毒癥休克患者預后情況評定的代表量表,后續可針對其生存時間等指標仍進行進一步實驗進行驗證。

