急性胰腺炎并發肺栓塞的影響因素研究
儂會秘 雷雯 楊梅娟 李孟麗 羅文杰 趙嘉興
急性胰腺炎(acute pancreatitis,AP)是臨床常見的急危重癥,具有起病急驟,變化迅速的特點。多數患者病情輕,預后好;少數患者出現各種嚴重并發癥,如急性呼吸窘迫綜合癥、急性腎功能衰竭、急性上消化道出血等。在全身并發癥中,25%的AP患者可出現血管并發癥,其發病率和死亡率都很高[1]。靜脈血栓形成是AP的一種常見并發癥,最常見累及門靜脈和脾靜脈[2],肺血管系統也可受累,但相對較少見[3]。PE在不及時救治和治療不及時的情況下致死率高達25%~30%[4],但及時治療可將死亡率降低至10%以下[5]。目前,國內外關于AP并發PE的文獻多為病例報道,有關AP并發PE的危險因素的相關研究非常有限,本研究通過對AP并發PE患者的臨床資料進行分析比較,探討AP并發PE的危險因素,以提高臨床醫生對AP并發PE患者的認識。
資料與方法
一、研究對象
選取2015年1月至2020年10月昆明醫科大學第二附屬醫院住院治療的AP患者133例。入選標準:(1)入選對象均診斷為AP,AP診斷符合《急性胰腺炎診治指南》[6]診斷標準;(2)入選對象均行CTPA檢查,肺栓塞(PE)患者診斷符合2019版歐洲心臟病學會制定的《急性肺栓塞診斷和治療指南》[7]診斷標準。(3)入選對象一般資料及輔助檢查資料齊全。排除標準:(1)慢性胰腺炎患者;(2)胰腺癌患者;(3)入院前已診斷為肺栓塞或已行抗凝治療的患者。
二、研究方法
根據CTPA結果將AP患者分為PE組(61例)和無PE組(72例)。
觀察指標:性別、年齡、BMI、生命體征、癥狀、腹水及胸腔積液情況、手術及深靜脈穿刺情況、住院時間、住院費用、實驗室指標(血常規、生化指標、胰腺功能指標、凝血功能、炎性指標)。為保持實驗指標與CTPA同步,收集的數據中若存在多組數據,統一選擇行CTPA檢查前最近的一次檢驗結果納入研究。
三、統計學方法
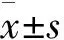
結 果
一、PE組與無PE組的一般資料及治療情況比較
在133例AP患者中,經CTPA確診PE的有61例(45.9%)。通過對比分析兩組的基本資料,PE組與無PE組在性別、年齡、BMI及生命體征方面差異無統計學意義(P>0.05)。PE組手術治療7例(11.5%),無PE組手術治療5例(6.9%),PE組中心靜脈置管7例(11.5%),無PE組手術治療4例(5.6%),PE組的手術治療率、中心靜脈置管率方面比較差異無統計學意義(P>0.05)(見表1)。

表1 PE組與無PE組的一般資料及治療情況的比較
二、PE組與無PE組臨床癥狀及體征比較
PE組與無PE組胸痛、呼吸困難、咯血、發熱的發生率比較,差異無統計學意義(P>0.05)。PE組50例(82.0%)有胸腔積液,無PE組47例(65.3%)有胸腔積液,PE組的胸腔積液發生率比無PE組高,差異具有統計學意義(P<0.05)。兩組腹水發生率的比較上差異無統計學意義(P>0.05)(見表2)。

表2 PE組與無PE組的癥狀及體征比較[n(%)]
三、PE組與無PE組實驗室指標的比較
PE組與無PE組實驗室指標的比較,PE組的ALB低于無PE組,DD、PCT高于無PE組,差異具有統計學意義(P<0.05),其余實驗室指標在兩組間比較差異無統計學意義(見表3)。

表3 PE組與無PE組的實驗室指標比較
四、AP患者并發PE的危險因素(二分類logistic回歸分析)
以AP是否并發PE為因變量(賦值:否=0,是=1),以單因素分析有相關性的指標胸腔積液(賦值:否=0,是=1)、ALB(賦值:連續變量)、DD(賦值:連續變量)、PCT(賦值:連續變量)為自變量進行多因素逐步logistic回歸分析,結果顯示DD是AP并發PE的獨立影響因素(見表4)。

表4 AP患者并發PE影響因素的多因素分析(logistic回歸分析)
將DD經ROC曲線分析得出曲線下面積為0.756,有一定的準確性,AP并發PE的DD最佳臨界值為5.275,敏感度為0.689,特異度為0.847(見圖1)。

圖1 DD預測ROC曲線圖
討 論
AP是一種由多種原因引起胰酶異常激活,進而引起胰腺組織自身消化的疾病,PE作為AP的一種血管并發癥,臨床上相對少見。但靜脈血栓栓塞癥(VTE)與住院患者早期死亡率相關,在診斷的第一個月內死亡率約為6%[8],PE作為VTE的一種,一旦發生會加重AP患者的病情,可能會增加AP患者的死亡率。國外一項多中心的回顧性研究表明,合并癥、白種人、急性腎損傷、急性呼吸衰竭、胰腺假性囊腫、全腸外營養及中心靜脈置管都是AP發生VTE的危險因素[9]。本研究為國內首次對AP并發PE的危險因素進行探究,以期為臨床工作及研究提供參考。
胸腔積液是AP的常見并發癥,SAP患者的胸腔積液發生率更高,國內外研究報道SAP的胸腔積液發生率為72.8%~84.2%,合并胸腔積液的AP更為嚴重、預后更差、更容易發展成SAP[10-12]。PE患者也易合并胸腔積液,多項研究報道肺栓塞合并胸腔積液的發生率達 19.5%~48%[13-15]。有研究表明,胸腔積液可作為PE預后評價的獨立指標,是PE患者30天及長期總死亡率的獨立危險因素[14,16]。本研究中,單因素分析提示PE組的胸腔積液發生率高于無PE組(P<0.05),提示AP并發PE可能會增加胸腔積液的發生。本研究還發現PE組的ALB較無PE組低,這也是PE組患者胸腔積液發生率較高的的一大原因。我們推測,PE患者低蛋白血癥更嚴重一方面是由于PE加重了血管炎癥反應,炎癥因子導致血管通透性增加,ALB由血管內向血管外分布速率增加,分解速率也增加,另一方面可能與PE造成的右心功能損傷導致肝臟及胃腸道淤血,胃腸道消化吸收功能障礙、肝臟合成ALB能力下降有關。
目前PCT與AP的關系被廣泛研究,多項研究表明PCT在預測胰腺感染壞死的發展上具有較高的價值,是目前預測胰腺感染的最佳實驗室指標[17-18],PCT還可以預測AP患者MODS的發展及預后[19-20],在AP的診治過程中監測PCT水平對治療有極大幫助[21]。PE發生時多伴隨著血管內皮損傷、血小板和白細胞的活化,以及多種炎癥因子的釋放。研究表明血栓和炎癥之間有著密切關系,一方面,血管內皮損傷、血栓形成會促使組織釋放炎癥因子,另一方面,炎癥細胞釋放的炎癥因子,通過作用于內外凝血途徑會進一步促進血栓形成[22-23]。所以,PE患者體內會出現PCT等炎癥因子的升高。本研究中,單因素分析發現PE組的PCT高于無PE組,logistic回歸分析表明PCT并不是PE發生的獨立預測因子,提示我們PE組的感染可能較無PE組重,但目前還無其他實驗數據表明是否感染嚴重的AP患者發生PE的幾率更高。
AP患者細胞因子和炎癥介質的釋放以及白細胞-內皮細胞相互作用引起微循環內凝血,繼而可導致凝血功能紊亂[24]。血液由高凝向低凝轉化是AP早期凝血紊亂的特點[25]:AP早期由于白細胞-內皮反應,釋放組織因子和血小板活化的雙重作用分別激活內外源性凝血途徑,導致血液高凝[26-27];隨著病情發展,凝血酶和凝血因子大量消耗,逐漸出現纖溶亢進,血液轉向低凝[28]。DD是纖維蛋白的特異性降解產物,DD升高意味著血液高凝狀態以及纖溶亢進,是目前最可靠的促凝血指標。PE患者由于血栓形成,纖溶亢進,進一步導致DD升高,DD陰性時,排除PE的靈敏度可達90%以上[29],因此,臨床上常作為PE排除性診斷的指標。本研究發現PE組的DD水平明顯高于無PE組,logistic多因素回歸分析也表明DD可作為AP并發PE的獨立預測因子。經ROC曲線分析,DD的曲線下面積為0.756,有一定的準確性,DD診斷PE的最佳臨界值為5.275,此時的靈敏度為0.689,特異度為0.847,總體來看,DD在AP患者中,對PE的排除性診斷仍具有較高的價值。本研究中,DD排除PE的敏感度為0.847,低于以往研究正常患者排除PE的敏感度,可能與AP患者本身的炎癥反應及凝血功能紊亂也會使DD升高有關。
Guru等[9]的研究表明,中心靜脈置管是AP患者發生VTE的危險因素,另一項前瞻性多中心研究[30]也表明中心靜脈置管與下肢靜脈血栓和肺栓塞的發生都相關。由于中心靜脈置管一方面會增加血管內皮損傷,另一方面導致血流速度減慢,增加血栓形成風險,因此,對于AP患者,病情允許時應盡快移除中心靜脈導管。本研究中,中心靜脈置管并不是PE發生的危險因素,可能與本研究中的中心靜脈置管例數較少有關。手術是PE發生的危險因素[7],但我們的研究中,手術并不是AP患者發生PE的危險因素,可能與研究中手術樣本量較小有關,手術是否影響AP患者并發PE仍需要大量實驗數據證實。
綜上所述,DD是AP患者并發PE的獨立危險因素,當DD大于5.275 ug/mL時應高度警惕PE的發生。另一方面,AP會引起凝血功能紊亂,當AP患者DD升高大于0.5 ug/mL時,臨床醫生也可能會采取更為積極的PE診療措施,這在一定程度上可能造成資源浪費,但為盡早發現PE患者,這往往是必須做的。所以,臨床上監測AP患者的DD尤為重要,而AP患者并發PE的DD最佳臨界值還需有多中心大量本的研究來進一步探討。本研究也具有一定局限性:本研究為單中心臨床研究,樣本量較小;部分AP患者缺少CTPA和部分實驗室數據而未被納入研究,造成選擇偏倚或信息偏倚;AP患者病情變化快,部分患者復查實驗室指標的時間間隔較長,可能部分數據不能反映PE發生時最近的情況。所以,將來還需要大量實驗數據來進一步探究AP并發PE的危險因素。

