二陳湯聯(lián)合健脾降濁化瘀灸法治療高脂血癥(脾虛痰濕證)臨床觀察*
陳衛(wèi)蓉 付彩琴 高 生
高脂血癥因脂質(zhì)代謝或運轉(zhuǎn)異常引起的代謝性疾病,與遺傳、飲食結(jié)構(gòu)失調(diào)、肥胖等相關(guān)[1]。高脂血癥初期癥狀隱匿,持續(xù)發(fā)展會累及其他組織,導(dǎo)致血管狹窄、硬化等,是造成心腦血管疾病的高危因素[2,3]。西藥治療是目前高脂血癥常見治療方法,可通過調(diào)節(jié)脂質(zhì)代謝控制血脂水平,延緩病情發(fā)展。但高脂血癥患者病情不一,單一西藥治療效果欠佳,聯(lián)合治療則會增加藥物不良作用的發(fā)生。中醫(yī)認為高脂血癥為痰濕證,與脾氣虛弱相關(guān),中醫(yī)療法強調(diào)辨證施治,可根據(jù)患者證型采取相應(yīng)的干預(yù)措施[4,5]。基于此,本研究以高脂血癥(脾虛痰濕證)住院患者為研究對象,分析二陳湯加味聯(lián)合健脾降濁化瘀灸法對患者中醫(yī)癥狀積分、血脂水平的影響。現(xiàn)報告如下。
1 資料與方法
1.1 一般資料選擇2019年1月—2020年12月江西省中醫(yī)院脾胃科收治的高脂血癥(脾虛痰濕證)住院患者80例,研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會批準。采用隨機數(shù)字表法分為2組,每組40例。研究組中女17例,男23例;年齡36~67歲,平均年齡(50.45±6.37)歲;病程1~5年,平均病程(3.19±0.78)年;體質(zhì)量指數(shù)24.4~32.4 kg/m2,平均(28.04±1.91)kg/m2。對照組中女16例,男24例;年齡36~67歲,平均年齡(50.27±6.44)歲;病程1~5年,平均病程(3.21±0.75)年;體質(zhì)量指數(shù)24.5~32.2 kg/m2,平均(28.01±1.95)kg/m2。2組一般資料比較,差異無統(tǒng)計學(xué)意義(P>0.05),有可比性。
1.2 診斷標準(1)符合《診斷學(xué)》[6]中高脂血癥西醫(yī)診斷標準:①總膽固醇(TC)≥2 mmol/L;②三酰甘油(TG)≥1.7 mmol/L;③高密度脂蛋白(HDL-C)<1.0 mmol/L;④低密度脂蛋白(LDL-C)≥3.4 mmol/L。滿足1項及多項均可確診。(2)符合《中西醫(yī)結(jié)合內(nèi)科學(xué)》[7]脾虛痰濕證中醫(yī)診斷標準:主癥:頭重如裹,肢體困重、食少納呆;次癥:脘腹痞滿,神疲乏力,形體肥胖,舌胖,舌苔白滑,脈濡。
1.3 納入與排除標準納入標準:(1)符合高脂血癥中西醫(yī)診斷標準;(2)對研究療法耐受;(3)智力、精神正常,可配合研究;(4)簽署知情同意書。排除標準:(1)處于妊娠或哺乳期;(2)合并惡性腫瘤或其他系統(tǒng)嚴重病變。
1.4 方法對照組采取常規(guī)住院治療:阿托伐他汀鈣片(天地恒一制藥股份有限公司,國藥準字H20203358),20 mg/次,1次/d,晚上溫水送服,期間配合進行飲食、運動等生活方式調(diào)整護理。研究組在對照組基礎(chǔ)上加用二陳湯加味與健脾降濁化瘀灸法:(1)二陳湯加味:應(yīng)用中藥顆粒劑量,選擇茯苓、神曲、山楂、黨參各15 g,法半夏、橘紅、白術(shù)、丹參各10 g,炙甘草6 g。開水150 ml沖服,2次/d。(2)健脾降濁化瘀灸法:選中脘、豐隆、脾俞、足三里、內(nèi)關(guān)、氣海、關(guān)元、血海、膈俞、三陰交等穴位,患者行臥位,采用懸起灸的方式,將點燃的艾條用可調(diào)節(jié)架固定、懸掛于相應(yīng)穴位上方,距離穴位約2 cm,皮膚溫?zé)崆覠o燒灼感為度,持續(xù)10 min,1次/d。2組均持續(xù)觀察14 d。施灸前做好穴位周圍隔熱保護,注意患者皮膚顏色、面色、呼吸狀況,注意是否存在不適感受,及時處理;灸后做好不良反應(yīng)監(jiān)控,囑咐患者避免受風(fēng)受涼,禁飲涼水,忌食生冷之物,灸后1 h內(nèi)切勿沾水。2組均持續(xù)治療14 d。
1.5 觀察指標比較2組中醫(yī)癥狀積分、血脂水平及治療安全性。(1)中醫(yī)癥狀積分。將高脂血癥脾虛痰濕證主、次癥按照無、輕度、重度、重度分級,并分別賦以0、2、4、6分,積分越低則癥狀越輕。(2)治療前后采集患者空腹靜脈血,采用氧化酶法測定2組TC、TG、HDL-C、LDL-C水平。(3)記錄2組胃腸道不適、頭暈、頭痛、皮疹、水泡等發(fā)生率。
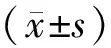
2 結(jié)果
2.1 2組患者中醫(yī)癥狀積分比較治療前2組中醫(yī)癥狀積分比較,差異無統(tǒng)計學(xué)意義(P>0.05);治療后2組中醫(yī)癥狀積分低于治療前,研究組低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表1。
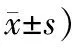
表1 2組患者中醫(yī)癥狀積分比較 (例,
2.2 2組患者血脂指標比較治療前2組TC、TG、HDL-C、LDL-C比較,差異無統(tǒng)計學(xué)意義(P>0.05);治療后研究組TC、TG、LDL-C低于對照組,HDL-C高于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表2。
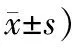
表2 2組患者血脂指標比較 (例,
2.3 2組患者治療安全性比較研究組不良反應(yīng)發(fā)生率為7.50%(胃腸道不適2例,頭痛1例,無水泡發(fā)生),與對照組的5.00%(胃腸道不適、頭暈各1例)比較,差異無統(tǒng)計學(xué)意義(χ2=0.000,P=1.000>0.05)。
3 討論
中醫(yī)將高脂血癥歸為“脂濁”“膏濁”等范疇,脾虛痰濕證主要類型[8]。中醫(yī)認為水谷精微輸布有賴于脾氣傳輸,脾失健運,或肥甘厚味攝入過多,損傷脾胃,致精微物質(zhì)蓄積,阻滯血脈,日久則致血瘀,形成此癥[9,10]。高脂血癥脾虛痰濕證屬本需標實,脾虛為本,痰濁、瘀血為標,健脾為治療根本[11]。
本研究結(jié)果顯示,研究組治療后中醫(yī)癥狀積分和TC、TG、HDL-C、LDL-C水平優(yōu)于對照組,2組治療不良反應(yīng)率相當(dāng)。說明二陳湯加味聯(lián)合健脾降濁化瘀灸法治療高脂血癥(脾虛痰濕證)效果確切,安全性高。二陳湯為中醫(yī)常用祛痰劑,方中用法半夏為臣藥,可燥濕化痰、和胃降逆;橘紅為臣,可理氣行滯,助君藥燥濕化痰。佐以茯苓、黨參、白術(shù)健脾滲濕、補中益氣,助化痰之力;佐以神曲健脾和胃,治療次要兼癥;佐用山楂、丹參活血化瘀,針對血瘀之證。炙甘草用為佐使藥,起健脾和中、調(diào)和諸藥之功。全方散中兼收,結(jié)構(gòu)嚴謹,方證相應(yīng),有利于中醫(yī)癥狀及血脂的改善。艾灸是中醫(yī)常用穴位調(diào)理技術(shù),本研究根據(jù)脾虛痰濕證特點采用健脾降濁化瘀法,以足太陰脾經(jīng)(血海、三陰交)和足陽明胃經(jīng)(豐隆、足三里)為主選穴,可調(diào)和脾胃、氣血功能;配穴脾俞、氣海、關(guān)元等可健脾益氣,增強降濁、化瘀作用。西藥、二陳湯加減治療配合灸法干預(yù),標本兼治,內(nèi)外兼顧,促進癥狀及血脂的改善。因中醫(yī)藥湯劑治療注重調(diào)理,口服治療安全性高,同時艾灸時注意灸處的護理,可預(yù)防燙傷,安全性高。但本研究樣本選擇較為單一,臨床還應(yīng)擴大樣本容量,分析中醫(yī)治療干預(yù)方法在不同證型高脂血癥患者中的應(yīng)用價值。
綜上所述,高脂血癥(脾虛痰濕證)采取二陳湯加味聯(lián)合健脾降濁化瘀灸法治療效果確切,能夠有效改善中醫(yī)癥狀及血脂水平,且不會增加不良反應(yīng)的發(fā)生,安全性高。

