NBASS-APS模式在乳腺手術患者中的應用
王赟霞,王 貝,李冠珠
(河南省人民醫院 河南鄭州 450000)
乳腺癌作為女性高發癌癥之一,其具體發病機制尚未明確,大部分醫學專家認為其發生可能與遺傳、婚育、輻射、生活習慣等因素有關,主要臨床表現為乳腺腫塊、疼痛、乳頭溢液、腋窩淋巴結腫大等[1]。有數據顯示,我國乳腺癌發病率高達1.35%,已成為當今社會重點關注的問題,若不及時進行治療,隨著乳腺癌腫塊持續生長,可能會出現淋巴轉移和遠處轉移,進而引發食欲不振、貧血、胸痛、氣促等一系列癥狀。外科手術是目前治療乳腺癌最重要的手段之一,其在診斷分期中也發揮著重要作用[2]。但絕大多數患者在術后會由于女性特征改變、放療、化療等多方面因素,在承受疼痛的同時還要擔心術后恢復效果,易出現不良情緒及心理應激反應,進而導致患者預后不良[3]。相關報道指出,以護士為基礎,麻醉醫生和專科醫生為指導的急性疼痛服務(NBASS-APS)模式應用于胃癌手術患者中有較好的臨床效果[4]。基于此,我院將55例患者作為研究對象,探討NBASS-APS模式的臨床效果及其對術后疼痛、心理應激、生活質量等方面的影響。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年5月1日~2020年5月31日接受乳腺手術的55例患者作為研究對象。納入標準:①經病理檢查確診且符合相關乳腺癌診斷標準者[5];②接受我院乳腺手術治療,臨床資料完整詳實者;③乳腺導管內視鏡檢查可見乳頭溢液;④患者精神、認知、聽覺等功能正常;⑤患者及其家屬對本研究知情且同意。排除標準:①合并精神疾病;②心血管功能較差;③合并其他惡性腫瘤;④合并肺部疾病;⑤妊娠或哺乳期。根據護理方法不同分為觀察組30例和對照組25例。觀察組年齡34~66(46.58±6.21)歲;病程1~3(1.80±0.46)年;受教育年限11~15(12.18±1.05)年;對照組年齡33~65(45.02±5.96)歲,平均病程2~4(1.76±0.55)年,受教育年限10~15(12.33±1.12)年。兩組一般資料比較差異無統計學意義(P>0.05)。本研究獲醫院倫理委員會批準。
1.2 方法
1.2.1 對照組 采用常規護理模式干預。包括室內通風,保證病房環境干凈整潔;規范患者飲食,建議其進易消化、高營養飲食,多食新鮮蔬菜水果;指導家屬多陪伴患者,與其溝通,在精神和思想上給予安慰和鼓勵,使患者保持良好的心態;告知患者及家屬盡早進行術后康復鍛煉,具體活動量應根據實際情況循序漸進;同時密切觀察患者血壓、呼吸、體溫等生命體征變化,若出現異常情況,應及時予以適當處理,預防患肢水腫,減少并發癥發生;對出現疼痛的患者應遵醫囑服用非甾體類藥物鎮痛處理。
1.2.2 觀察組 在對照組基礎上實施NBASS-APS模式干預,具體操作如下:①由專科護士、麻醉醫師等組成NBASS-APS小組。干預前,小組成員需進行關于NBASS-APS模式的知識培訓,確保每位成員掌握鎮痛藥物正確使用方法及不良反應處理。②患者蘇醒后,記錄其基本情況,采用視覺模擬評分法(VAS)評估每位患者的疼痛程度,鼓勵患者講述自我感受。疼痛標準:0分為無痛;<3分為有輕微的疼痛,但能忍受;4~6分為疼痛且影響睡眠,尚能忍受;7~10分為強烈疼痛,且難以忍受。③對VAS評分<3分的患者,護理人員可根據其具體情況給予按摩、熱敷等非藥物鎮痛處理,向其講解NBASS-APS模式的目的,指導患者及其家屬采用心理調節等方式減輕疼痛,給予患者足夠的心理支持,鼓勵患者正確對待乳房缺失,誘導其正向觀念;對VAS評分≥3分的患者,聯系麻醉醫師使用鎮痛藥物,并通過轉移注意力等方式緩解其疼痛,讓患者主動發泄情緒,必要時可與預后良好的病友交流,對樹立戰勝疾病的勇氣及信心具有積極作用;醫護人員每日進行1次查房評估,了解鎮痛是否有效,并根據結果調整鎮痛方案。兩組均持續干預8周。
1.3 觀察指標 ①比較兩組實驗室指標:包括下床時間、術后3 d睡眠時間及住院時間。②比較兩組疼痛情況:采用視覺模擬評分法(VAS),分別于干預前、干預后4周和8周比較兩組VAS評分。③比較兩組負性心理:干預前后采用焦慮自評量表(SAS)、抑郁自評量表(SDS)評估兩組心理應激。共有20題,采用4級評分,得分相加乘以1.25即為最終標準分,得分越高表明患者焦慮或抑郁程度越嚴重。④比較兩組上肢功能及生活質量:采用日常生活活動能力(ADL)量表及健康調查量表(SF-36)評估兩組上肢功能及生活質量情況。其中ADL評分內容包括自理能力、括約肌控制力、轉移、行走等,總分為100分,得分越高表示患者功能恢復越好;SF-36評分內容包括生理功能、生理職能、軀體功能、情感職能等,滿分為100分,得分越高表明患者生活質量越好。⑤比較兩組并發癥發生情況:包括皮膚感染、出血、上肢水腫。
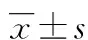
2 結果
2.1 兩組實驗室指標比較 見表1。
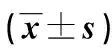
表1 兩組實驗室指標比較
2.2 兩組VAS評分比較 見表2。
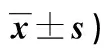
表2 兩組VAS評分比較(分,
2.3 兩組干預前后SAS、SDS評分比較 見表3。
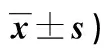
表3 兩組干預前后SAS、SDS評分比較(分,
2.4 兩組干預前后ADL評分、SF-36評分比較 見表4。
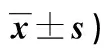
表4 兩組干預前后ADL評分、SF-36評分比較(分,
2.5 兩組并發癥發生情況比較 觀察組發生皮膚感染1例、出血1例、上肢水腫2例,共4例,并發癥總發生率為13.33%;對照組發生皮膚感染2例、出血2例、上肢水腫4例,共8例,并發癥總發生率為32.00%。觀察組并發癥發生總例數少于對照組,但兩組比較差異無統計學意義(χ2=2.786,P>0.05)。
3 討論
乳腺癌作為嚴重威脅女性生命健康的疾病之一,其治療方式應根據腫瘤分期及患者身體狀況,酌情選擇手術、放療、化療、靶向治療等手段,部分早期乳腺癌患者可得到治愈[6]。但絕大多數患者在術后會因乳房切除、放療、化療等因素,導致胸壁、上臂、肩部等出現疼痛,對患者生活及心理等方面產生較大的負面影響,使患者常處于應激狀態,手術創傷也同樣使機體對疼痛刺激的敏感性變強[7]。如何對術后患者進行良好鎮痛處理,已成為我院麻醉醫生致力解決的臨床問題之一。趙穎等[8]研究顯示,NBASS-APS模式能有效緩解白內障患者術后疼痛,改善焦慮抑郁癥狀。本研究結果顯示,觀察組下床及住院時間均短于對照組,且睡眠質量優于對照組(P<0.05);干預后4周、8周時,觀察組VAS評分低于對照組(P<0.01);干預后觀察組SAS、SDS評分低于對照組(P<0.05);干預后觀察組ADL、SF-36評分高于對照組(P<0.05)。提示將NBASS-APS模式應用于乳腺手術患者,不僅能緩解其疼痛、縮短住院時間,還能改善其心理應激反應,消除不良情緒對疾病康復的影響,提高生活質量及生理功能。原因可能為:NBASS-APS模式是目前臨床較常見的術后疼痛管理模式,與常規鎮痛模式比較,其重視對患者的疼痛評估,提高了患者對疼痛管理的認知,并根據VAS量表評分結果及患者耐受情況為患者提供良好的術后鎮痛。對疼痛較輕的患者予以非藥物鎮痛治療及心理干預,一方面減少了藥物對患者機體的刺激,預防惡心嘔吐、瘙癢、便秘等不良反應發生;另一方面通過及時有效的心理干預緩解患者內心焦慮,鼓勵其正確看待疾病,加強其治療信心。對疼痛較嚴重的患者,及時聯系麻醉醫生使用鎮痛藥物,以解除或減輕疼痛,抑制痛覺的產生及其傳導,采用轉移注意力、病友交談、家屬陪同等方式緩解其心理壓力[9]。此外,觀察組并發癥發生率低于對照組,也提示著NBASS-APS模式相較藥物鎮痛更安全、患者更易接受,建議采用NBASS-APS模式鎮痛,減少單一用藥所引起的不良反應,提高鎮痛效果。由于本研究樣本量較少,研究結果可能存在偏差,應加大樣本量進一步研究,以探討其安全性。
綜上所述,將NBASS-APS模式應用于乳腺手術患者,能改善鎮痛效果,減輕患者心理應激反應,對提高患者生活質量具有重要作用,值得臨床推廣。

