基于保護動機理論的護理干預在缺血性腦卒中患者中的應用
向 姣 吳明秀
廣東三九腦科醫院神經內科,廣東廣州 510510
加強康復鍛煉是幫助缺血性腦卒中患者神經功能恢復,提高其生活質量的重要措施[1]。研究顯示,缺血性腦卒中患者對康復的認知、心理狀態、卒中后疲勞、文化程度與其功能鍛煉依從性緊密相關[2-3]。卒中后疲勞的發生率較高,會對患者近期和遠期康復結局產生不良影響[4]。因此,采取積極措施改善患者的功能鍛煉依從性和卒中后疲勞狀況具有重要意義。保護動機理論主要是運用認知調節來促使個體行為改變,以改善個體的健康結局和治療效果[5-7]。本研究將保護動機理論運用于缺血性腦卒中患者,現報道如下。
1 資料與方法
1.1 一般資料
選取2020年9—12月在廣東三九腦科醫院神經內科就診的130例缺血性腦卒中患者為研究對象。納入標準:①符合《中國急性缺血性腦卒中診治指南》診斷標準[8];②首發卒中,出院后居家康復;③意識清楚,能正常溝通交流;④知情同意,自愿加入本研究。排除標準:①存在認知障礙者;②合并其他嚴重內外科疾病,如惡性腫瘤、肝腎功能衰竭等。采用隨機數字表法將患者分成對照組(65例)和觀察組(65例)。對照組中男39例,女26例;年齡36~67歲,平均(54.21±6.48)歲。觀察組中男41例,女24例;年齡34~68歲,平均(53.69±6.72)歲。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究已通過醫院醫學倫理委員會審查批準。
1.2 方法
對照組給予常規護理,包括常規腦卒中疾病及康復知識指導、功能鍛煉方法指導及治療用藥指導。觀察組給予基于保護動機理論的護理干預,具體措施如下。
1.2.1 成立保護動機護理干預小組 在科室內設立保護動機護理干預小組,責任護士負責出院后電話隨訪,護士長負責協助責任護士及康復治療師完成患者住院期間的健康教育、心理疏導和康復鍛煉指導,主治醫生負責為患者解答疾病治療和用藥相關疑問。
1.2.2 制訂并實施基于保護動機理論的健康教育方案 由干預小組根據腦卒中患者保護動機理論的各維度(即嚴重性、易感性、內外部獎勵、反應效能、反應代價、自我效能)研討健康教育方案。(1)嚴重性和易感性:目的是增強缺血性腦卒中患者對功能鍛煉、卒中后疲勞及其相關因素的嚴重性和易感性的認知。干預內容包括:①結合健康宣傳手冊和康復鍛煉視頻,向患者講解和演示;②為患者講解卒中后疲勞的不良影響及改善措施,如適當的身體活動、保持心情愉快、合理飲食休息等。于患者入院病情穩定后,為患者建立干預檔案。住院期間每周開展2次健康教育,每次30~60 min,以患者不感到疲倦為宜。(2)內外部獎勵:目的是改善患者知識缺乏、對功能鍛煉認知不足等內因以及減少來自親屬對腦卒中康復認知不良等外因的影響。干預內容包括:演示功能鍛煉方法及康復鍛煉計劃,糾正患者錯誤觀念。對患者及其家屬進行腦卒中康復知識的強化,弱化內部獎勵(如不規律進行功能鍛煉給身體帶來的暫時性舒適感)和外部獎勵(親屬對于功能鍛煉缺乏重視或錯誤示范)。通過出院前健康指導及出院后門診隨訪完成。(3)反應效能和自我效能:目的是使患者及其親屬感受到堅持規律的功能鍛煉及采取措施改善卒中后疲勞對于康復結局的正面作用,增強患者采取健康行為的信心。干預內容包括:①舉辦病友會,邀請依從性高、康復效果好的患者現身說法,使患者意識到堅持功能鍛煉的益處及自身行為對健康的重要影響,提高其依從性和自我效能。②責任護士每周進行1次電話隨訪,了解患者的康復狀況及健康行為采納情況,對患者的積極行為給予及時的肯定;正視患者的疲勞狀況并針對性地修改功能鍛煉計劃。通過每月1次的病友會和電話隨訪完成。(4)反應代價:目的是降低行為改變過程中患者及其親屬需要付出的代價。幫助患者分析行為改變過程中遇到的困難,并尋找克服方法;鼓勵親屬更多地關心和支持患者,減輕患者的心理壓力和負性情緒。通過電話隨訪及門診隨訪完成。
1.3 觀察指標及評價標準
在干預前、干預3個月后分別對患者的功能鍛煉依從性和卒中后疲勞狀況進行測定。
1.3.1 功能鍛煉依從性 采用社區腦卒中患者功能鍛煉依從性量表[9],該量表共14個條目,3個維度,分別是身體鍛煉、鍛煉監測、主動尋求建議,各條目采用Likert4級評分法(1~4分),總分14~56分。
1.3.2 卒中后疲勞 采用疲勞嚴重度量表(fatigue severity scale,FSS)評估患者卒中后疲勞狀況[10]。該量表共9個條目,各條目采用Likert7級評分法(1~7分),總分7~63分,得分越高,表明患者的疲勞程度越嚴重。
1.4 統計學分析
采用SPSS 20.0統計學軟件進行統計分析,計量資料以()表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者功能鍛煉依從性得分比較
干預前,兩組患者功能鍛煉依從性得分比較,差異無統計學意義(P>0.05)。干預3個月后,觀察組患者功能鍛煉依從性得分高于對照組,差異有統計學意義(P<0.05);干預3個月后,兩組患者功能鍛煉依從性得分均高于干預前,差異有統計學意義(P<0.05),見表1。
表1 兩組患者功能鍛煉依從性得分比較(± s,分)
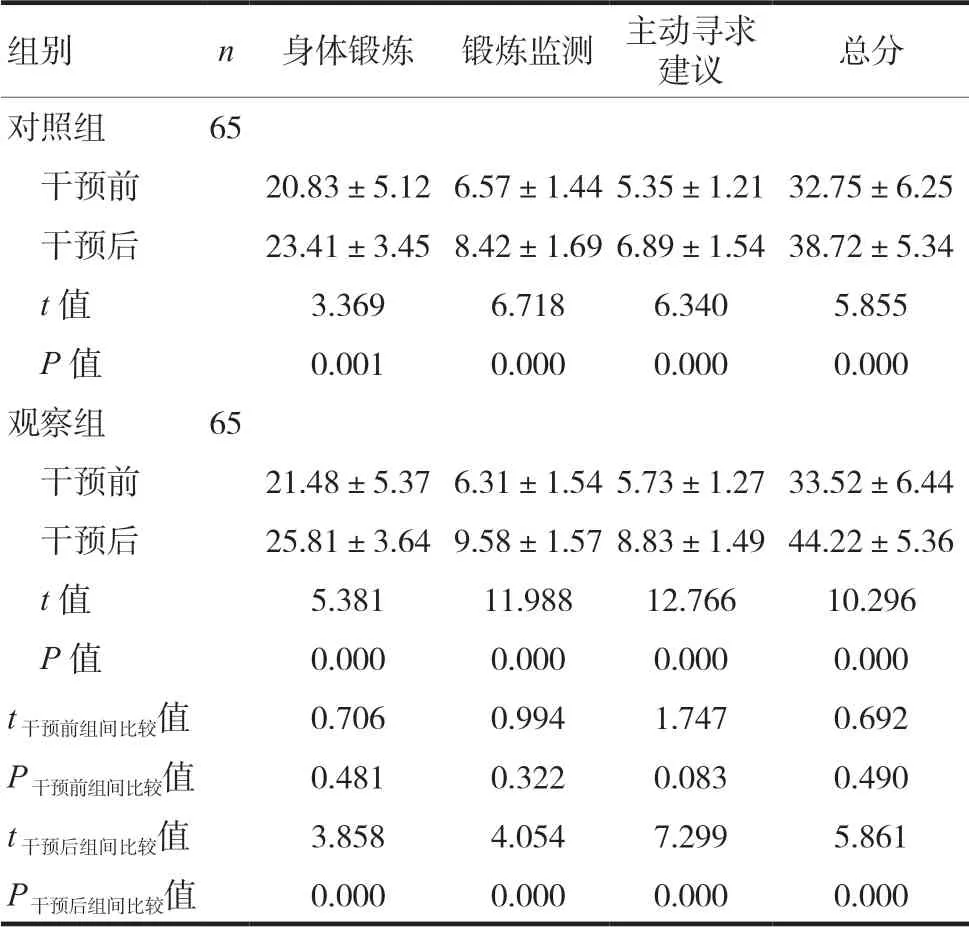
表1 兩組患者功能鍛煉依從性得分比較(± s,分)
組別 n 身體鍛煉 鍛煉監測 主動尋求建議 總分對照組 65 干預前 20.83±5.126.57±1.445.35±1.2132.75±6.25 干預后 23.41±3.458.42±1.696.89±1.5438.72±5.34 t值 3.369 6.718 6.340 5.855 P值 0.001 0.000 0.000 0.000 觀察組 65 干預前 21.48±5.376.31±1.545.73±1.2733.52±6.44 干預后 25.81±3.649.58±1.578.83±1.4944.22±5.36 t值 5.381 11.988 12.766 10.296 P值 0.000 0.000 0.000 0.000 t干預前組間比較值 0.706 0.994 1.747 0.692 P干預前組間比較值 0.481 0.322 0.083 0.490 t干預后組間比較值 3.858 4.054 7.299 5.861 P干預后組間比較值 0.000 0.000 0.000 0.000
2.2 兩組患者卒中后疲勞得分比較
干預前,兩組患者卒中后疲勞得分比較,差異無統計學意義(P>0.05)。干預3個月后,觀察組患者卒中后疲勞得分低于對照組,差異有統計學意義(P<0.05);干預3個月后,兩組患者卒中后疲勞得分均低于干預前,差異有統計學意義(P<0.05),見表2。
表2 兩組患者卒中后疲勞得分比較(± s,分)
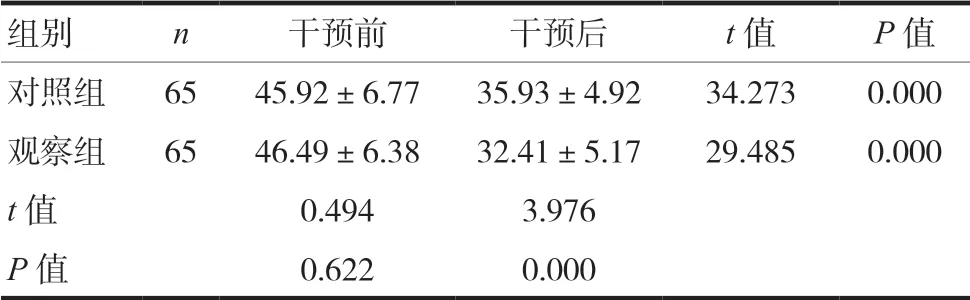
表2 兩組患者卒中后疲勞得分比較(± s,分)
組別 n 干預前 干預后 t值 P值對照組 65 45.92±6.77 35.93±4.92 34.273 0.000觀察組 65 46.49±6.38 32.41±5.17 29.485 0.000 t值 0.494 3.976 P值 0.622 0.000
3 討論
3.1 基于保護動機理論的護理干預能夠提高缺血性腦卒中患者的功能鍛煉依從性
基于保護動機理論的干預措施能夠指導患者采取健康行為[11]。本研究結果顯示,干預3個月后,觀察組患者的功能鍛煉依從性高于對照組,表明基于保護動機理論的護理干預能有效提高缺血性腦卒中患者的功能鍛煉依從性,與劉方等[12-13]的研究結果一致。分析其原因,醫護人員充分研討保護動機理論并制訂了一套護理干預方案,通過健康教育、定期門診及電話隨訪、講座等形式,使患者對腦卒中后功能鍛煉的重要性建立正確認知,提高健康教育效果;同時也為患者在功能鍛煉時“主動尋求建議”提供了便利,使患者再在遇到問題時能及時得到專業的建議和指導,進一步增強了功能鍛煉依從性。通過現場演示功能鍛煉方法提高患者及其親屬對“身體鍛煉”和“鍛煉監測”相關知識、技能的掌握度,激發出患者的健康內在保護動機。
3.2 基于保護動機理論的護理干預能夠降低缺血性腦卒中患者的卒中后疲勞水平
疲勞是卒中后的常見癥狀,并影響著患者的康復效果[14]。本研究結果顯示,干預3個月后,觀察組患者的卒中后疲勞得分低于對照組,表明基于保護動機理論的護理干預能夠降低卒中后疲勞水平,這與齊倩倩等[15-16]的研究結果一致。分析其原因,常規護理干預措施忽略了患者的自我效能、主觀能動性、自我認知等對行為轉變的影響。而基于保護動機理論的護理干預通過患者自我認知中介過程形成應對模式,提高了護理干預的效果。基于保護動機理論的護理干預重視患者的疲勞狀況,通過構建和諧的護患關系、增強家庭支持、重視心理疏導、定期評估并完善功能鍛煉計劃等措施,積極改善了患者的疲勞狀況。
綜上所述,基于保護動機理論的護理干預能夠有效提高缺血性腦卒中患者的功能鍛煉依從性,降低患者的疲勞水平,能夠為制訂腦卒中的二級預防措施提供理論依據。

