肺泡型包蟲病的CT表現
鄧春梅 熊靜 張奎
【摘 要】目的:探討肺泡型包蟲病的CT影像特點,提高對該病 CT 診斷的認識。方法:對36例肺泡型包蟲病患者的128-MSCT資料進行回顧性分析。結果:肺泡型包蟲病 CT 表現:可單發或多發病灶,多發較常見,以肺野外帶居多,常可見 “小囊泡”“小空泡征”、鈣化、空洞、氣液平面、強化,可伴少量胸腔積液,病灶均繼發于肝泡型包蟲,可伴發腦泡型包蟲。結論:肺泡型包蟲病CT表現具有特異性,可較準確、簡單、經濟的對病灶進行診斷,對臨床具有重要的指導作用。
【關鍵詞】肺泡型包蟲;肺包蟲;泡型包蟲;棘球蚴 HD
包蟲病(HD,Hydatid Disease)即棘球蚴病,是棘球絳蟲在其幼蟲階段(棘球蚴)寄生于人獸體內而引起的一種古老的人畜共患的寄生蟲病。人類作為中間宿主,是通過食用被包蟲卵污染的食物而受到感染[1,2]。近20年隨著經濟全球化及旅游業的快速發展,包蟲病的發病率呈不斷升高趨勢, 逐漸從地方性疾病發展為全球性疾病[3],全球超過90%的包蟲病患者在中國報道[3]。我國各省、自治區均有包蟲病例報道,在我國中西部牧區比較常見[4],如:青海、新疆、四川、寧夏、甘肅,其中又以青海、西藏與四川的交界處最為嚴重[5]。經估計囊型包蟲(CE,Cystic echinococcosis)的全球發病率<1~200/10萬人;而泡型包蟲(AE,Alveolar echinococcosis)約0.03~1.2/10萬人[6];中國地區這一數值約為0.13%,但在中國西部流行地區,尤其是青藏高原,包蟲病的平均檢出率為1.28%(4 260/332884)[7],在青海果洛州的達日縣,這一數值甚至達到了11.93%(430/3 605),遠遠超過了世界乃至中國地區的平均患病率[8]。西部7省以囊型包蟲多見,青藏高原、四川甘孜阿壩地區囊型包蟲與泡型包蟲均好發,但以泡型包蟲較多見。
1 資料與方法
1.1 研究對象
選取從2018年12月至2020年12月期間我院診治的肺泡型包蟲病患者36例作為研究對象,均為肝泡型包蟲血行轉移至肺內生長病例。本研究病例均為藏族,其中男性23例,女性13例,年齡20歲~78歲,平均年齡(46.67±15.05)歲。
1.2 檢查方法
采用飛利浦Ingenuity 128層螺旋CT及西門子SOMATOM Definition AS+ 128層螺旋CT,進行平掃及增強檢查,掃描范圍自肺尖至較低側肋膈角下2cm,層厚3.0mm,層間距3.0mm,重建層厚1.0mm,間隔1.0mm。CT檢查對肺泡型包蟲有定性、對位準確的特點。
1.3 圖像分析
所有患者的CT圖像均由3名從事影像診斷5年以上的放射科醫生獨立分析解讀,如診斷意見不一致時以相互討論得出的一致性結果為準。
1.4 臨床表現
肺泡型包蟲早期病灶較小時一般不引起臨床癥狀, 長大到一定程度時患者臨床可有胸痛、咳嗽、咯血、低熱、盜汗、呼吸困難等癥狀,常被誤診為結核、支氣管肺癌等疾病,從而延誤或過度醫療。少數患者可伴有過敏反應,如皮膚潮紅、蕁麻疹和喘息,嚴重者可休克。
2 結果
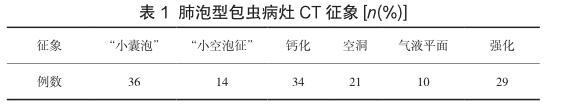
本研究中肺泡型包蟲病灶大小不一,可單發或多發,多發較常見,8例為單發,28例為多發;肺葉分布無明顯好發部位,右肺上葉23例,右肺中葉20例,右肺下葉22例,左肺上葉22例,左肺下葉22例;可發生于內中帶及外帶,以外帶居多,內中帶23例,外帶33例;36例可見“小囊泡”;14例可見“小空泡征”;34例可見鈣化;21例可見空洞;10例病灶空洞內見氣液平面;29例可見強化,“小囊泡”無強化;8例伴胸腔積液,積液厚度均<1 cm;36例病灶均繼發于肝泡型包蟲;12例伴發腦泡型包蟲。本研究未見共生肺囊型與泡型包蟲病例,見表1。
3 討論
目前世界上報道的棘球絳蟲有10余種,已知致病的病原寄生蟲及其所引起的包蟲病種類主要有:①細粒棘球絳蟲(E.granulosus Batsch,E. g,1786)的幼蟲棘球蚴所致的囊型包蟲;②多房棘球絳蟲(E.multilocularis Leuckart,E.m,1863)的幼蟲泡球蚴所致的泡型包蟲;③福氏棘球絳蟲(E.vogeli Rausch and Bemstein,1972)幼蟲所致的多囊型包蟲病;④少節棘球絳蟲(E.oligarthrus Diesing,1863),目前尚未見確切的人體病例報道;⑤石渠棘球絳蟲(E.shiquicus,Xiao et al,2005),目前尚未見確切的人體病例報道[9,10]。
原發型肺泡型包蟲罕見,多繼發于肝泡型包蟲的血行轉移。包蟲在肝臟發病率最高,而泡型包蟲幾乎是肝臟原發約98%。六鉤蚴經肝臟→肝靜脈、下腔靜脈→右心→肺動脈→寄生在肺,或經小腸淋巴管→胸導管→頸內靜脈→右心→肺動脈→寄生在肺,故肺的發病率僅次于肝臟[11]。CT見兩肺內單發或多發的結節、斑塊、團塊狀實性病灶,常為多發,肺野外帶居多,大小不一,病灶較小時形態規則,長大后邊緣呈分葉狀或有小結節狀隆起,邊界較清,病灶內部密度不均勻,可見“小囊泡”“小空泡征”、空洞、鈣化或氣液平面。寄生蟲小泡是泡型包蟲的活躍部分,CT表現為病灶內多發“小囊泡”,病灶每個囊的大小相近,多數直徑約0.1cm~1.0cm,少數可較大,甚至>3cm,“小囊泡”可呈群簇狀、“蜂窩樣”“葡萄串”分布。病灶鈣化形態多樣,可呈沙礫樣、小結節狀、小斑片狀、環狀等,或僅表現為病灶實性部分密度較均勻性稍增高。“小囊泡”及鈣化是泡型包蟲病的特異性CT征象。空洞多為偏心性空洞,少數為薄壁中心性空洞,部分空洞內可見氣液平面。病灶常見強化,強化形式多樣,多呈環形強化,“小囊泡”無強化,增強后可更好地顯示“小囊泡”及“囊泡群”、確定病灶的范圍、發現較小的轉移灶、觀察病灶壓迫、侵犯周圍結構的詳細狀況。六鉤蚴通過肺毛細血管這個“篩子”后,便可隨血液循環寄生在腦,甚至全身各部位生長。
膈頂區域肝泡型包蟲病灶向上侵犯,穿透膈肌、膈胸膜,直接累及肺底,引發肺泡型包蟲病,CT表現為肺炎樣模糊影,同時可伴有胸腔積液[11]。
人群感染包蟲病目前仍然是一個重要的世界性公共衛生問題,是流行于世界畜牧業發達地區最常見的人畜共患性寄生蟲病。包蟲病每年給我國畜產品造成巨大的經濟損失,對牧區居民身心造成極大的傷害。我國對包蟲病的篩查、診治提供了極大的支持與幫助,但因藏區中間宿主數量多且種類豐富,偏遠地區居民對包蟲病認知有限,包蟲病的傳播途徑未得到根本性的控制,我國罹病患者仍較多,包蟲病防控工作仍十分艱巨。包蟲病實驗室檢查主要包括:一般血液學檢查、臨床生化檢測、寄生蟲學檢查、免疫學檢查,檢查結果假陰性率較高,對病灶的準確診斷有一定的局限性。肺泡型包蟲的CT表現具有特異性,可較準確、簡單、經濟的對病灶進行診斷,對臨床具有重要的指導作用。
參考文獻
[1] GROSSO G,GRUTTADAURIA S,BIONDI A,et al.Worldwide epidemiology of liver hydatidosis including the Mediterranean area[J].World Journal of Gastroenterology Wjg,2012,18(13):1425.
[2] QIAN M B,ABELA-RIDDER B,WU W P,et al.Combating echinococcosis in China: strengthening the research and development[J].Infectious Diseases of Poverty,2017,6(1):161.
[3] TORGERSON P R,KELLER K,MAGNOTTA M,et al.The global burden of alveolar echinococcosis[J].Plos Neglected Tropical Diseases,2010,4(6):e722.
[4] 王敬,邱海靜.泡型肝包蟲CT診斷[J].實用放射學雜志,2010,26(7):1070-1071.
[5] 伍衛平.我國兩型包蟲病的流行與分布情況[J].中國動物保健,2017,19(7):7-9.
[6] SCHWEIGER A,AMMANN R W,CANDINAS D,et al.Human alveolar echinococcosis after fox population increase,Switzerland[J].Emerging Infectious Diseases,2007,13(6):878-882.
[7] 伍衛平,王虎,王謙,等.2012-2016年中國棘球蚴病抽樣調查分析[J].中國寄生蟲學與寄生蟲病雜志,2018,36(1):1-14.
[8] 馬霄,王虎,張靜宵,等.青海省果洛藏族自治州棘球蚴病和棘球絳蟲病流行情況調查[J].中國寄生蟲學與寄生蟲病雜志,2017,35(4):366-370.
[9] 溫浩,丁兆勛.包蟲病圖譜[M].北京:科學出版社,2008:2.
[10] NAKAO M,LAVIKAINEN A,YANAGIDA T,et al.Phylogenetic systematics of the genus Echinococcus (Cestoda: Taeniidae)[J].International Journal for Parasitolo gy,2013,43(12-13):1017-1029.
[11] 溫浩,邵英梅,趙晉明,等.包蟲病學[M].北京:人民衛生出版社,2015:12.

