經陰道超聲與經腹超聲在子宮內膜息肉樣病變診斷分析
蓋媛媛
摘要:目的:分析子宮內膜息肉樣病變診斷中,經陰道超聲與經腹超聲的準確性。方法:選取2018年1月~2020年12月診治的112例子宮內膜息肉樣病變患者為研究對象,均接受經陰道超聲與經腹超聲檢查,分析兩種檢查模式的準確性。結果:112例患者中,經病理分析子宮內膜增殖癥39例,不全流產5例,子宮黏膜下肌瘤29例,子宮內膜炎20例,子宮內膜癌4例,子宮內膜息肉15例。經陰道超聲檢出率為96.4%,明顯高于經腹部超聲的75.9%,差異具有統計學意義(P<0.05);兩種檢查模式在子宮內膜癌、子宮內膜息肉檢出率均存在差異(P<0.05)。結論:經陰道超聲診斷子宮內膜息肉樣病變準確率明顯高于經腹超聲,臨床檢查中可依據患者情況優先選取經陰道超聲檢查。
關鍵詞:子宮內膜息肉樣病變;經陰道超聲;經腹部超聲;病理分析
子宮內膜息肉樣病變是常見的一種婦科疾病,也是一種多發病。患者可出現如月經不規律、陰道流血等癥狀,對生活造成嚴重影響[1]。由于早期癥狀并不是十分明顯,容易忽視,如果不及時處理,疾病遷延可發生癌變,因此需要盡早診斷并加以治療。超聲檢查具有重復性高、檢查方便、廉價等特點,在疾病檢查分析中使用,超聲檢查模式包括經陰道超聲與經腹超聲[2]。本研究分析經陰道超聲與經腹超聲兩種檢查模式對子宮內膜息肉樣病變檢出率更高。
1資料與方法
1.1 一般資料
選取2018年1月~2020年12月我院收治的112例子宮內膜息肉樣病變患者為研究對象。年齡36~60歲,平均(47.6±11.3)歲;病程2~6個月,平均(4.2±2.1)個月。納入標準:無子宮組織外傷史;已婚;同意接受本次檢查;均出現不規律的陰道出血、腹痛、以及月經不調等情況。剔除標準:精神障礙,依從性低;合并其他子宮以及附件疾病,不利于本疾病判斷;診斷為宮頸糜爛為Ⅲ度及以上;未婚女性。
1.2 檢查方法
采用美國GE Voluson E8型超聲儀。經腹部超聲檢查,選取探頭為C5-2,頻率設置為2.5~5.0 MHz,檢查前叮囑患者保持膀胱充盈,使用儀器探查宮腔內的具體情況,需要測量獲得子宮內膜厚度,具體測量方式是通過子宮縱切圖測量。經陰道超聲檢查,儀器的探頭類型為C8-4v,將頻率設置為5~8 MHz,在探頭上套上一次性避孕套,緩慢從陰道口推入子宮內部。達到子宮后緩慢轉動,獲得多個角度和切面的圖像,并測量子宮內膜厚度。如果發現團塊需要重點分析,記錄和分析的內容包括比如形態、大小以及回聲等數據。
1.3 觀察指標
以病理檢查結果為“金”標準,分析兩種檢查結果準確性。
依據《實用經陰道超聲診斷學》中子宮內膜息肉診斷標準:子宮內膜息肉多單發,病變處隆起,子宮內膜增生紊亂,表面不光滑等。高度懷疑子宮內膜癌的患者,需要分析其子宮內膜回聲以及子宮內膜厚度,并與正常數據進行對比分析,觀察是否存在肌層浸潤情況。
1.4 統計分析
數據采用SPSS20.0統計學軟件分析,計數資料用比率表示,采用χ2檢驗,P<0.05為差異具有統計學意義。
2結果
2.1 兩種檢查結果對比
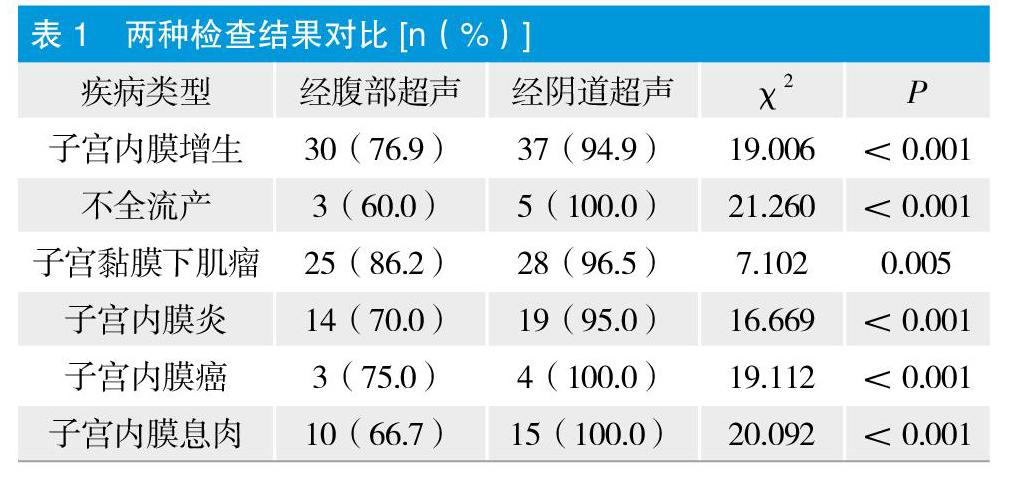
112例患者,以病理檢查結果為“金”標準,經病理分析子宮內膜增殖癥39例,不全流產5例,子宮黏膜下肌瘤29例,子宮內膜炎20例,子宮內膜癌4例,子宮內膜息肉15例。經陰道超聲檢查檢出率96.4%(108/112),明顯高于經腹部超聲的75.9%(85/112),差異有統計學意義(χ2=19.601 P<0.001)。見表1。
2.2 超聲圖像特征分析
不同疾病在陰道超聲下顯示一定差異性圖像。子宮內膜息肉樣病變未合并子宮壁病變時,子宮的形態比較規則,其體積與正常對比無明顯差異性,部分患者會出現增大,而內膜也會出現不同程度增厚,增厚可包括呈彌漫性或局灶性,內膜回聲一般不均勻,可伴隨無回聲區。此外,部分患者的內膜以及肌層邊界不清晰,超聲情況下內膜回聲不均勻,伴腺囊樣改變者可見不規則無回聲區,部分病例內膜與肌層分界不清,無法清楚將其分開。
3討論
近年來隨著生活方式改變使子宮內膜息肉樣病變發生率不斷上升[3]。疾病好發于35歲以上女性,以50歲左右多見,臨床發病率比較高,主要病理體征是過度增生的血管以及間質等物質完全被子宮上皮組織覆蓋。子宮內膜息肉樣病變主要集中在子宮內膜基底,會影響子宮功能,甚至會影響其激素分泌[4]。
目前臨床較多采取超聲進行診斷,因超聲檢查具有重復性,且為無創檢查,患者接受程度比較高。超聲檢查的模式可包括經陰道超聲以及經腹部超聲,陰道超聲檢查是將探頭置于子宮內部,可以更加清楚的獲得盆腔內部的情況,該種檢查模式受腸道氣體或者脂肪影響比較小,獲得的結果比較準確,且不要求患者膀胱充盈,臨床使用方便[5]。且頻率設置相對較高,其探頭在盆腔外部、聲束區等,檢出率比較高,可清晰獲得子宮內膜微小病變。子宮內膜息肉樣病變可嚴重威脅患者身體健康,因此需要及早開展診治,明確子宮內膜息肉樣病變性質,為臨床治療提供參考意見,更加利于提升治療效果,改善患者預后[6]。
本研究結果顯示,112例患者分別經陰道超聲檢查以及經腹部超聲檢查,兩種檢查模式均獲得一定效果,但經陰道超聲檢出率為96.4%,明顯高于經腹部超聲的75.9%,差異具有統計學意義(P<0.05)。
經腹部超聲檢查受到的影響因素比較多,難以清晰獲得病變部位的具體情況,容易發生誤診或者漏診。隨著醫學影像學技術發展,經陰道超聲檢查獲得應用,可有效克服傳統腹部超聲視角局限性,近距離觀察盆腔器官,降低腹部脂肪以及腸內空氣對于檢查結果影響,并且掃描角度比較大,圖像清晰,能夠獲得較高的診斷率。經陰道超聲具有以下優勢:(1)獲得圖像質量高,對于人工流產不完全患者更加適用。(2)檢查設備的體積比較小,可以在有限空間內對子宮腔情況進行分析,清晰獲得病灶結果。但經陰道檢查不適用于陰道畸形以及妊娠中晚期、未婚人群,該種檢查模式具有一定侵入性,容易造成并發癥,患者接受程度不如腹部超聲高[7]。
子宮內膜息肉樣病變如果治療不及時或者治療方法不當,容易發展成為子宮內膜癌,嚴重威脅患者生命安全。因此,需要及時對患者進行早期診斷和治療[8]。
綜上所述,對于子宮內膜息肉樣病變的診斷,經陰道超聲診斷準確率明顯高于經腹超聲,臨床檢查中可依據患者的情況優先選取經陰道超聲檢查。
參考文獻
[1]張素花.彩色多普勒超聲和宮腔鏡對子宮內膜息肉診斷價值的研究[J].中外醫療,2017,36(36):187-189.
[2]金甜,劉碧星,曹美榮.經陰道彩超診斷子宮腔內病變的臨床價值分析[J[.內科,2020,15(2):210-211.
[3]李雪鳳,閆雅妮,馮艷霞,等.經陰道超聲對宮腔粘連患者宮腔容積和血流變化的臨床評價及診斷價值[J].河北醫科大學學報,2017,38(9):1072-1073.
[4]吳小芬.子宮內膜息肉、黏膜下肌瘤、內膜癌超聲及病理鑒別診斷分析[J].母嬰世界,2017(5):72.
[5]張琴,魯靜,王成偉.經陰道三維超聲及宮腔鏡在子宮內膜病變診斷價值的研究[J].實用婦科內分泌雜志(電子版),2016,3(10):105-107.

