腹內壓監測在多發創傷患者動態預警管理中的應用研究
□ 藍東蘭 LAN Dong-lan 陳芬 CHEN Fen 李夢莎 LI Meng-sha
嚴重多發創傷所致高傷殘率與高死亡率近年來日趨嚴重[1],及時、準確預判多發創傷者病情與預后、提升患者救治成功率成為創傷領域研究熱點[2]。創傷所致多臟器衰竭、休克以及腹腔室間隙綜合征等系嚴重多發創傷者死亡的主要原因[3],故強化嚴重多發創傷者臟器功能監測早期發現并發癥,及早防控,進而降低致殘致死率的積極效應[4]。腹腔內壓力可經由膀胱壓的測量而間接獲取數據,是臨床重復性好的腹內壓測定方法,危重患者腹內壓正常值約在5~7mmHg。本研究嘗試采用基于腹內壓監測對嚴重多發性創傷患者進行動態預警,以比較與取得較好效果。
資料與方法
1.一般資料。選取2020 年1—12 月醫院收治的嚴重多發創傷患者作為研究對象,選取標準:①ISS 評分即創傷嚴重度評分≥25 分;②年齡在18~60 歲;③近期無抗凝用藥史;④知情同意。排除標準:并存嚴重顱腦損傷、嚴重內科病種、拒絕參與。研究共選取符合條件的80 位患者,隨機分入試驗組、對照組各40 例。對照組男性患者25 人、女性患者15 人,平均年齡38.62±8.62 歲,平均ISS 評分28.36±1.92 分;試驗組男性患者24 人、女性患者16 人,平均年齡38.78±8.50 歲,平均ISS 評分28.44±1.78 分,兩組患者在年齡、性別和ISS 評分方面的差異無統計學意義(p>0.05)。
2.實施方法。對照組按多發創傷常規模式施護,包括基礎生活照護、擴容、抗感染抗休克治療護理等,試驗組在此基礎上增加腹內壓監測,并進行動態預警,具體實施方式為:
2.1 腹內壓監測與預警標準。患者入院后行尿管留置,以仰臥位接受腹壓測量,經尿道插入雙腔Foley 尿管,膀胱排空后進行測量。護士指導患者維持腹肌松馳狀態,以無菌注射器向患者膀胱內勻速(10ml/min)注入50 毫升氯化鈉注射液(0.9%),然后垂直固定尿管,調節腋中線為零點,讀取患者呼氣末段尿管內壓力,計為膀胱內壓值,除以0.77 轉換為腹內壓值。構建4 級腹壓預警標準,Ⅰ級預警標準為腹壓值>25mmHg,預警標識為紅色,Ⅱ級預警標準為腹壓值在21~25mmHg,標識為橙色,Ⅲ級預警標準為腹壓值在16~20mmHg,標識為黃色,Ⅳ級預警標準為腹壓值在12~15mmHg,標識為綠色。
2.2 腹內壓動態預警方案的內容與實施。按照不同預警級別分別為患者實施差異化護理,并依據患者腹內壓測量值及預警級別進行相應的護理。①Ⅰ級紅色預警,報病危并施行特級護理,由N3 級護士主職護理,護患配比為2 至3:1,心電監測頻次為每30 分鐘一次,至少構建中心靜脈通路2 條,尿量監測頻次為每60 分鐘一次,腹部體征觀察、腹內壓及中心靜脈壓監測頻次皆為120 分鐘一次,行胃腸減壓處置;②Ⅱ級橙色預警,報病危并施行特級護理,由N3 級護士主職護理,護患配比為2 至2.5:1,心電監測頻次為每60 分鐘一次,至少構建中心靜脈通路2 條,尿量與中心靜脈壓監測頻次皆為每8 小時一次,腹部體征觀察、腹內壓監測頻次皆為4 小時一次,行胃腸減壓處置;③Ⅲ級黃色預警,報病重并施行特級護理,由N2 級護士主職護理,護患配比為1.5至2∶1,心電監測頻次為每120 分鐘一次,中心靜脈通路1 條、周圍靜脈通路條數按需構建,尿量監測頻次為24 小時一次,中心靜脈壓監測頻次為每12 小時一次,腹部體征觀察、腹內壓監測頻次皆為8 小時一次,胃腸減壓為備用處置措施,必要時可行腸內營養;④Ⅳ級綠色預警,報病重并施行一級護理,由N1 級護士主職護理,護患配比為1 至1.5∶1,心電監測頻次為每4 小時一次,構建周圍靜脈通路,必要時行尿量、中心靜脈壓監測,腹部體征觀察、腹內壓監測頻次皆為12 小時一次,胃腸減壓為備用處置措施,必要時可行腸內營養。
3.評價方法。①救治成功率:護理對象四肢轉溫、發紺消失、收縮壓在90mmHg 以上、脈壓差≥30mmHg,未使用升壓藥物的前提下尿量大于20ml/h,評價為救治成功。②統計比較兩組嚴重多發創傷者的并發癥發生率:并發癥包括ACS、彌散性血管內凝血、腹腔感染、器官功能障礙綜合征、應激性潰瘍以及急性呼吸窘迫綜合征等。
4.統計學方法。采用SPSS23.0 統計學軟件對數據進行分析和處理;計量資料用表示,兩組救治成功率與并發癥發生率的比較采用χ2檢驗,以p<0.05 為差異有統計學意義。
結果
1.兩組嚴重多發創傷患者干預后救治成功率的比較。由表1 可見,試驗組嚴重多發創傷患者干預后未成功1 例,救治成功率為97.50%。對照組嚴重多發創傷患者干預后未成功6 例,救治成功率為85.00%,試驗組救治成功率顯著高于對照組,差異有統計學意義(p<0.05)。
2.兩組嚴重多發創傷患者干預后并發癥發生率的比較。由表2 可見,試驗組嚴重多發創傷患者干預后腹腔感染1 例、器官功能障礙綜合征1 例、應激性潰瘍2 例、急性呼吸窘迫綜合征1 例,并發癥發生率為12.50%;對照組嚴重多發創傷患者干預后ACS 2 例、彌散性血管內凝血1 例、腹腔感染3 例、器官功能障礙綜合征2 例、應激性潰瘍4 例、急性呼吸窘迫綜合征2 例,并發癥發生率為35.00%。試驗組并發癥發生率顯著低于對照組,差異有統計學意義(p<0.05)。
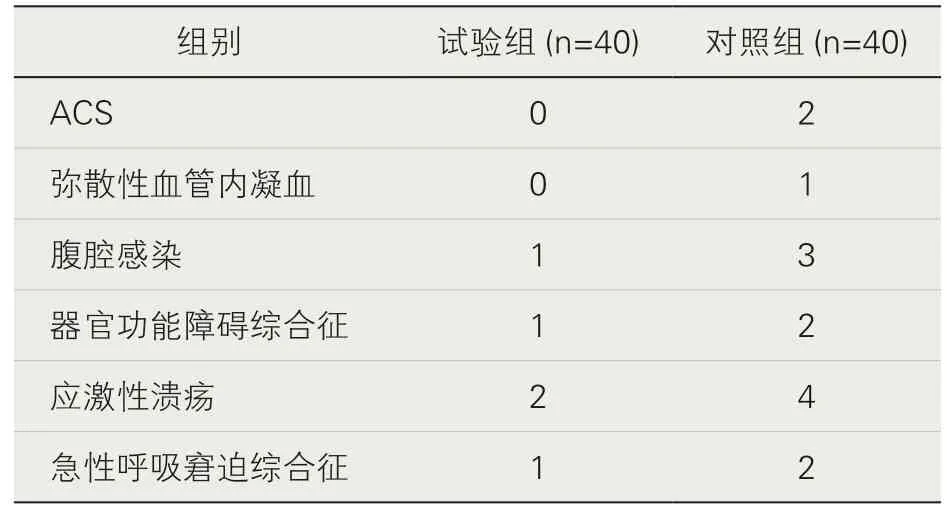
表2 嚴重多發創傷患者并發癥發生率
討論
嚴重多發創傷可致傷者主要胸腹腔內臟器腫脹問題,再加之早期失血性休克所引發的腹腔內器官缺血問題以及創傷救治初期補液復蘇等干預措施,亦可促發傷者走向臟器水腫結局,上述種種均會使傷者處于腹內壓上升狀態,而傷后的全身炎癥反應綜合征又進一步加劇了腹內壓的上升趨勢,未獲及時可靠控制者會陷于腹腔間隙綜合征高風險之下,多臟器衰竭由此而起增加死亡率[5],故于嚴重多發創傷傷者救治過程中強化腹內壓監測舉措,可為并發癥的早期防控奠定可靠基石,提升嚴重多發創傷者的救治質量,改善預后[6]。陳雨[7]的研究證實,腹內壓變化與創傷嚴重度評分(ISS)間存在內在緊密關聯性,但腹內壓動態變化的監測在嚴重多發創傷者的救治護理過程中常處于被忽略狀態[8]。
本研究基于患者腹內壓監測結果進行動態預警及護理的措施,以簡單易行、科學實用的方式取得嚴重多發創傷患者腹內壓值的真實動態數據,對嚴重多發創傷患者進行動態管理。以患者腹壓值為依據劃分嚴重多發創傷患者護理風險等級,能夠精準、有效地為患者提供針對性服務。各等級以鮮明色彩作為預警標識,護理人員目視床頭卡、護士站護理白板上的不同色彩提示即可快速鎖定嚴重多發創傷者關注等級與護理措施,遵照不同預警等級匹配適用的護理人力資源,確保照護者能力等級及護理供給量與每一個多發創傷患者的護理需求高度匹配,驅動護理人員按標識所提示預警信息精準有序有效提供頻次合理的護理服務[9],構建適用的靜脈通路,進行科學的胃腸減壓管理、腸內營養管理等護理活動,規避既往僅以主觀式輕中重度評價為依據進行護理的弱點,確保各類護理服務的選擇有證可循、監測頻次的設置科學有效,對病情的動態發展具備高度的預判性,護理服務的輸出在內容、頻次、時機等方面均合理有效,且可隨腹內壓數據監測結果所提示的預警級別動態調整,使嚴重多發創傷護理從護士主觀經驗判斷轉變為循證、規范、科學合理、動態可調的服務模式[10],強化了嚴重多發創傷者的監護力度,為患者的救治有效性與醫療安全度提供了可靠保障,確保該類傷者獲取更具合理性、科學性的護理服務。研究結果顯示,基于腹內壓監測數據進行嚴重多發創傷患者動態管理,能有效提高患者救治成功率,降低并發癥風險。

