信息化全院血糖管理血糖達標情況分析
韓興發 秦欣 曹海紅 茅國芳 薛鵬 劉薇薇 張紅 王麗萍 周瑩 王念 蔣榕 馬志敏
(南京醫科大學附屬蘇州科技城醫院內分泌科,江蘇,蘇州,215153)
近年來,隨著全球經濟的快速發展,人們生活水平及飲食結構的改變,老齡化的加劇,糖尿病的發病率呈持續上升趨勢[1]。據世界衛生組織的數據統計,全球目前約有3.47 億糖尿病患者,成人患病率約為9.5%[2]。而2013年在中國大陸進行的一項橫斷面調查研究中發現,診斷及未診斷的糖尿病患者約占成人人群的10.9%,而糖尿病前期患病率則高達35.7%[3]。目前在非內分泌科住院的糖尿病患者數越來越多,有文獻報道非內分泌科住院患者中血糖異常的患者比率約為9%[4]。高血糖影響切口愈合,增加切口感染率,顯著增加住院率、30 天及遠期死亡率[5]。傳統模式下,非內分泌科室發現患者血糖升高,內分泌科醫師協助調控血糖,但因受患者飲食、運動、睡眠、情緒等因素影響以及醫囑延后性[6],導致控糖方案很難做到個體化,患者血糖仍會較大波動,甚至會有低血糖情況發生,嚴重時可出現意識喪失、昏迷,如沒有及時治療,甚至可致死[7]。我院為了更好地管理非內分泌科住院患者的血糖,采用了信息化全院血糖管理模式。現將我院成立信息化血糖管理后非內分泌科室患者血糖達標情況報道如下:
1.對象與方法
1.1 研究對象本次研究的病例來源于2018年1月至2018年12月在南京醫科大學附屬蘇州科技城醫院非內分泌科住院的患者,其中抽取符合本研究納入及排除標準的2 型糖尿病住院患者約500 例,對這些患者采用信息化全院血糖管理模式。納入標準符合2017年美國糖尿病學會有關2 型糖尿病診斷:糖尿病癥狀(典型癥狀包括多飲、多尿和不明原因的體重下降)加上以下3 條中之一可診斷:①空腹血糖≥7.0 mmol/L ,②餐后2h 血糖≥11.1 mmol/L,③HbA1C≥6.5%。其中排除了病情較為嚴重的如需搶救、神志不清、長期酗酒、使用激素以及認知障礙者等患者。
1.2 研究方法(1)科技城醫院血糖信息化管理平臺:采用強生NOVA 生物技術有限公司的血糖信息化管理系統(IGMS)和臨床智能血糖儀(GLUPAD)對患者血糖進行監測。智能血糖儀檢測的血糖與本醫院信息系統(HIS)對接,血糖值可以實時上傳到HIS 系統。在HIS 系統中,增加一個全院血糖管理患者數據庫。內分泌科管理的醫生在庫內可查閱患者基本病史信息、實驗室及器械檢查結果、手術方式、長期/臨時醫囑、飲食狀況、住院期間各個時間段的血糖波動圖形及血糖大事件備注。在血糖管理系統中設定高血糖和低血糖閾值,一旦上傳的血糖低于或高于所設定閾值,系統界面便彈出警報。成立“醫師、護師、營養師、藥劑師”的院內血糖管理小組。(2)血糖控制良好標準:三餐前血糖: 4.4-7.2 mmol/L,餐后血糖高峰<10mmol/L。(3)檢測方法:(1)血糖:葡萄糖氧化酶法(強生公司大諾血糖儀)。(2) HbA1C :高效液相色譜法。(3) 總膽固醇、三酰甘油:酶法(羅氏公司)。(4) 血肌酐、尿酸、空腹C 肽等生化指標:采用日本日立公司7170S 型全自動生化儀檢測。(4)評價指標:記錄加入信息化全院血糖管理的糖尿病患者血糖檢測次數及平均血糖水平,進而計算非內分泌科住院患者各科室血糖控制情況,包括患者的平均血糖水平、患者血糖達標率、低血糖事件頻率和高血糖事件頻率。
1.3 統計學方法本研究所有數據運用統計軟件SPSS 23.0進行數據錄入及分析。描述統計患者的一般資料及血糖值;獨立樣本t 檢驗及非參數檢驗分析不同年齡患者血糖值及人均測量次數的差異;獨立樣本t 檢驗分析不同結局患者血糖均值;卡方檢驗分析患者低血糖及高血糖發生率的差異,以P<0.05表示差異有統計學意義。
2.結果
2.1 基線資料納入信息化全院血糖管理共500 例患者,平均年齡63.5 歲,住院患者平均住院天數13.6 天,糖尿病平均病程9.9年,糖化血紅蛋白平均水平約8.34%,空腹C 肽1.45,使用胰島素病人為301 個,占比60.3%。各科室加入信息化全院血糖管理的患者的人數及臨床特征比較如圖1 和表1。
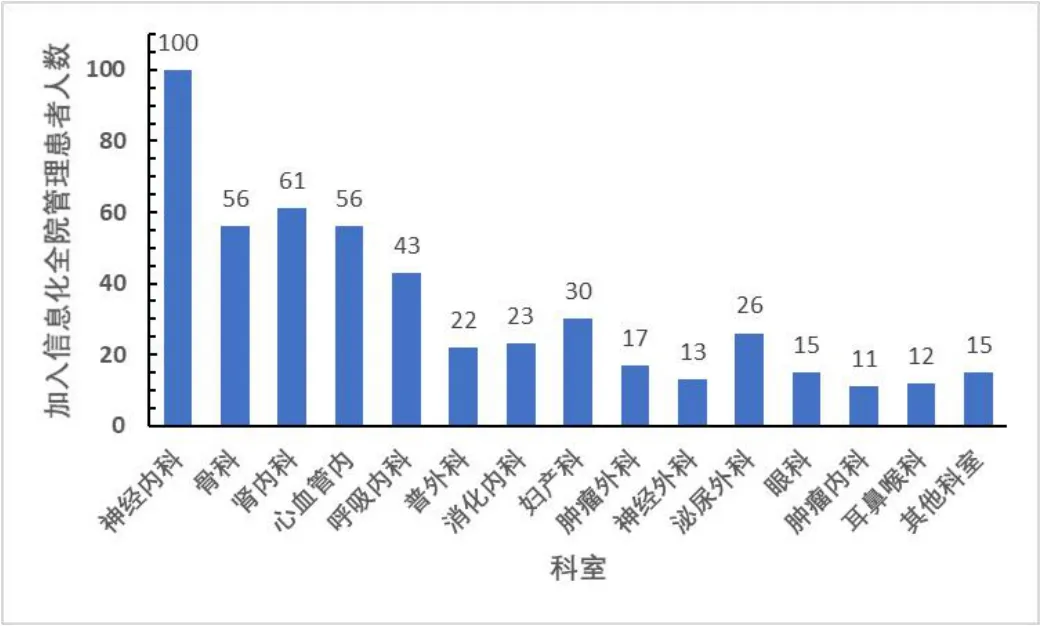
圖1 加入信息化全院血糖管理住院患者人數
表1 加入信息化全院血糖管理的患者臨床特征比較[例數(%)或± s]

表1 加入信息化全院血糖管理的患者臨床特征比較[例數(%)或± s]
項目 結果N(%) 500女性(%) 193(51.1)年齡(歲) 63.5± 15.0住院天數(天) 13.6± 10.2糖尿病病程(年) 9.9± 7.4高血壓病程(年) 12.8± 9.3飲酒史 81(16.7)吸煙史 89(18.5)HbA1c(%) 8.34± 1.93血肌酐(umol/L) 58.0(48.5, 79.5)尿酸(umol/L) 288.4± 114.4甘油三酯(mmol/L) 1.98± 1.34 HDL-C (mmol/L) 1.15± 0.81 LDL-C (mmol/L) 2.69± 1.00空腹C 肽 1.45± 1.06尿微量白蛋白 19.0(7.0, 131.0)藥物治療情況使用胰島素(%) 301(60.3)胰島素總劑量(U) 28.3± 14.0口服降糖藥物 342(68.4)二甲雙胍 172(35.5)磺脲類 121(24.2)格列奈類 64(12.8)a 糖苷酶 182(37.7)TZD 21(4.3)DPP4 抑制劑 174(36.0)降壓藥 231(46.2)CCB 164(33.3)ARB 143(29.1)ACEI 23(4,7)B 受體阻滯劑 58(11.8)調脂藥 199(40.3)他汀類 156(41.8)貝特類 7(1.4)抗血小板治療 152(30.4)
2.2 不同科室糖尿病患者加入管理的血糖控制情況通過信息化全院血糖管理模式,全院各科室平均血糖范圍在8.6±2.8mmol/L~11.1± 4.6mmol/L。非內分泌科科室加入信息化全院血糖管理的糖尿病患者血糖檢測次數及平均血糖水平詳細結果如表2 及圖2。
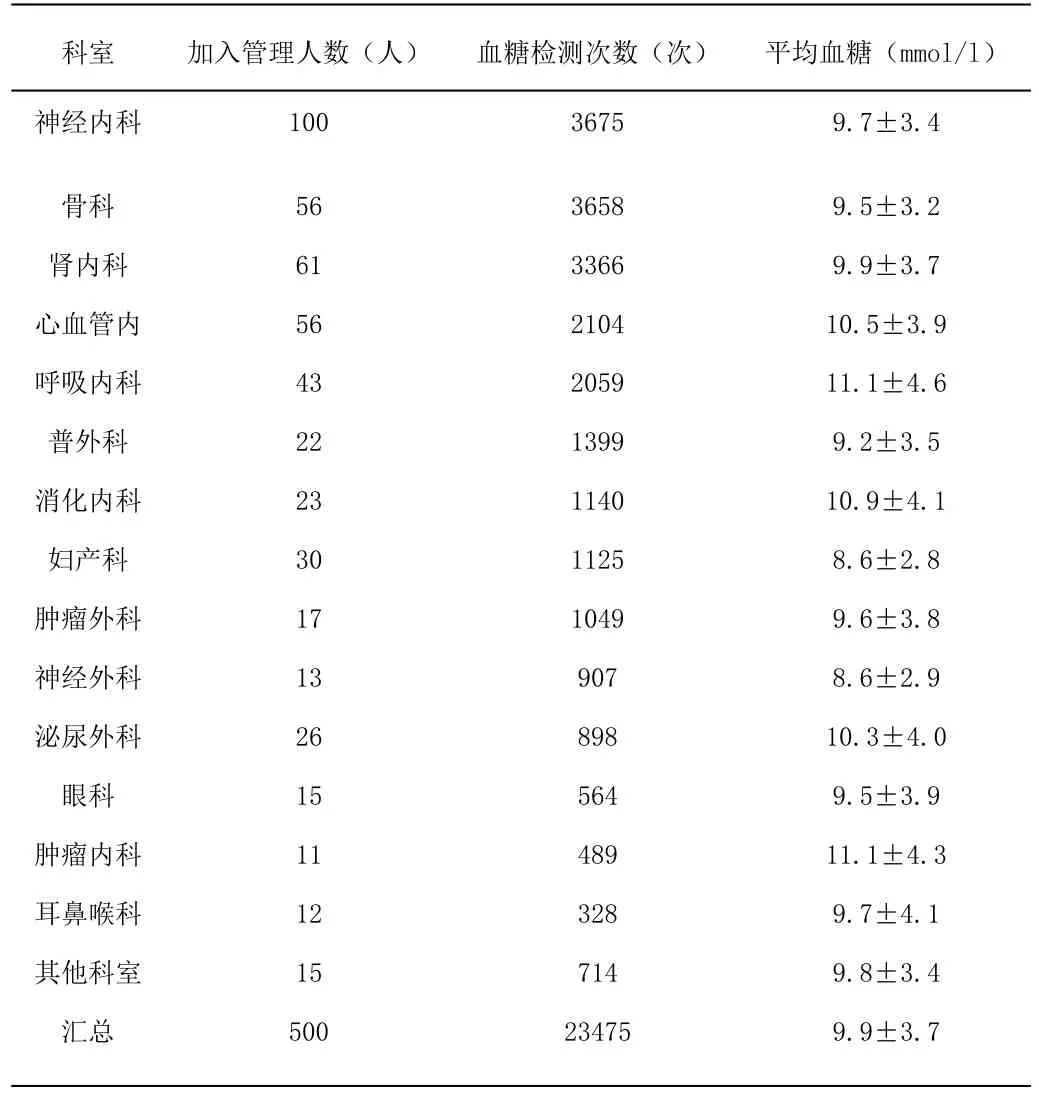
表2 加入信息化全院血糖管理的糖尿病患者血糖檢測次數及平均血糖水平
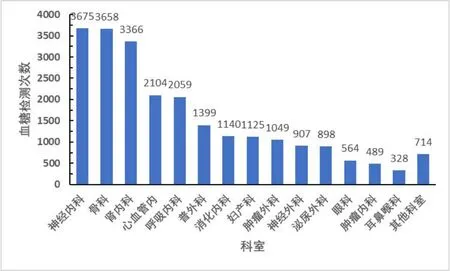
圖2 加入全院血糖管理后各科室血糖檢測總次數
通過信息化全院血糖管理模式,所有參與的科室患者平均血糖達標率約42.1%,低于標準的比率為1.9%,高于標準的比率為56.0%。由此可見,通過信息化全院血糖管理模式,非內分泌科各科室患者的血糖控制更加平穩,達標率更高,詳細結果可見表3 及圖3。
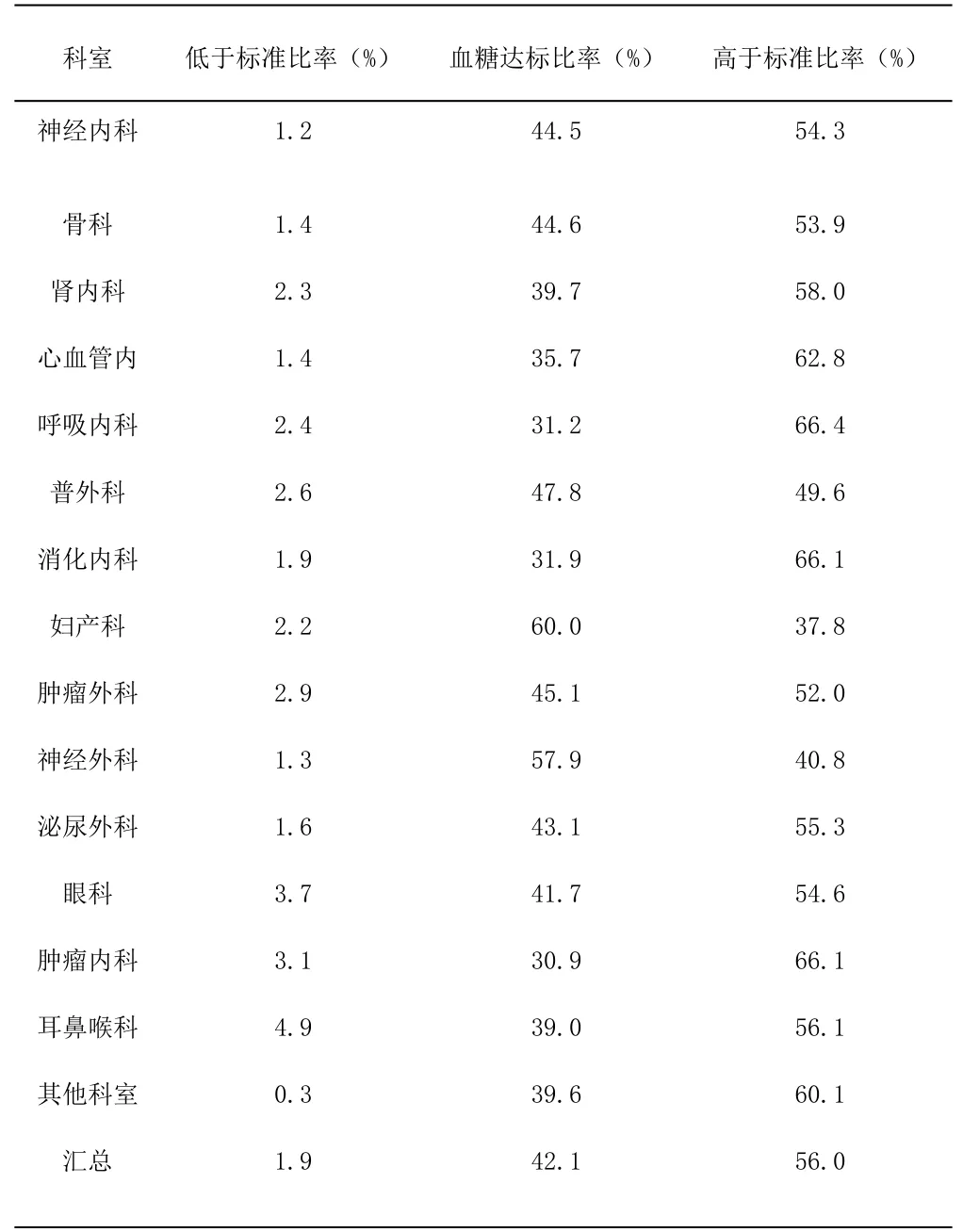
表3 各科室血糖控制情況
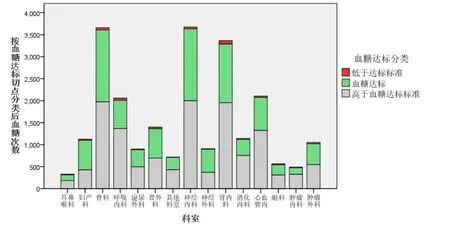
圖3 各科室血糖控制達標情況
3.討論
糖尿病是一種臨床常見的慢性代謝性疾病,它是由遺傳因素和環境因素交互作用引起的復雜的多基因遺傳病。有研究表明,約有10%的醫院住院患者同時患有糖尿病,且隨著糖尿病患病率的升高,該比例呈明顯上升趨勢[8]。現代綜合醫院的科室設置細化而齊全,各科室區域分置、依據病種而設立。當患者存在血糖異常,而又因其他疾病住院時,由于非內分泌科的醫護人員缺乏糖尿病管理的專業知識,因而可能會產生一些錯誤的教育和指導方法[9-10]。目前國內外大多數醫院仍采用傳統的會診模式,傳統的血糖管理模式從醫院和患者角度來看均有較大的缺陷[11-12],包括不能實時獲得血糖數據、不了解血糖動態變化、內分泌科醫生的治療方案不一定能正確實施、患者對單次會診的醫生信任度低而導致依從性下降等因素,導致血糖管理效果不理想。在美國,接受理想的病情管理和監測的成人糖尿病患者<5%,在中國,同樣如此[13]。
我院自2016年建院即開始實行信息化全院血糖管理模式。率先采用智能血糖儀檢測與本醫院信息系統(HIS)對接,血糖值可以實時上傳到HIS 系統。2018年內分泌科外有26 個科室納入管理,本研究顯示,加入信息化全院血糖管理后,監測各科室患者平均血糖水平多在10.0mmol/L 左右,患者整體平均血糖達標率約為42.1%,其中婦產科平均血糖達標率達60%。而在傳統的血糖管理模式下,非內分泌科血糖異常住院患者的空腹血糖和餐后2h 血糖達標率僅為27.3%和16.4%[4]。對于我院各科室整體血糖控制達標情況而言,各科室血糖達標比率均高于30%。而各科室高于血糖達標標準比率占比均較高,處于37.8%~66.4%,表明患者以高血糖狀態居多。低于達標標準比率的占比最低,處于1.2~4.9%,表明非內分泌科住院患者的低血糖情況較少。
我院實行的信息化全院血糖管理模式與傳統的血糖管理模式相比,更有利于提高非內分泌住院的糖尿病患者血糖控制水平,提高血糖達標率,而達標率的提高有利于減少并發癥發生、縮短住院日、減輕患者經濟負擔等。然而目前非內分泌科住院患者的血糖達標率仍然偏低,我們仍要加強對血糖異常住院患者的管理,以加強患者的血糖達標率,提高患者的生活質量。

