青蛤丸聯合甲巰咪唑片治療肝火旺盛型毒性彌漫性甲狀腺腫的臨床研究
張 菠 冷 婕 萬 霞 王寓平 許凱強 施 權
(西南醫科大學附屬中醫醫院血管乳腺甲狀腺外科,四川 瀘州 646000)
毒性彌漫性甲狀腺腫又稱格雷夫斯(Graves)病,是甲狀腺功能亢進的常見類型之一,其發病與遺傳、飲食、內分泌、免疫功能失調等密切相關,臨床上尚無特效藥物治療,主要采用抗甲狀腺毒性藥物、放射性碘、外科手術等治療,但療效并不十分理想[1-2]。中醫學在各類甲狀腺疾病的治療中效果突出,在改善患者臨床癥狀、提高臨床療效方面得到廣泛認可[3-4]。2020年1月—2021年1月,我們應用青蛤丸聯合甲巰咪唑片治療肝火旺盛型毒性彌漫性甲狀腺腫46例,并與單純應用甲巰咪唑片治療46例對照觀察,結果如下。
1 資料與方法
1.1 一般資料 全部92例均為西南醫科大學附屬中醫醫院血管乳腺甲狀腺外科肝火旺盛型毒性彌漫性甲狀腺腫門診患者,按照隨機數字表法分為2組。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組一般資料比較
1.2 病例選擇
1.2.1 診斷標準 西醫診斷參照131I治療格雷夫斯甲亢指南(2013版)》中毒性彌漫性甲狀腺腫的診斷標準[6]。中醫診斷參照《中藥新藥臨床研究指導原則(試行)》中肝火旺盛型毒性彌漫性甲狀腺腫的診斷標準[7],主癥:心悸,惡熱,多汗,煩躁,頸前腫大,可有壓迫感或放射性痛;次癥:多食,便頻,消瘦,震顫;舌脈:舌質紅,苔黃膩,脈滑數。
1.2.2 納入標準 符合上述中、西醫診斷標準;年齡18~75歲;患者知情同意并自愿參加本研究,簽署知情同意書,經過醫院醫學倫理委員會審批。
1.2.3 排除標準 合并甲狀腺癌、甲狀腺結節、橋本甲狀腺炎等其他甲狀腺疾病者;需要接受外科手術治療者;患有心、肝、腎嚴重功能障礙者;不能耐受本研究治療方案者;妊娠期或哺乳期婦女。
1.3 治療方法
1.3.1 對照組 予甲巰咪唑片[默克制藥(江蘇)有限公司,國藥準字J20171078]10 mg,每日3次口服,2周后可根據病情逐漸增加劑量,但每日最大用藥量≤60 mg。同時指導患者低鹽、低脂、低碘飲食,調節情緒,適量運動。
1.3.2 治療組 在對照組的基礎上聯合青蛤丸治療。藥物組成:青黛30g,蛤殼30g,生黃芩30 g,酒黃連30 g,夏枯草100 g,姜半夏50 g,膽南星30 g,蒲公英50 g,瓜蔞皮50 g,浙貝母30 g,生牡蠣30 g,玄參30 g。由我院中藥房負責加工制成水丸劑,每次6 g,每日3次口服。
1.3.3 療程 2組均治療12周后統計療效。
1.4 觀察指標及方法 ①比較2組治療前后中醫癥狀評分變化情況,參照《中藥新藥臨床研究指導原則(試行)》[7]中相關內容擬定評分,包括食欲、煩躁、失眠、消瘦,按照輕、中、重原則,分別評為1、3、5分,評分越高表示癥狀越嚴重。②比較2組治療前后甲狀腺體積變化情況,采用日本日立HI VISION Ascendus型彩色多普勒超聲診斷儀檢測,每位患者分別測量2次,并取平均值。③比較2組治療前后血清總三碘甲狀腺原氨酸(TT3)、總四碘甲狀腺原氨酸(TT4)、游離T3(FT3)、游離T4(FT4)、促甲狀腺激素(TSH)水平變化情況,均采用放射免疫法檢測,相關試劑盒購于德國Bayer公司。④觀察2組治療期間的藥物不良反應情況。
1.5 診斷標準 顯效:甲狀腺體積縮小≥75%,中醫癥狀總分降低≥70%,無明顯藥物不良反應發生;有效:甲狀腺體積縮小≥50,<75%,中醫癥狀總分降低≥40%,<70%;無效:甲狀腺體積縮小<50%,中醫癥狀總分降低<40%,甚至加重,或者出現嚴重藥物不良反應[7]。

2 結果
2.1 2組療效比較 見表2。

表2 2組療效比較 例(%)
由表2可見,2組總有效率比較差異有統計學意義(P<0.05),治療組療效高于對照組。
2.2 2組治療前后中醫癥狀評分和總分變化比較 見表3。
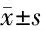
表3 2組治療前后中醫癥狀評分和總分變化比較 分,
由表3可見,2組治療后中醫癥狀食欲、煩躁、失眠、消瘦評分和總分與本組治療前比較差異均有統計學意義(P<0.05),均降低。治療組治療后中醫癥狀食欲、煩躁、失眠、消瘦評分和總分與對照組治療后比較差異有統計學意義(P<0.05),治療組均低于對照組。
2.3 2組治療前后甲狀腺體積變化比較 見表4。
表4 2組治療前后甲狀腺體積變化比較

組別n治療前治療后治療組4612.6±3.78.4±1.3?△對照組4612.2±3.410.1±2.6?
由表4可見,2組治療后甲狀腺體積與本組治療前比較差異均有統計學意義(P<0.05),均縮小。治療組治療后甲狀腺體積與對照組治療后比較差異有統計學意義(P<0.05),治療組小于對照組。
2.4 2組治療前后血清TT3、TT4、FT3、FT4、TSH水平變化比較 見表5。
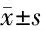
表5 2組治療前后血清TT3、TT4、FT3、FT4、TSH水平變化比較
由表5可見,2組治療后血清FT3、FT4水平與本組治療前比較差異均有統計學意義(P<0.05),均降低,2組TT3、TT4、TSH水平治療前后比較差異均無統計學意義(P>0.05)。治療組治療后血清FT3、FT4水平與對照組治療后比較差異均有統計學意義(P<0.05),治療組低于對照組。
2.5 2組不良反應情況 2組治療期間均未出現嚴重的藥物不良反應,均按照規定療程完成治療。
3 討論
甲狀腺激素是甲狀腺在TSH作用下分泌的一類激素,主要包括T3和T4,具有促進新陳代謝和發育,提高神經系統的興奮性,加快呼吸、心律等多種生物作用[8]。甲狀腺激素釋放入血后以2種形式存在,一部分與血漿蛋白結合,另一部分則在血中呈游離狀態,其中只有游離狀態的甲狀腺激素才能進入細胞發揮生物活性,兩者之間可互相轉變,維持平衡。毒性彌漫性甲狀腺腫主要由于活性甲狀腺激素T3、T4釋放或者敏感性升高,而出現一系列相關的臨床綜合征,如情緒亢進、食欲增加、消瘦、甲狀腺體積增大,甚至凸眼等[9]。西醫臨床對毒性彌漫性甲狀腺腫的治療也有多種方案,外科手術主要針對嚴重的甲狀腺腫大伴增生結節或鄰近重要組織壓迫者,但創傷較大,術后并發癥也較多[10],放射性131I治療劑量不易控制,且易造成醫源性甲狀腺功能減退[6]。而甲巰咪唑片是臨床上常用的抗甲狀腺激素合成的藥物,可抑制甲狀腺內過氧化物酶,減少T3、T4的合成分泌,從而改善臨床癥狀,但個體應答差異較大,且有一定的肝腎毒性[11]。
毒性彌漫性甲狀腺腫屬中醫學癭病、癭腫范疇,隋·巢元方《諸病源候論·癭候》有言:“癭者,由憂恚氣結所生。”說明毒性彌漫性甲狀腺腫的發生與情志和精神因素密切相關。肝主情志,七情不遂,情志抑郁,肝失疏泄,肝氣郁結,氣郁化火,肝火旺盛,煉液為痰,痰氣交阻于頸前,則發為癭腫[12-13]。故治療應以清肝瀉火、化痰散結為主。青蛤丸是我們治療毒性彌漫性甲狀腺腫的經驗方,制成水丸,方便患者口服應用。方中青黛清熱解毒,瀉火定驚;蛤殼清肺化痰,軟堅散結;夏枯草清肝瀉火,散結消腫;生黃芩、酒黃連、蒲公英清熱瀉火,消腫散結;姜半夏、膽南星、瓜蔞皮燥濕化痰,消痞散結;浙貝母、生牡蠣清熱化痰,散結解毒;玄參滋陰降火,解毒散結。諸藥合用,共奏清肝瀉火、燥濕化痰、散結消腫的功效。現代藥理學研究表明,青黛具有明確的抗炎、解熱、鎮痛等作用[14-15],青黛還可明顯降低自身免疫甲狀腺炎模型大鼠甲狀腺球蛋白抗體(TGAb)、甲狀腺過氧化物酶抗體(TPOAb)水平[16];蛤殼能改善甲狀腺腫大模型大鼠的甲狀腺功能,抑制組織增生,從而發揮軟堅散結的功效[17]。
本研究結果顯示,治療組治療后總有效率高于對照組(P<0.05),治療后中醫癥狀食欲、煩躁、失眠、消瘦評分和總分均低于對照組(P<0.05),甲狀腺體積小于對照組(P<0.05),血清FT3、FT4水平均低于對照組(P<0.05)。提示青蛤丸聯合甲巰咪唑片治療肝火旺盛型毒性彌漫性甲狀腺腫臨床療效確切,可明顯改善患者中醫癥狀,縮小甲狀腺體積,降低FT3、FT4水平,安全可靠,應用方便,值得臨床推廣應用。

