速效胰島素類似物諾和銳對初診妊娠糖尿病治療的臨床評價
石小鳳,聶自良
紅安縣人民醫院婦產科,湖北 紅安 438400
妊娠糖尿病(GDM)是妊娠期常見并發癥[1],若不及時控制血糖水平,容易造成繼發性感染、妊娠高血壓、羊水過多等嚴重并發癥,甚至危及胎兒安全,造成低血鈣、胎兒畸形等[2]。因此,一旦確診GDM,必須及時接受運動、飲食等干預,若是上述療法仍不能控制血糖水平,必須謹遵醫囑進行藥物治療。胰島素是治療GDM的重要手段,能夠獲得良好的降糖效果,不過胰島素藥物種類較多,尚需明確不同胰島素應用價值[3]。有報道指出,速效胰島素類似物諾和銳(即“門冬胰島素”)屬于超短效重組人胰島素類似物,可以迅速結合胰島素受體,增加葡萄糖吸收利用,加之低血糖風險低,能夠有效治療GDM[4]。該文以該院2020年1—12月接診的68例初診GDM患者為例,針對速效胰島素類似物諾和銳對初診GDM患者的臨床療效展開分析。現報道如下。
1 資料與方法
1.1 一般資料
選擇該院接診的68例初診GDM患者,隨機分為觀察組(34例)、對照組(34例)。對照組年齡20~36歲,平均(28.4±2.6)歲;體質量57~82 kg,平均(69.3±4.3)kg。觀察組年齡22~37歲,平均(28.8±2.1)歲;體質量56~84 kg,平均(69.9±4.0)kg。兩組基本資料(DKD分期、病程等),差異無統計學意義(P>0.05),具有可比性。該次研究已通過醫院醫學倫理委員會的批準,且所有患者均知情該次研究目的及內容,自愿簽署知情同意書。
1.2 方法
全部入組者采取常規控糖措施,包括:①運動干預。結合患者身體狀況、體質量、血糖等,指導其進行瑜伽、散步等溫和運動,避免劇烈運動,運動心率控制在120次/min內。②飲食干預。結合體質量確定所需熱量,通常不超過150 kJ/kg,且分配脂肪(20%~30%)、碳水化合物(45%~55%)、蛋白質(20%~25%)占比,少食多餐,補充適量維生素、鈣鐵。③血糖監測。包括檢查尿酮體、血糖。在此基礎上對照組行生物合成人胰島素治療:餐前30 min皮下注射(腹壁)生物合成人胰島素注射液(國藥準字J20120026)。用藥劑量為:早餐(0.1 IU/kg)、午餐(0.1~0.2 IU/kg)、晚餐(0.1 IU/kg)。
觀察組行速效胰島素類似物諾和銳治療:餐前15 min皮下注射(腹壁)速效胰島素類似物諾和銳(國藥準字J20150072)。用藥劑量為:早餐(0.1 IU/kg)、午餐(0.1~0.2 IU/kg)、晚餐(0.1 IU/kg)。
兩組均在上述用藥劑量的基礎上結合病情適當調整,且持續用藥至結束分娩。
1.3 觀察指標
將胰島素功能、血糖相關指標、并發癥發生率、新生兒指標、不良妊娠結局作為觀察指標。①胰島素功能:測定胰島素抵抗指數(HOMA-IR)、胰島β細胞功能指數(HOMA-β)、C肽[5];②血糖相關指標:測定空腹血糖(FPG)、糖化血紅蛋白(HbA1c)、餐后2 h血糖(2 hPG)[6];③并發癥發生率:包括低血糖、感染、酮癥酸中毒;④新生兒指標:統計巨大兒、呼吸窘迫、新生兒畸形、早產兒發生例數;⑤不良妊娠結局:統計羊水過多、妊娠期高血壓、剖宮產發生例數。
1.4 統計方法
采用SPSS 23.0統計學軟件對數據進行分析,計量資料采用(±s)表示,進行t檢驗;計數資料采用[n(%)]表示,進行χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組胰島素功能比較
治療前,組間HOMA-IR、HOMA-β、C肽差異無統計學意義(P>0.05);治療后,觀察組HOMA-IR、HOMA-β、C肽更佳,差異有統計學意義(P<0.05),見表1。
表1 兩組患者胰島素功能對比(±s)
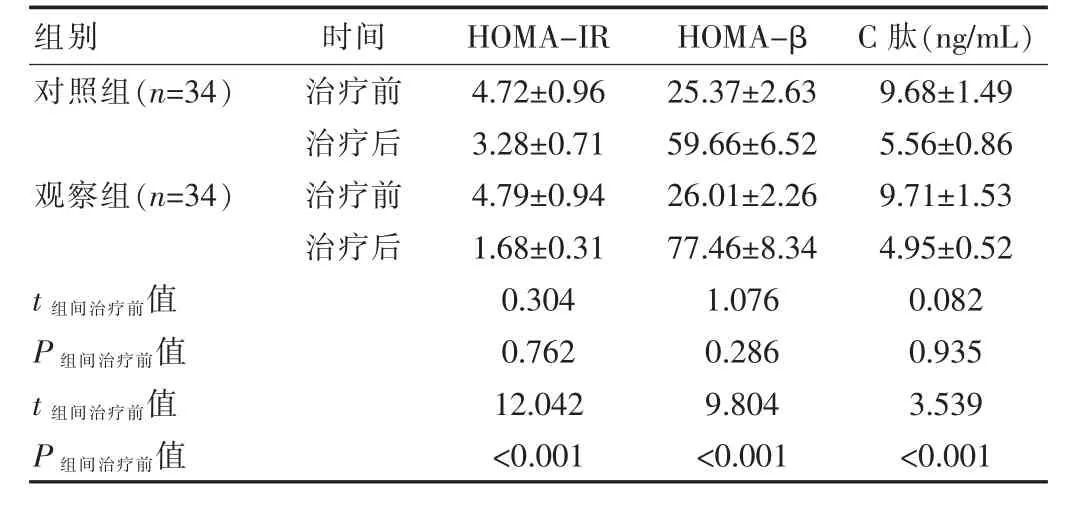
表1 兩組患者胰島素功能對比(±s)
組別 時間 HOMA-IR HOMA-βC肽(ng/mL)對照組(n=34)觀察組(n=34)治療前治療后治療前治療后t組間治療前值P組間治療前值t組間治療前值P組間治療前值4.72±0.96 3.28±0.71 4.79±0.94 1.68±0.31 0.304 0.762 12.042<0.001 25.37±2.63 59.66±6.52 26.01±2.26 77.46±8.34 1.076 0.286 9.804<0.001 9.68±1.49 5.56±0.86 9.71±1.53 4.95±0.52 0.082 0.935 3.539<0.001
2.2 兩組血糖相關指標比較
治療前,組間FPG、HbA1c、2 hPG差異無統計學意義(P>0.05);治療后,觀察組上述血糖指標均較低,差異有統計學意義(P<0.05),見表2。
表2 兩組患者血糖相關指標對比(±s)

表2 兩組患者血糖相關指標對比(±s)
組別 時間FPG(mmol/L)HbA1c(%)2 hPG(mmol/L)對照組(n=34)觀察組(n=34)治療前治療后治療前治療后t組間治療前值P組間治療前值t組間治療前值P組間治療前值9.48±1.36 5.38±1.38 9.53±1.39 4.58±1.23 0.149 0.881 2.523 0.014 8.73±1.96 8.34±1.38 8.78±1.93 7.63±1.31 0.106 0.916 2.176 0.033 13.96±1.48 7.63±1.63 13.82±1.56 6.54±1.37 0.379 0.705 2.985 0.004
2.3 兩組并發癥發生率比較
觀察組并發癥發生率(2.94%)低于對照組(17.65%),差異有統計學意義(P<0.05),見表3。
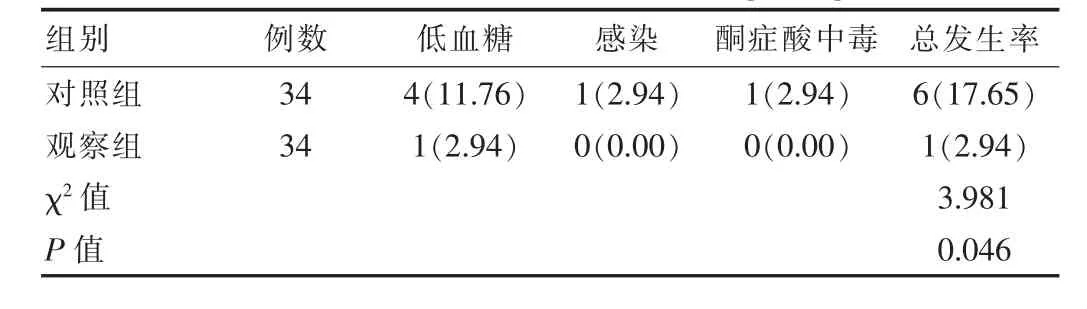
表3 兩組患者并發癥發生率對比[n(%)]
2.4 兩組新生兒指標比較
組間新生兒畸形發生率差異無統計學意義(P>0.05);觀察組巨大兒(2.94%)、呼吸窘迫(5.88%)、早產兒(2.94%)發生率低于對照組(17.65%、26.47%、20.59%),差異有統計學意義(P<0.05),見表4。
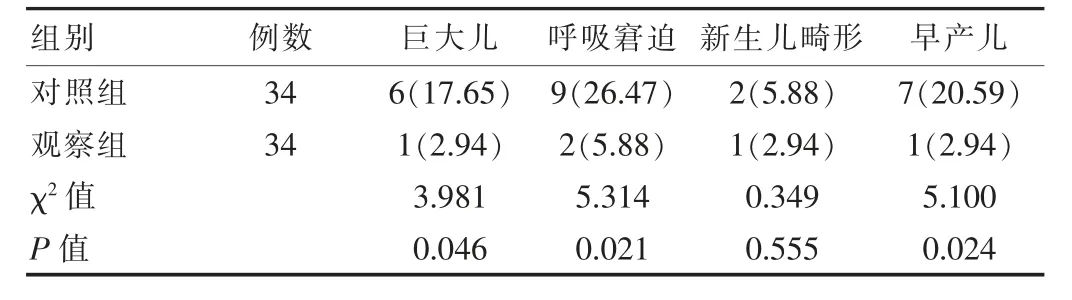
表4 兩組新生兒指標對比[n(%)]
2.5 兩組不良妊娠結局比較
觀察組羊水過多(0.00%)、妊娠期高血壓(2.94%)、剖宮產(11.76%)發生率低于對照組(14.71%、17.65%、35.29%),差異有統計學意義(P<0.05),見表5。

表5 兩組患者不良妊娠結局對比[n(%)]
3 討論
該次研究表明,速效胰島素類似物諾和銳對初診GDM患者有較好療效。①生物合成人胰島素(諾和靈R)是短效胰島素[7],中性溶液中的存在形式是六聚體,經解聚后為單體、二聚體,通過穿過毛細血管,增加起效時間,可以經由抑制肝臟內葡萄糖釋放、加速葡萄糖吸收而起到降糖效果,用藥30 min方能發揮療效,且降糖效果有限,容易發生低血糖事件[8];而諾和銳是速效胰島素類似物,能夠憑借電荷排斥效用,抑制胰島素二聚體、單體聚合[9],給藥后見效快,可以結合胰島素受體,促進葡萄糖攝取,減少肝臟分泌葡萄糖,所以降糖效果更為顯著,可以改善胰島素功能,因此,研究結果顯示,觀察組胰島素功能(HOMA-IR、HOMA-β、C肽)、血糖相關指標(FPG、HbA1c、2 hPG)更佳(P<0.05)。②較之諾和靈R,諾和銳能良好地模擬機體胰島素分泌[10],所以療效顯著,加之見效快,因此,可以增強血糖控制效果,減少血糖轉移,控制餐后血糖,減少夜間低血糖、嚴重低血糖等事件[11-12],降低并發癥風險,因此,觀察組并發癥發生率較低(P<0.05)。③諾和靈R可以促進葡萄糖轉化為脂肪、氨基酸,有助于調節糖代謝,且能抑制脂肪與糖原分解,從而抑制酮體產生,所以具有控制血糖效果,不過需餐前30 min用藥,部分患者容易遺忘,或是注射后未及時進食,容易出現乏力、眼花心悸、低血糖等癥狀,不利于母體及胎兒安全[13-15],而諾和銳餐前15 min用藥即可,不易遺忘,能夠在一定程度上提高用藥依從性,加之降糖效果確切,能夠減少胎兒、患者暴露在高血糖情況下的時間,有助于改善母嬰結局,因此,觀察組新生兒指標(巨大兒、呼吸窘迫、早產兒)更佳,不良妊娠結局更少(P<0.05)。
綜上所述,對初診GDM患者進行速效胰島素類似物諾和銳治療,療效確切、見效快,可以減少并發癥,改善母嬰結局,具有推廣價值。

