甘精胰島素聯用阿卡波糖治療老年糖尿病有效性
李平
山東省淄博市疾病預防控制中心,山東 淄博 255000
隨著生活水平和生活質量的提高,人們的生活習慣、飲食習慣發生了較大變化,隨之,多種慢性病的發生率不斷攀升。糖尿病是發生率頗高的慢性代謝性疾病,以高血糖為主要特征,該病的發生與遺傳、飲食習慣、行為習慣存在密切聯系,且目前臨床上尚無根治的特效方法。老年人的身體機能減弱,糖尿病的患病率提高,若未予以及時、長期且有效的治療,容易累及心血管、腦血管、腎臟,從而引發多種并發癥,增加了患者殘疾和死亡的風險。對于老年糖尿病患者的治療,盡快控制血糖是非常關鍵的,通過控制血糖可以延緩或避免并發癥,對患者胰島素的分泌功能形成保護,但在降糖的過程中容易出現低血糖,而低血糖可對機體造成非常嚴重損傷[1-3]。因此,選擇安全、有效的控糖用藥方案尤其重要。甘精胰島素是一種長效胰島素類似物,阿卡波糖是新型的口服降糖藥物,將兩種藥物聯合應用在老年糖尿病患者的治療上是否可以獲得較好的治療效果,并在日后的疾病治療上大面積推廣使用,這是該次研究的重點。選取2020年6月—2021年6月期間該院收治的124例老年糖尿病患者作為主要研究對象。現報道如下。
1 資料與方法
1.1 一般資料
選取124例老年糖尿病患者作為研究對象,以隨機數表法的原則分組,各62例。對照組男34例,女28例;年齡60~84歲,平均年齡(73.26±2.84)歲;病程2~14年,平均(7.84±1.65)年。觀察組男35例,女27例;年齡61~85歲,平均年齡(73.31±2.75)歲;病程3~15年,平均(7.92±1.58)年。兩組一般資料對比,差異無統計學意義(P>0.05),具有可比性。
納入標準:入組患者均明確診斷為糖尿病,符合糖尿病的相關診斷標準[4];病患年齡均≥60周歲;對甘精胰島素、阿卡波糖既往無過敏史或使用禁忌證;患者或家屬對研究知情同意,自愿參與研究。
排除標準:用藥依從性差,中途出現擅自增減藥量、擅自停藥的情況,或中途退出研究者;合并認知功能障礙、理解功能障礙者;同時參與其他醫學研究者;患有嚴重的糖尿病并發癥者[5]。
1.2 方法
對照組患者的治療方案:給予甘精胰島素(國藥準字J20140052,規格:3 mL∶300 U)行皮下注射,注射劑量為0.2 U/(kg·次),1次/d,治療時間為2個月。
觀察組患者在對照組的治療基礎上給予口服阿卡波糖(國藥準字H20213032,規格:50 mg),50 mg/次,1次/d,治療時間為2個月。
治療期間,嚴格控制患者的飲食,叮囑患者養成良好的生活習慣和行為習慣。
1.3 觀察指標
于治療前和治療后檢測兩組患者的血糖值,將治療前后患者的空腹血糖、餐后2 h血糖和糖化血紅蛋白的檢測結果進行組間、組內比較分析;統計觀察組和對照組患者的血糖達標時間、胰島素用量,并將兩項指標進行組間比較;于治療后檢測兩組患者的胰島素功能指標,主要包括空腹胰島素和餐后2 h胰島素,并將各項指標進行組間比較分析;對治療期間兩組患者的不良反應癥狀發生情況進行準確統計,主要包括惡心嘔吐、食欲不振、低血糖,計算比較兩組的不良反應發生率,以評估兩種治療方案的安全性。
判定治療效果的標準[6]:顯效:經治療后患者的空腹血糖、餐后2 h血糖值均恢復至正常,或血糖值下降超過治療前的40%,糖化血紅蛋白下降超過治療前的30%;有效:治療后患者的血糖值降低超過治療前的20%,但并未達到顯效的標準;無效:治療后患者的血糖值無明顯改善,或未達到有效的標準。
1.4 統計方法
采用SPSS 24.0統計學軟件進行數據分析,計量資料采用(±s)表示,進行t檢驗,計數資料采用[n(%)]表示,進行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者臨床治療效果比較
觀察組臨床總有效率高于對照組,差異有統計學意義(P<0.05)。見表1。
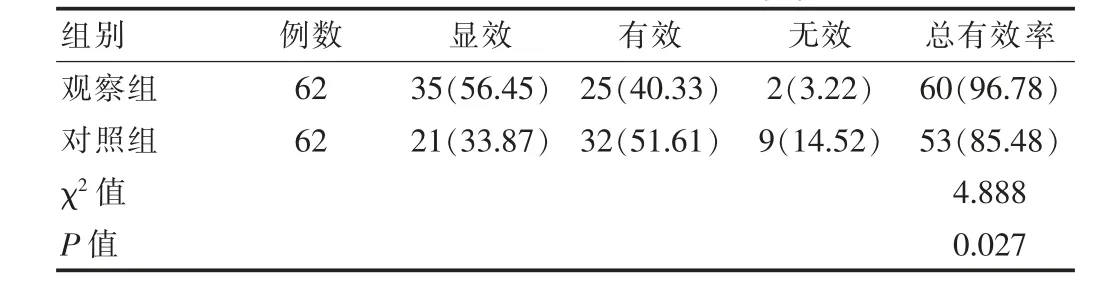
表1 兩組患者臨床療效比較[n(%)]
2.2 治療前與治療后兩組患者的血糖值波動情況比較
治療前,兩組患者的空腹血糖、餐后2 h血糖和糖化血紅蛋白差異無統計學意義(P>0.05);治療后和治療前相比,兩組患者的血糖值均降低,觀察組治療后患者的空腹血糖、餐后2 h血糖、糖化血紅蛋白均顯著低于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者治療前后血糖水平比較(±s)
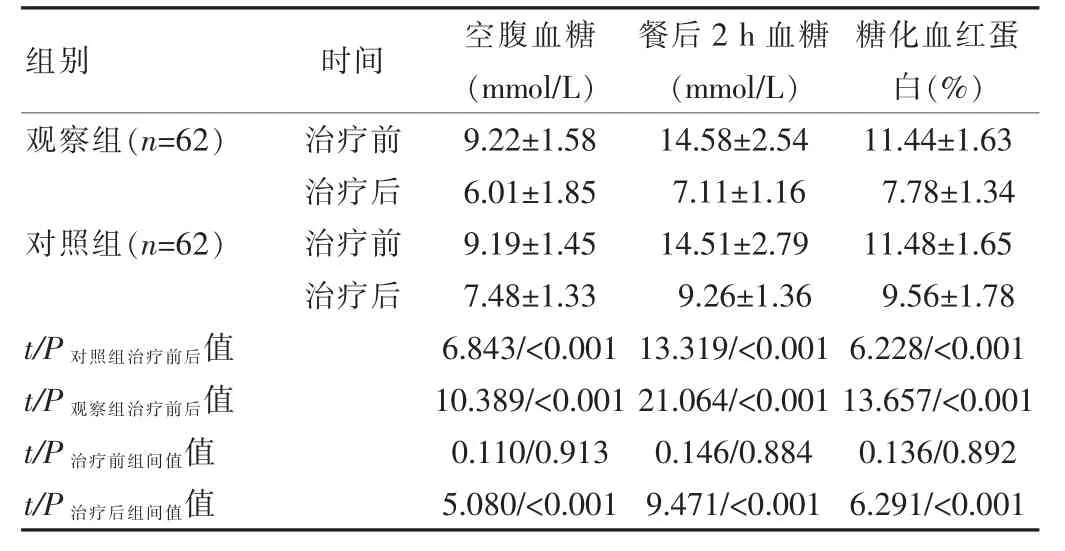
表2 兩組患者治療前后血糖水平比較(±s)
組別 時間 空腹血糖(mmol/L)餐后2 h血糖(mmol/L)糖化血紅蛋白(%)觀察組(n=62)對照組(n=62)治療前治療后治療前治療后t/P對照組治療前后值t/P觀察組治療前后值t/P治療前組間值值t/P治療后組間值值9.22±1.58 6.01±1.85 9.19±1.45 7.48±1.33 6.843/<0.001 10.389/<0.001 0.110/0.913 5.080/<0.001 14.58±2.54 7.11±1.16 14.51±2.79 9.26±1.36 13.319/<0.001 21.064/<0.001 0.146/0.884 9.471/<0.001 11.44±1.63 7.78±1.34 11.48±1.65 9.56±1.78 6.228/<0.001 13.657/<0.001 0.136/0.892 6.291/<0.001
2.3 兩組患者的血糖達標時間和胰島素用量比較
觀察組患者的血糖達標時間短于對照組,患者的胰島素用量少于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者血糖達標時間、胰島素用量比較(±s)

表3 兩組患者血糖達標時間、胰島素用量比較(±s)
組別血糖達標時間(d) 胰島素用量(U)觀察組(n=62)對照組(n=62)t值P值3.96±0.58 5.54±0.47 16.665<0.001 40.15±4.62 53.28±4.47 16.082<0.001
2.4 治療后兩組患者的空腹胰島素和餐后2 h胰島素比較
觀察組空腹胰島素為(5.25±1.05)mU/L,對照組空腹胰島素為(3.35±1.04)mU/L,差異有統計學意義(t=10.123,P<0.05)。
觀察組餐后2 h胰島素為(17.94±2.65)mU/L,對照組餐后2 h胰島素為(13.21±2.24)mU/L,差異有統計學意義(t=10.734,P<0.05)。
2.5 治療期間觀察組與對照組的不良反應發生率比較
治療期間觀察組和對照組患者均出現了一些不良反應癥狀,經統計比較,兩組的不良反應發生率相比,差異無統計學意義(P>0.05)。見表4。
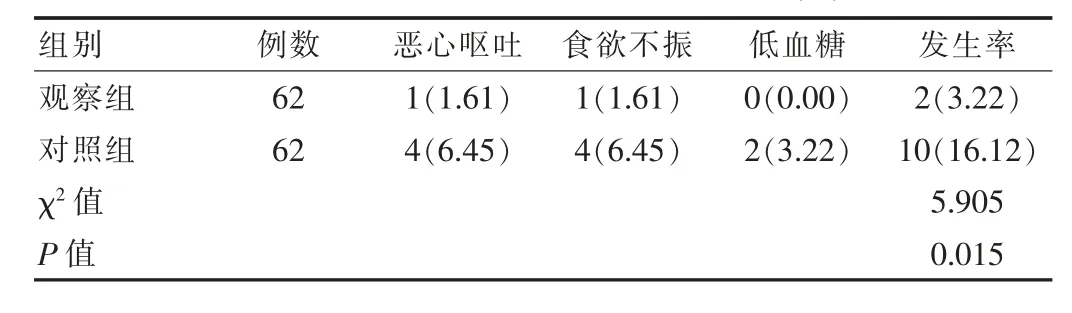
表4 兩組患者不良反應發生率比較[n(%)]
3 討論
糖尿病在臨床上的發生率較高,患者的病程長,血糖反復升高或降低均會對機體造成嚴重影響。老年人是糖尿病的主要患病群體,老年人自身的身體機能減退,免疫力下降,患糖尿病的風險較高,而老年人患糖尿病后其身體長期處于血糖異常增高的狀態,會加重患者眼部、神經系統和腎臟的負擔,進而引起視網膜病變、周圍神經性病變、糖尿病足、糖尿病腎病等系列并發癥[7-9],增加了患者殘疾和死亡的風險,危害患者的生命健康和生活質量。在目前現有醫療技術水平范圍內,糖尿病依然是無法被徹底治愈的疾病,但通過控制飲食、養成良好生活習慣同時使用降糖藥物,是可以保持血糖穩定的。由于老年患者的身體條件相對較差,因此,在選擇治療藥物時更加慎重,需要兼顧藥物的有效性和安全性,選擇最適合老年糖尿病患者的控糖藥物[10]。
胰島素是目前臨床上用于糖尿病治療的最主要手段,甘精胰島素是常用的胰島素類型,屬于人胰島素類似物,能夠從外源性途徑補充糖尿病患者機體內缺乏的胰島素,對機體內的糖代謝起到調節作用,并對機體葡萄糖的形成起到抑制性作用,繼而降低血糖水平[11-12]。同時,甘精胰島素在中性pH溶液中的溶解度相對較低,能夠對蛋白水解形成阻斷,從而促進蛋白質的合成,這對于提高機體的免疫力和抵抗力有積極意義。除甘精胰島素外,阿卡波糖在老年糖尿病治療上也被廣泛運用。這是一種非胰島素促進類的口服降糖藥物,由于糖尿病患者血液中的葡萄糖吸收需要有分解葡萄糖淀粉酶,此類酶是由α葡萄糖苷酶分解生成[13-14]。阿卡波糖作為α葡萄糖苷酶抑制劑,能夠對葡萄糖苷酶的活性形成有效抑制,降解碳水化合物的活性,使食物進入胃腸道內分解葡萄糖的速率減慢,有利于降低患者的餐后血糖水平。同時,阿卡波糖對碳水化合物降解和葡萄糖淀粉酶合成還有一定的阻斷作用,未降解的碳水化合物可以進入到小腸后段,刺激胰高血糖樣肽-1,增加分泌量,進而調節機體的胰島素分泌水平,減輕胰島素抵抗力,從而發揮更持續、更長久的降糖、控糖效果[15]。該研究旨在比較單用甘精胰島素與甘精胰島素聯合阿卡波糖兩種方案在老年糖尿病治療上的臨床效果,研究結果提示后者聯合用藥的治療優勢更為突出。經聯合用藥治療的患者,總有效率可達到96.78%,高于單獨用藥的總有效率(85.48%)(P<0.05)。聯合用藥患者的空腹血糖從(9.22±1.58)mmol/L降低至(6.01±1.85)mmol/L,餐后2 h血糖從(14.58±2.54)mmol/L降低至(7.11±1.16)mmol/L,糖化血紅蛋白從(11.44±1.63)%降低至(7.78±1.34)%。聯合用藥患者的血糖控制時間更短,胰島素用量更少,且治療后患者的空腹胰島素和餐后2 h胰島素水平更低(P<0.05),明確體現出了聯合用藥的有效性。此外,無論是聯合用藥還是單獨用藥的患者在治療期間均出現了一些不良反應癥狀,但兩組的發生率并無明顯差異,且未經特殊干預患者的病癥均緩解,這說明聯合用藥是具備一定安全性的。
綜上所述,采用甘精胰島素聯合阿卡波糖治療老年糖尿病的效果顯著,可發揮兩種藥物的各自優勢和協同作用,更有利于平穩降糖、合理控糖,從而提高患者的生活質量。

