非酒精性脂肪肝患者血脂、血糖及肝功能的檢驗結果探討
金偉 高曼秋
摘要:目的 探究非酒精性脂肪肝患者血脂、血糖及肝功能檢驗結果 ,為臨床診治工作提供科學的參考數據。方法 納入我院 2020 年 1 月至2021 年 8 月間收治的非酒精性脂肪肝患者60例作為觀察組和同期健康體檢者60例作為對照組進行研究,分析對比其檢驗結果。 結果 ? 經過比對分析,觀察組TG 、TC 、Glu 及LDL—C 水平顯著高于對照組 ,HDL-C 顯著低于對照組 ,差異具有顯著意(P<0.05);觀察組的肝功能指標ALT、AST、GGT顯著高于對照組 , 差異有統計學意義(P< 0.05);兩組受檢者診斷準確率均相對較高,差異不顯著(P>0.05)。結論 對非酒精性脂肪肝患者進行監測血糖、血脂、肝功能等生化指標,具有明顯效果,檢驗準確率高,可為臨床進一步診斷與治療提供科學依據。
關鍵詞:非酒精性脂肪肝;血脂;血糖;肝功能
【中圖分類號】R575 【文獻標識碼】A 【文章編號】1673-9026(2022)01--01
隨著我國居民生活水平的不斷改善,高脂肪、高熱量飲食結構及運動嚴重缺乏等不良生活習慣的普遍,導致非酒精性脂肪肝的發病率不斷上升,發病人群范圍不斷擴大,且呈年輕化趨勢[1-2]。非酒精性脂肪肝患者與酒精性脂肪肝患者兩者肝臟組織病理機制改變基本相同,其主要區別在于有無過量飲酒史。早確診,早干預可有效控制非酒精性脂肪肝疾病的進展與惡化[3]。目前,生化檢驗是早期診斷該疾病的重要參考依據。基于此,本研究納入我院120例患者進行生化檢驗,并對非酒精性脂肪肝患者及健康體檢者結果進行分析比對,探討其效果。
1資料與方法
1.1一般資料
納入我院 2020 年 1 月至2021 年 8 月間收治的非酒精性脂肪肝患者60例作為觀察組,其中男性32例,女性28例,年齡45 -80歲,平均年齡(63.43±10.8)歲,病程1-4年,平均病程(1.78±0.48)年。 選取同期來我院進行健康體檢的患者60例作為對照組,其中男性34名,女性26名,年齡46- 81歲,平均年齡(64.52±11.21)歲,該組患者排除糖尿病、高血壓等慢性疾病,并排除長期飲酒。 兩組研究對象的一般資料差異無統計學意義(P>0.05),具有可比性。
納入標準:
(1)符合2006年修訂的肝臟疾病診療標準[3],經病理確診為非酒精性脂肪肝
(2)入組患者及家屬知曉本次研究并對《知情同意書》簽字;
(3)本次研究符合相關倫理委員會要求 。
排除標準:
(1)長期飲酒病史;
(2)合并病毒性肝炎脂肪肝等其他肝病;
(3)合并嚴重心腦血管疾病;
(4)合并認知、精神障礙 ;
1.2方法
參與本次研究的所有入組患者均需進行實驗室生化檢查。告知患者檢查前3天,避免進食油膩、辛辣、刺激的食物。檢查當天空腹狀態下,抽取5ml靜脈血液作為檢查標本,對標本進行抗凝及離心處理,使用全自動生化分析儀進行分析[4-5]。
1.3觀察指標
1.3.1 ?比較兩組患者空腹血糖(Glu),標準范圍 3.8~6.2mmol/L
;總膽固醇(TC),標準范圍2.7~5.8mmol/ L;三酰甘油(TG),標準范圍0.4~1.7mmol/ L;谷酰轉肽酶(GGT),標準范圍5~50U/L;低密度脂蛋白膽固醇(LDL—C),標準范圍1.5~3.4mmol/L;高密度脂蛋白膽固醇(HDL-C),標準范圍 0.9~1.8mmol/L;丙氨酸氨基轉移酶(ALT),標準范圍 0~40U/L;天冬氨酸氨基轉移酶(AST),標準范圍0~40U/L。
1.3.2比較兩組患者的診斷準確率
1.4統計學方法
采用 SPSS25.0 軟件分析數據,計量資料采用(均數 ± 標準差)表示,組間比較采用 t 檢驗。計數資料采用(率)表示,組間比較采用X2檢驗,P < 0.05 為差異有統計學意義。
2結果
2.1對比兩組受檢者的生化檢驗指標情況
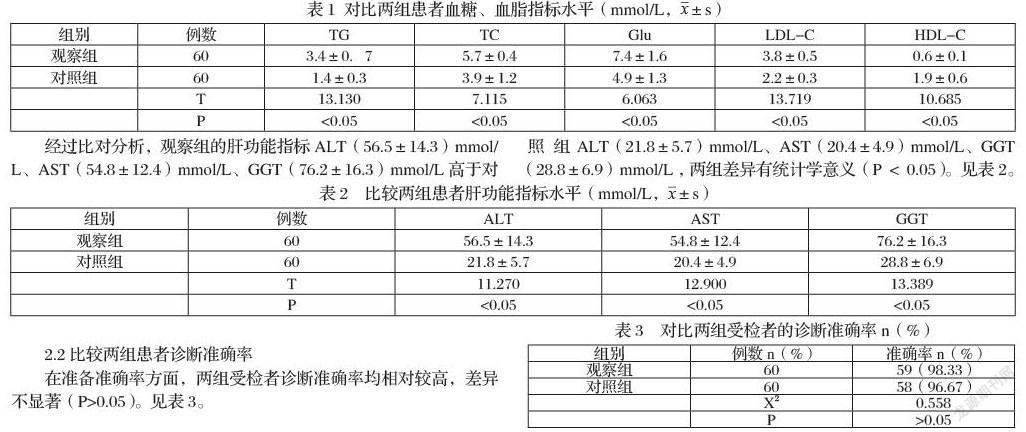
經過比對分析,觀察組TG(3.4±0.7)mmol/L、TC(5.7±0.4)mmol/L、Glu(7.4±1.6)mmol/L及LDL—C(3.8±0.5)mmol/L水平顯著高于對照組TG(1.4±0.3)mmol/L、TC(3.9±1.2)mmol/L、Glu(4.9±1.3)mmol/L及LDL—C(2.2±0.3)mmol/L,差異具有顯著意義(P<0.05),HDL-C(0.6±0.1)mmol/L顯著低于對照組HDL-C(1.9±0.6)mmol/L,差異具有顯著意義(P<0.05)。見表1。
經過比對分析,觀察組的肝功能指標ALT(56.5±14.3)mmol/L、AST(54.8±12.4)mmol/L、GGT(76.2±16.3)mmol/L高于對照組ALT(21.8±5.7)mmol/L、AST(20.4±4.9)mmol/L、GGT(28.8±6.9)mmol/L ,兩組差異有統計學意義(P< 0.05)。見表2。
2.2比較兩組患者診斷準確率
在準備準確率方面,兩組受檢者診斷準確率均相對較高,差異不顯著(P>0.05)。見表3。
3討論
非酒精性脂肪肝是指排除酒精引起,由病毒性肝炎、代謝因素等其他原因引起的肝細胞彌漫性病變。有研究[5]表明,約有5%~15%的非酒精性脂肪肝患者隨著疾病的進展,發展為肝纖維化。 非酒精性脂肪肝與攝入食物熱量過高、脂肪過高、精神緊張、工作壓力大、運動量偏少等不良生活習慣有關。其中,患者的高脂、高熱量不良飲食習慣對該疾病的發生密切相關。
肝臟為人體脂類代謝中的樞紐與中心,是與糖代謝相關的各類激素的靶器官。肝臟中的脂肪含量與攝入的食物關系密切,通過水解酶消化攝入食物中的脂肪,TG被小腸上皮吸入血液中,隨著血液循環流入肝臟,經過肝竇中的枯否細胞不斷分解TG,最后導致形成脂肪酸和甘油。經過線粒體氧化肝細胞內的脂肪酸 ,部分被分解并釋放能量,部分被氧化后的脂肪酸則重新進行酯化,并合成TC、磷脂和TG。極低密度脂蛋白顆粒的產生是由于TG與載脂蛋白相結合,并進入血液。過量的TG生成,會加重肝臟的負擔,導致肝臟中大量沉積TG,形成脂肪肝。說明,TG與脂肪肝的形成關系密切。另外,維生素、蛋白質和脂肪不能在肝臟中進行代謝,并且可降解糖代謝等相關激素,說明脂肪肝可影響機體的血糖代謝、血脂代謝[7-8]。當非酒精性脂肪肝患者產生胰島素抵抗、高胰島素血癥時,影響肝糖原的合成,導致機體內血糖指數偏高卻無法轉化,糖調節出現明顯受損,甚至會引起肝源性糖尿病。正常的腸道蠕動會受到高血糖的影響,使腸道通透性增加導致過量吸收內毒素,促進TNF-a的釋放,加快形成非酒精性脂肪肝[9]。
臨床上,ALT、AST、GGT是肝功能的常用酶學檢測指標。ALT在肝細胞漿內的濃度要高于血清中。ALT的濃度隨著肝細胞受損的加重會不斷升高。若肝細胞壞死達到1%,ALT濃度會成倍增加。心肌細胞為所有細胞組織中AST含量最高的部位,肝臟細胞中含量偏少,血清中含量極低。在肝臟細胞中,肝細胞線粒體含AST最高, 在肝細胞損害時,AST水平明顯升高。健康人群中,血清GGT主要來源于肝臟,在出現肝外膽管和肝內膽管梗阻時,GGT水平會明顯上升[10-11]。
本研究中,經過對兩組患者各項生化指標比對,結果顯示,觀察組TG 、TC 、Glu及LDL—C 水平顯著高于對照組 ,差異具有顯著意義(P<0.05),HDL-C顯著低于對照組,差異具有顯著意義(P<0.05) 。證實非酒精性脂肪肝可影響患者血脂、血糖水平發生變化,可見對患者加強血脂、血糖的監測能夠及時發現脂肪肝并采取有效的防治措施[12]。觀察組的肝功能指標ALT 、AST 、GGT 高于對照組,兩組差異有統計學意義(P< 0.05);證實非酒精性脂肪肝患者會影響肝功能指標的變化,會導致肝細胞壞死或損傷,因此加強對患者肝功能指標的監測,對臨床的進一步診治具有顯著的意義[13-14]。 兩組受檢者診斷準確率均相對較高,差異不顯著(P>0.05)。由此可見,實驗室生化檢驗對非酒精性脂肪肝的診斷準確性較高。
綜上所述,非酒精性脂肪肝患者較健康人群,其血糖、血脂、肝功能指標水平偏高,在臨床診治過程中做好生化指標監測,對疾病的診療和預防具有積極的意義,值得廣大臨床推廣應用。
參考文獻:
[1]孫學法.非酒精性脂肪肝患者血脂、血糖及肝功能檢驗的價值及檢出率分析[J].健康大視野,2021,(5):8.
[2]王合珍,張慶亭,張蘭軍.非酒精性脂肪肝患者血脂、血糖與肝功能的檢驗結果分析[J].中國當代醫藥,2014,21(10):178-179.
[3]蘇錦良.非酒精性脂肪肝患者血脂、血糖及肝功能的檢驗價值[J].齊齊哈爾醫學院學報,2017,38(2):166-167.DOI:10.3969/j.issn.1002-1256.2017.02.018.
[4]嚴紅平,賈建江.非酒精性脂肪肝患者血脂、血糖及肝功能檢驗分析[J].健康大視野,2019,(9):258.DOI:10.3969/j.issn.1005-0019.2019.09.416.
[5]蘇錦良.非酒精性脂肪肝患者血脂、血糖及肝功能的檢驗價值[J].齊齊哈爾醫學院學報,2017,38(2):166-167.DOI:10.3969/j.issn.1002-1256.2017.02.018.
[6]靳四海.非酒精性脂肪肝患者血脂、血糖和肝功酶學指標水平的研究[J].中國當代醫藥,2015,(21):106-107,110.
[7]劉俊蓮.血脂、血糖聯合肝功能檢驗在非酒精性脂肪肝診斷中的應用價值分析[J].現代診斷與治療,2021,32(10):1640-1641.
[8]羅榮華,羅一鈞,楊建林,曾江.非酒精性脂肪肝患者血脂、血糖與肝功能檢驗的 效果對比分析[J].當代醫學,2017,23(31):63-65.DOI:10.3969/j.issn.1009-4393.2017.31.026.
[9]李向紅,李玉軍,康璇.非酒精性脂肪肝患者血脂血糖與肝功能檢驗的效果對比分析[J].中國藥物與臨床,2018,18(11):2048-2050.DOI:10.11655/zgywylc2018.11.086.
[10]劉敬.血脂與血糖及肝功能檢測對非酒精性脂肪肝患者臨床意義探討#[J].中國醫藥導刊,2016,18(1):3-4.DOI:10.3969/j.issn.1009-0959.2016.01.002.
[11]余江,馬娜.非酒精性脂肪肝患者血脂、血糖與肝功能檢驗結果分析[J].中國保健營養,2021,31(25):253.
[12]陳華秋.非酒精性脂肪肝患者血脂、血糖、肝功能檢驗價值分析[J].中國保健營養,2019,29(20):323-324.
[13]李欣欣.血糖血脂水平輔助肝功能指標檢驗用于非酒精性脂肪肝評定的臨床價值[J].中國保健營養,2021,31(23):59.

