p16/Ki-67雙染對高危型人乳頭瘤病毒陽性婦女的分流作用
楊寶華, 徐 靈, 朱修香, 夏子茵, 謝曉麗, 曹云桂
1. 上海市閔行區中心醫院婦產科,上海 201199 2. 上海市閔行區中心醫院病理科,上海 201199 3. 上海市嘉定區婦幼保健院,上海 201800
子宮頸癌是女性最常見的惡性腫瘤之一,且近年有年輕化趨勢。2020年GLOBOCAN報告[1]顯示:在中低人類發展指數國家中,宮頸癌的發病率和死亡率均高居女性惡性腫瘤的第2位。人乳頭狀瘤病毒感染常見,多為一過性感染,易被人體自身免疫系統清除,其中高危型人乳頭瘤病毒(high-risk human papilloma virus, HR-HPV)持續感染是宮頸癌的重要病因[2-3]。因此,2019年美國陰道鏡和宮頸病理協會(ASCCP)《基于風險的宮頸癌篩查結果異常的管理共識》[4]建議將單獨HR-HPV或HR-HPV與細胞學檢查聯合用于作為宮頸癌初篩,對單獨HR-HPV初篩呈陽性的婦女采用細胞學檢查進行分流。但細胞學主觀性強,且我國細胞學醫師較少。
2020年11月WHO發布《加速消除宮頸癌全球戰略》,要求2030年70% 的35~45歲女性接受宮頸癌精準篩查。為了達到這一目標,須尋找新的生物學標志物,從而對HR-HPV呈陽性婦女進行有效分流,這是我國亟待解決的問題。已有研究[5-7]發現,HR-HPV的E7癌基因整合至宮頸上皮細胞,破壞了細胞的正常周期,引起包括Ki-67、p16蛋白在內的原本正常的細胞增殖蛋白異常表達。因此,本研究探討p16/Ki-67免疫細胞化學雙染對HR-HPV陽性患者的分流作用,現報告如下。
1 資料與方法
1.1 一般資料 隨機選取2019年9月至2020年5月于上海市閔行區中心醫院婦科門診就診,初篩為HR-HPV陽性的婦女776例,對其進行以下3項檢查:宮頸液基薄層細胞學檢測(thinprep cytologic test,TCT)、p16/Ki-67細胞學雙染以及陰道鏡定位下宮頸活檢。本研究獲得上海市閔行區中心醫院倫理委員會批準(2018-批件-011-01K),患者經知情告知表示愿意參加本次課題。
納入標準:(1)年齡25~65歲;(2)有宮頸;(3)有性生活史;(4)身體狀況允許進行宮頸癌篩查。排除標準:(1)既往因子宮頸病變或宮頸癌接受過治療;(2)合并嚴重影響生命體征平穩的疾病;(3)妊娠期婦女;(4)接診前48 h內有陰道用藥史;(5)接診前48 h內有性生活;(6)盆腔急性炎癥;(7)急性陰道炎;(8)陰道流血;(9)不愿意參加本研究或未進行陰道鏡下宮頸活檢。
1.2 脫落細胞采集及HPV分型檢測 用擴陰器將宮頸充分暴露,將宮頸刷尖端置入宮頸管內,宮頸刷其余部分盡可能覆蓋宮頸移行帶,用一定的壓力按照逆時針或順時針同方向旋轉宮頸刷5~8周。將宮頸刷頭推入裝有保存液瓶中,宮頸脫落細胞采集完成。脫落細胞用于TCT和p16/Ki-67免疫細胞化學雙染檢查。采集的脫落細胞用于HPV分型時用HPV專用刷,用同樣的方法取材,刷頭置于HPV細胞保存液。根據HPV與宮頸癌的關系,將HPV分為低危型、中危型和高危型。
用羅氏聚合酶鏈式反應技術進行HR-HPV分型,分為HPV16、 HPV18和HPV其他12型(HPV31、33、35、39、45、51、52、56、58、59、66、68型)。
1.3 觀察指標及判讀
1.3.1 TCT TCT由2位高年資中級職稱醫師進行判讀,如有疑義,由高級職稱醫師進行復驗。細胞學閱片采用2001版the Bethesda System(TBS)描述性診斷系統,結果分為鱗狀上皮細胞異常和腺細胞異常。鱗狀上皮細胞異常分為未見上皮內病變細胞和惡性細胞(NILM)、無明確診斷意義的不典型鱗狀細胞(ASCUS)、不能除外高級別鱗狀上皮內病變的不典型鱗狀細胞(ASC-H)、低級別鱗狀上皮內病變(LSIL)、高級別鱗狀上皮內病變(HSIL)和鱗狀細胞癌。腺細胞異常分為不典型腺上皮、原位腺癌和腺癌。將ASCUS及以上病變(ASCUS、ASC-H、LSIL、HSIL、鱗狀細胞癌、不典型腺上皮、原位腺癌和腺癌)記為細胞學陽性。
1.3.2 p16/Ki-67蛋白雙染 p16/Ki-67檢測采用羅氏公司的CINtec PLUS技術,結果由2位經過培訓的病理科醫師判讀。p16位于細胞質中,呈棕色染色,Ki-67的位于細胞核內,呈紅色染色。1個及以上宮頸上皮細胞內同時存在棕色細胞質染色和紅色細胞核染色為細胞學陽性,反之為陰性。
1.3.3 組織學病理 由經驗豐富的宮頸專科醫師進行陰道鏡檢查以及活檢,活檢組織進行蘇木精-伊紅(H-E)染色和p16免疫組化染色。活檢結果由2位高年資中級職稱以上醫師進行判讀,如有疑義,由高級職稱醫師進行復驗。HSIL、宮頸原位腺癌和宮頸癌為組織學陽性(HSIL+);LSIL、濕疣樣變、宮頸慢性炎、宮頸息肉等為組織學陰性(HSIL-)。
1.4 陰道鏡轉診策略及HSIL+檢出比較 出現以下情況時轉診陰道鏡:HPV16/18陽性(策略1);HR-HPV其他12型陽性且p16/Ki-67雙染陽性(策略2);HR-HPV其他12型陽性且TCT陽性(策略3)。比較3種陰道鏡轉診策略宮頸HSIL+的檢出率,以及每發現1例HSIL+所需的陰道鏡轉診頻數,頻數=陰道鏡轉診例數/HSIL+例數。

2 結 果
2.1 基本情況 776例HR-HPV陽性受試者,HPV16/18型陽性152例,其他12型陽性624例,患者平均年齡為(43.16±12.97)歲。 其中正常或炎性病變430例,LSIL患者272例,HSIL患者65例,鱗狀細胞癌9例。
2.2 2種檢測方法宮頸病變檢出率比較 結果(表1)顯示:776例HR-HPV呈陽性受試者中,p16/Ki-67(趨勢χ2=141.324,P<0.001)和TCT(趨勢χ2=81.328,P<0.001)的檢出率均隨宮頸病變病理級別的增高而上升。其中,p16/Ki-67對HSIL的檢出率明顯高于TCT陽性率(72.3%vs47.7%,P=0.004)。
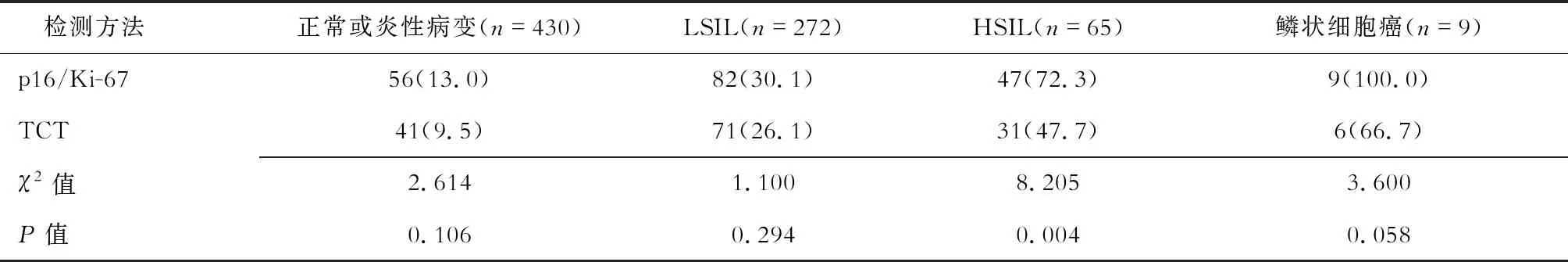
表1 p16/Ki-67和TCT對HR-HPV陽性受試者宮頸病變的檢出情況比較 n(%)
2.3 2種檢測方法檢出HSIL+病變有效性比較 p16/Ki-67顯示HSIL+病變陽性56例、陰性18例,TCT顯示HSIL+病變陽性37例、陰性37例。結果(表2)顯示:與TCT比較,p16/Ki-67預測HSIL+病變有更高的靈敏度(75.7%vs50.0%,χ2=10.445,P=0.001)和陰性預測值(96.9%vs94.1%,χ2=5.482,P=0.019);2種方法特異度和陽性預測值差異無統計學意義。
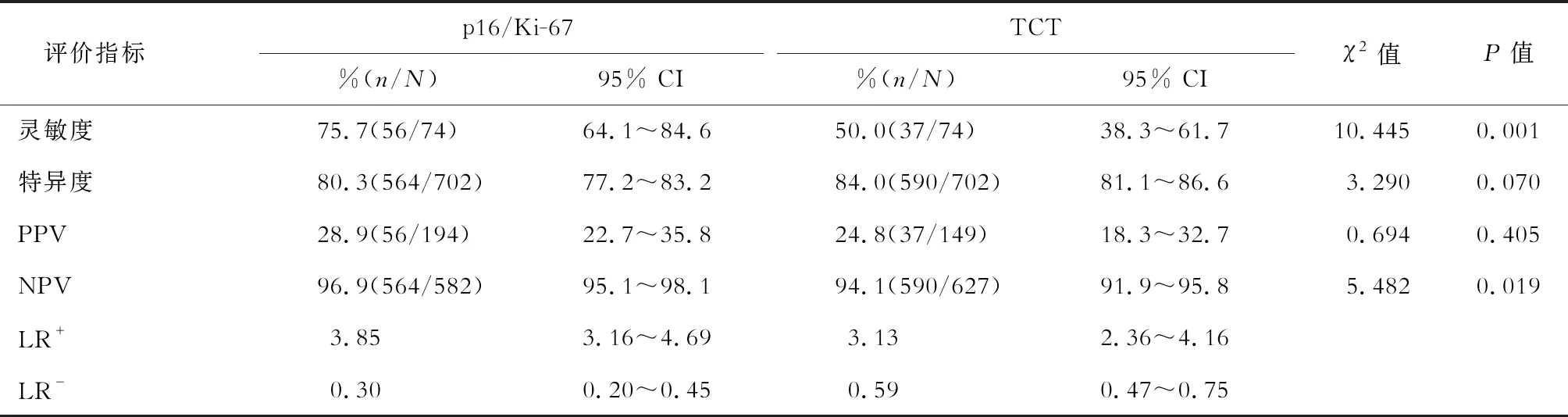
表2 2種檢測方法檢出HR-HPV陽性受試者宮頸HSIL+有效性比較 n(%)
2.4 不同陰道鏡轉診策略HSIL+檢出情況 在HPV陽性受試者中,轉診陰道鏡后檢出74例HSIL+患者,結果(表3)顯示:策略1與策略2對宮頸HSIL+的檢出率相似;策略1每發現1例HSIL+所需的陰道鏡轉診頻數最少,與策略3差異有統計學差異(χ2=4.41,P=0.036)。

表3 不同陰道鏡轉診策略每檢出1例宮頸HSIL+所需的陰道鏡轉診頻數 n(%)
3 討 論
p16蛋白是一種細胞周期依賴性蛋白激酶抑制劑,參與 pRB介導的細胞周期調控,是細胞周期的制動劑,在G0期表達。當HR-HPV持續感染,而將E7癌基因整合至宮頸上皮細胞時,E7蛋白高表達,破壞pRB與E2F的結合,使其功能受損,進而引起細胞增殖失調,p16的過度表達。有研究[8]認為≥99%的宮頸鱗狀上皮內高級別病變及以上組織中p16為陽性,而正常宮頸組織中p16陽性率不到5%。Ki-67是一種標志細胞周期進展及增殖期細胞的核抗原基因,G0期表達缺失,僅在G1、S、G2期和M期表達。因此,一般生理機能正常的細胞中,p16和Ki-67表達不會同時出現。p16和Ki-67在同一細胞中同時被檢測到可作為細胞周期失調的標志[9-11]。有研究將p16/Ki-67雙染檢測應用于細胞學分流[7,12]和HR-HPV分流[13-15]。本研究采用羅氏CINtec PLUS技術,即p16/Ki-67全自動免疫細胞化學雙染法,對HR-HPV陽性患者進行分流。結果發現,p16/Ki-67與TCT對HR-HPV陽性受試者宮頸病變檢出率隨宮頸病變病理級別的增高而上升,與相關研究[16-17]一致。
本研究中,在HR-HPV陽性受試者中,p16/Ki-67與TCT檢出HSIL+病變的特異度和陽性預測值相似,但有更高的靈敏度和陰性預測值(P<0.05),與國內外研究[18-19]結果相符。究其原因可能與以下因素有關:(1)p16/Ki-67免疫細胞雙染為在細胞水平進行蛋白檢測,而蛋白的變化較TCT形態學的改變更早。(2)p16/Ki-67雙染閱片中識別異常細胞時主要根據p16/Ki-67的顏色分布,較根據細胞形態判斷容易,只要經過短期培訓即可掌握,且不同的閱片醫師判斷結果之間具有較高的符合度。而TCT閱片主要依賴于細胞形態,缺乏客觀指標,細胞學醫師經驗不足或其他主觀因素可導致宮頸癌前病變和宮頸癌的漏診或誤診[20]。此外,細胞學檢查醫生的培訓、質量控制等都對醫療資源需求較大,使其培訓難于免疫蛋白染色。
《基于風險的宮頸癌篩查結果異常的管理共識》[2]指出:對于HPV16/18型陽性受檢者,即使細胞學陰性,其發生高級別鱗狀上皮內病變和隱匿性癌的風險也較高,建議進行陰道鏡檢查。根據指南,本研究比較了3種HPV陽性受檢者的陰道鏡轉診策略,HPV16/18陽性直接轉診陰道鏡,HR-HPV其他12陽性且p16/Ki-67雙染陽性以及HR-HPV其他12陽性且TCT陽性轉診陰道鏡,發現HR-HPV其他12陽性且p16/Ki-67雙染陽性轉診陰道鏡HSIL+檢出率與HPV16/18陽性直接轉診陰道鏡相似,但陰道鏡轉診率低且每發現1例HSIL+所需的陰道鏡轉診頻數更少,因此該策略可以減少醫療資源浪費,進而提高經濟效益。該結果與Wright等[21]和Uijterwaal等[22]的研究相吻合。因此,在細胞學醫師和陰道鏡專業醫師缺乏的情況下,用該方法能提高宮頸癌及其癌前病變的檢出率。
綜上所述,p16/Ki-67免疫細胞化學雙染操作簡單、結果容易判讀,具有較好的客觀性和可重復性。HR-HPV陽性受檢者用p16/ Ki-67分流具有較高應用價值,尤其對于HSIL+病變分流有較高的靈敏度、特異度和較低的陰道鏡轉診率。因此,該方法有望成為病理學和陰道鏡醫師缺乏地區HR-HPV陽性婦女宮頸癌及其癌前病變篩查的新方法。本研究對象為隨機抽取的門診就診患者,屬于機會性篩查,病例相對較少,須擴大HR-HPV陽性受試者p16/Ki-67雙染樣本量,并進行多中心、群體篩查來進一步證實該方法的有效性。
利益沖突:所有作者聲明不存在利益沖突。

