50例非小細胞肺癌中EGFR的基因檢測及臨床病理意義
董春龍 黃顏青 鄧春紅
肺癌是目前世界各國癌癥發病率和死亡率均較高的惡性腫瘤,排列在前三位甚至首位,非小細胞肺癌(non-small cell lung cancer,NSCLC)在肺癌中占比高達85%[1]。傳統的化療及放療手段由于缺乏特異性,僅獲取的短期療效,同時亦給患者帶來較大的副作用,且研究[2]發現傳統治療非小細胞肺癌的5年生存率低于20%。近年來表皮生長因子受體(epidermal growth factor receptor,EGFR)日漸成為NSCLC的一種新型治療靶點。EGFR基因檢測包含4個外顯子(18、19、20、21),當其中任一個發生突變,均可應用EGFR受體抑制劑即酪氨酸激酶抑制劑(tyrosine kinase inhibitor,TKI)治療[3]。本研究旨在探討NSCLC患者的EGFR基因情況,并分析其與NSCLC患者的臨床病因的關系,以明確靶向治療的臨床依據。
1 資料與方法
1.1 一般資料
選取茂名市中醫院病理科2012年1月—2018年6月期間經肺穿刺及外科手術切除的50例非小細胞肺癌患者作為研究對象,所有標本穿刺或切除前均未進行放療、化療。50例患者中男29例,女21例,年齡34~79歲,平均年齡(61.9±14.5)歲,吸煙18例,TNM分 期(tumor node metastasis classification),Ⅰ期14例,Ⅱ期8例,Ⅲ期24例,Ⅳ期4例,病理類型:腺癌40例,鱗癌8例,肉瘤樣癌2例。50份標本均為合格標本,患者標本采集前均未接受化療、放療或其他抗癌治療。
1.2 EGFR基因突變檢測
1.2.1 石蠟標本的采集 經病理證實腫瘤細胞含量≥10%,使用一次性刀片連續切取石蠟包埋組織5 μm厚,共8~10張,使用二甲苯脫蠟、無水乙醇置換二甲苯、金屬浴40℃,10 min蒸干無水乙醇。
1.2.2 細胞學DNA提取 將石蠟標本8~10片置入1.5 mL的Ep PendorF管中,添加適量的二甲苯脫蠟處理,后加入乙醇清洗脫二甲苯,30℃~40℃溫度下晾干,直至乙醇揮發完全,后添加30 μL的蛋白酶及180 μL的Buffer ATL震蕩混合均勻后過夜,直至樣本完全裂解,采用QIAamp DNA試劑盒提取細胞學DNA,具體操作步驟嚴格執行試劑盒說明書。將獲取的目標DNA在紫外光分光光度計下進行DNA濃度及純度的檢測,保證DNA濃度在100~1 500 ng/μL,-20℃~4℃保存備用。
1.2.3 EGFR基因突變檢測 采用應用ARMS法檢測非小細胞肺癌的EGFR基因突變情況。試劑盒為人類EGFR基因突變檢測試劑盒(上海源奇公司研發),進行實時熒光定量聚合酶鏈式反應(polymerase chain reaction,PCR),檢測EGFR基因的18~21號外顯子的突變情況。詳細操作步驟嚴格執行試劑盒說明書。
1.3 統計學處理
數據處理采用SPSS 17.0統計學軟件,計數資料采用χ2檢驗或Fisher精確概率法,計量資料采用(±s)表示,采用t檢驗,以P<0.05表示差異有統計學意義。
2 結果
2.1 EGFR基因檢測結果
50例非小細胞肺癌患者均采用ARMS檢測,檢測結果顯示共28例非小細胞肺癌出現外顯子18~21基因突變(其中1例患者出現外顯子19及外顯子21雙位點突變),外顯子18基因突變率為4.0%(2/50),外顯子19基因突變率為22.0%(11/50),外顯子20基因突變率為8.0%(4/50),外顯子21基因突變率為24.0%(12/50),總突變率56.0%(28/50)。詳見表1。
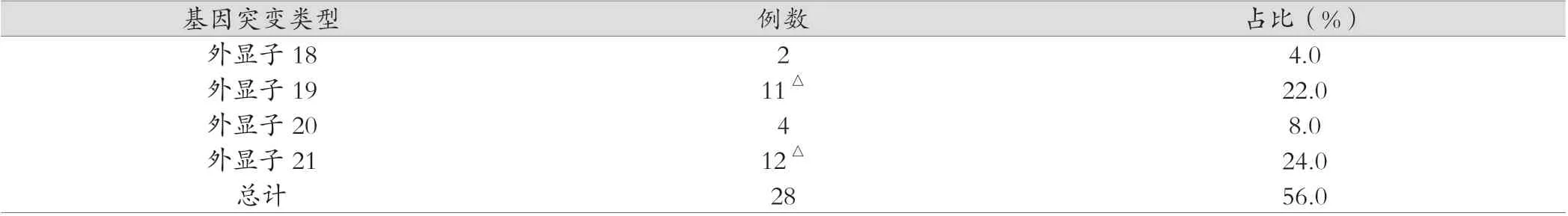
表1 50例NSCLC EGFR基因檢測分析
2.2 基因突變與臨床病理的關系
不同年齡、TNM分期患者的基因突變率比較無統計學差異,P>0.05;女性EGFR基因突變率顯著高于男性,非吸煙人群EGFR基因突變率顯著高于吸煙人群。腺癌EGFR基因突變率顯著高于鱗癌,淋巴結轉移EGFR基因突變率顯著高于非淋巴結轉移,P<0.05。詳見表2。

表2 EGFR基因突變與臨床病例特征的關系[例(%)]
3 討論
肺癌常見的基因突變包括EGFR、間變性淋巴瘤激酶(anaplastic lymphoma kinase,ALK)基 因 和kirsten大 鼠 肉 瘤(kirsten rat sarcoma,KRAS)基因等,可出現突變共存的狀態,最常見的是EGFR突變及ALK融合突變[4],鑒于檢測的經濟性,往往首先檢測EGFR,必要時行多種基因突變檢測。其中EGFR共包含有28個外顯子,其中18、19、20、21四個外顯示子的突變是最有代表意義的,從而作為鞘向藥物EGFR受體抑制劑即酪氨酸激酶抑制劑(tyrosine kinase inhibitor, TKI)的用藥依據。Maemondo M等[5]的研究發現對EGFR表現敏感的NSCLC患者經EGFR抑制劑治療后的無瘤進展期要顯著高于采用放療治療手段。2011年美國國立綜合癌癥網絡(national comprehensive cancer network,NCCN)指南對非小細胞肺癌治療強調,對于復發及轉移的非小細胞肺癌患者的選擇一線治療方案前,必須進行EGFR基因突變檢測[6]。我國華西醫學研究表明,EGFR陽性相較于陰性或未知的有明顯改善的5年生存率[2],該研究同時表明,EGFR狀態未知甚至陰性的患者很難從鞘向治療中獲益。
ARMS法是一種非小細胞肺癌患者EGFR基因檢測敏感度高的方法之一[7]。基因檢測除了ARMS法外,尚有更先進的二代測序基因檢測,但需要更專業的實驗室和設備,多在國家級、省級醫院或第三方機構應用,本研究采用ARMS法如上方法所述,可適用地市級醫院。檢測結果顯示共28例非小細胞肺癌出現外顯子18~21基因突變(其中1例患者出現外顯子19及外顯子21雙位點突變),外顯子18基因突變率為4.0%(2/50),外顯子19基因突變率為22.0%(11/50),外顯子20基因突變率為8.0%(4/50),外顯子21基因突變率為24.0%(12/50)。提示非小細胞肺癌患者的基因突變點位主要集中在外顯子19及21,總計占比46.0%(23/50),外顯子18及20所占的比例較小,總計為12.0%(6/50)。雙位點突變出現了1例,為外顯子19+21,其他研究亦見其他雙位點突變,但為散發病例,所占比例不高[8]。雙位點突變多發于有淋巴結轉移和以乳頭狀生長方式為主的肺腺癌中[9]。根據最新世界衛生組織(World Health Organization,WHO)的肺腺癌生長方式,本研究尚未能對貼壁樣、腺泡狀、乳頭狀、微乳頭狀及實性這五種生長方式各自的EGFR突變情況加以分析。
本研究旨在進一步探究EGFR基因突變與臨床病理之間的意義。患者的年齡、TNM分期基因突變率比較差異無統計學意義,P>0.05。但關于臨床病理分期與EGFR基因突變發生率的研究非常值得深究,國內學者研究發現[8],TNM分期為Ⅲ~Ⅳ期患者的EGFR突變陽性率高于TNM分期Ⅰ~Ⅱ期非小細胞肺癌患者,本組的研究顯示前者亦略高于后者,雖差異有統計學意義,但仍提示高分期的非小細胞肺癌患者存在較高的EGFR突變率。癌癥的組織類型與EGFR突變有一定的關系,非小細胞肺癌包括腺癌、鱗癌、腺鱗癌、肉瘤樣癌、涎腺樣癌、大細胞癌等,以上數據分析發現腺癌EGFR基因突變率顯著高于鱗癌[10],一項大樣本的臨床研究[11]發現,超過1/3的腺癌患者再采用EGFR TKI治療后,疾病獲得了有效控制,以上腺癌的突變比例與本研究的基本符合,盡管鞘向治療不是萬能,但聯合傳統治療一定可能讓患者獲益匪淺,應更深入研究以提供充足的鞘向治療依據,本次研究例數偏少,如條件許可下一步可收集更多病例進行研究。
本研究發現女性患者EGFR基因突變率高于男性患者,P<0.05,提示非小細胞肺癌的EGFR突變率與性別有關,推測原因可能與雌性激素的表達有關,對比研究表明EGFR突變多發于女性、無吸煙史人群,而KRAS突變好發于男性、有吸煙史的人群,尚無同時檢測出EGFR和KRAS基因突變的病例出現[12]。本組研究中非吸煙人群的基因突變率為64.9%,顯著高于吸煙人群30.8%,亦與上述研究相符。另外,淋巴結轉移EGFR基因突變率顯著高于非淋巴結轉移,P<0.05。EGFR突變在原發腫瘤及淋巴結轉移灶中可見,且伴有淋巴轉移的非小細胞肺癌患者往往出現較高的EGFR陽性率[13],提示在肺穿刺活檢困難時淋巴結轉移灶可行EGFR基因檢測。
綜上所述,EGFR基因突變以19及21外顯子突變為主,其中在女性、腺癌、非吸煙、淋巴結轉移人群中EGFR表達陽性率較高,而在年齡、TNM分期上未見有明顯的相關性,但可能影響非小細胞肺癌患者的預后。伴有EGFR基因突變的患者對TKI治療敏感度較高,通過EGFR檢測可為鞘向藥物治療提供有力的依據,因而對EGFR常規的18、19、20、21四個外顯子的突變檢測對于指導臨床治療方案有重要的意義。

