胎兒先天性心臟病發生情況與高危因素研究
朱篩成,賀成光,王 林
(鹽城市婦幼保健院小兒胸心外科,江蘇 鹽城 224001)
先天性心臟病屬于胎兒先天性疾病中的常見類型之一,其是指胚胎發育過程中心臟或大血管出現的解剖結構和功能異常或出生后應自動關閉的通道未能閉合的情況。有報道研究顯示,胎兒先天性心臟病的種類多樣,是導致新生兒死亡、孕婦流產的主要原因,該病對社會人口質量的不良影響較大[1]。目前臨床研究和報道認為,導致先天性心臟病發病的原因眾多,其中遺傳因素對先天性心臟病的發病能夠產生較大影響[2]。此外,有報道表明,先天性心臟病的發病與環境、物理、化學等其他因素密切相關[3]。鑒于此,本研究旨在探討胎兒先天性心臟病發生情況和高危因素,為臨床診治提供依據,現將研究結果作如下報道。
1 資料與方法
1.1 一般資料 回顧性分析2019年8月至2021年7月于鹽城市婦幼保健院就診的142例先天性心臟病胎兒的臨床資料,將其作為先天性心臟病胎兒組,另選取同期142例健康胎兒的臨床資料,將其作為健康胎兒組。先天性心臟病胎兒組142例孕婦年齡23~37歲,平均(26.21±1.79)歲;孕周20~24周,平均(22.39±1.21)周。健康胎兒組142例孕婦年齡23~37歲,平均(26.39±1.89)歲;孕周20~24周,平均(22.49±1.28)周。診斷標準:先天性心臟病胎兒組參照《兒科學》[4]中關于先天性心臟病的診斷標準。納入標準:先天性心臟病胎兒組孕婦經產前、出生后胎兒心臟超聲確診者;健康胎兒組經上述檢查方式排除先天性心臟病及其他先天性疾病。排除標準:病歷資料不全者;合并有其他嚴重妊娠并發癥孕婦;合并其他嚴重器質性疾病者等。研究在鹽城市婦幼保健院醫學倫理委員會審核批準下實施。
1.2 研究方法 ①統計2019年8月至2021年7月院內胎兒先天性心臟病發生情況。②分析先天性心臟病構成分布情況。③對胎兒先天性心臟病發生情況的影響因素進行單因素分析,包括年齡、戶籍、家庭收入、父母文化程度、母體孕早期發燒、母體孕早期病毒感染、母體孕早期糖尿病、母體孕早期其他疾病、母體孕早期服藥情況、遺傳史等。④采用多因素Logistic回歸分析篩選影響胎兒先天性心臟病發生的相關危險因素。
1.3 統計學方法 采用SPSS 21.0統計軟件分析處理數據,計量資料與計數資料分別以(±s)與[ 例(%)]表示,分別采用t與χ2檢驗;影響胎兒先天性心臟病發生情況的危險因素篩選采用多因素Logistic回歸分析。以P<0.05表示差異有統計學意義。
2 結果
2.1 胎兒先天性心臟病發生情況 2019年8月至2021年7月期間鹽城市婦幼保健院的圍產期胎兒共計11 942例,其中先天性心臟病胎兒142例,發病率1.19%,各年胎兒的先天性心臟病發病率,見表1。
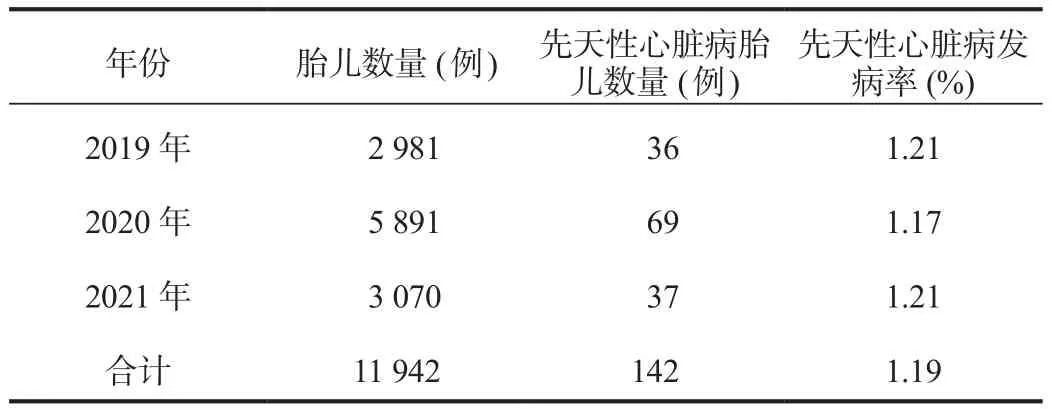
表1 胎兒先天性心臟病發生情況
2.2 先天性心臟病的構成分布情況 142例先天性心臟病患兒中,單純室間隔缺損占比(35.21%)最高,其次為先天性血管環(19.72%)、主動脈縮窄(12.68%)、肺動脈狹窄(7.75%)、永存左上腔靜脈(6.34%),見表2。
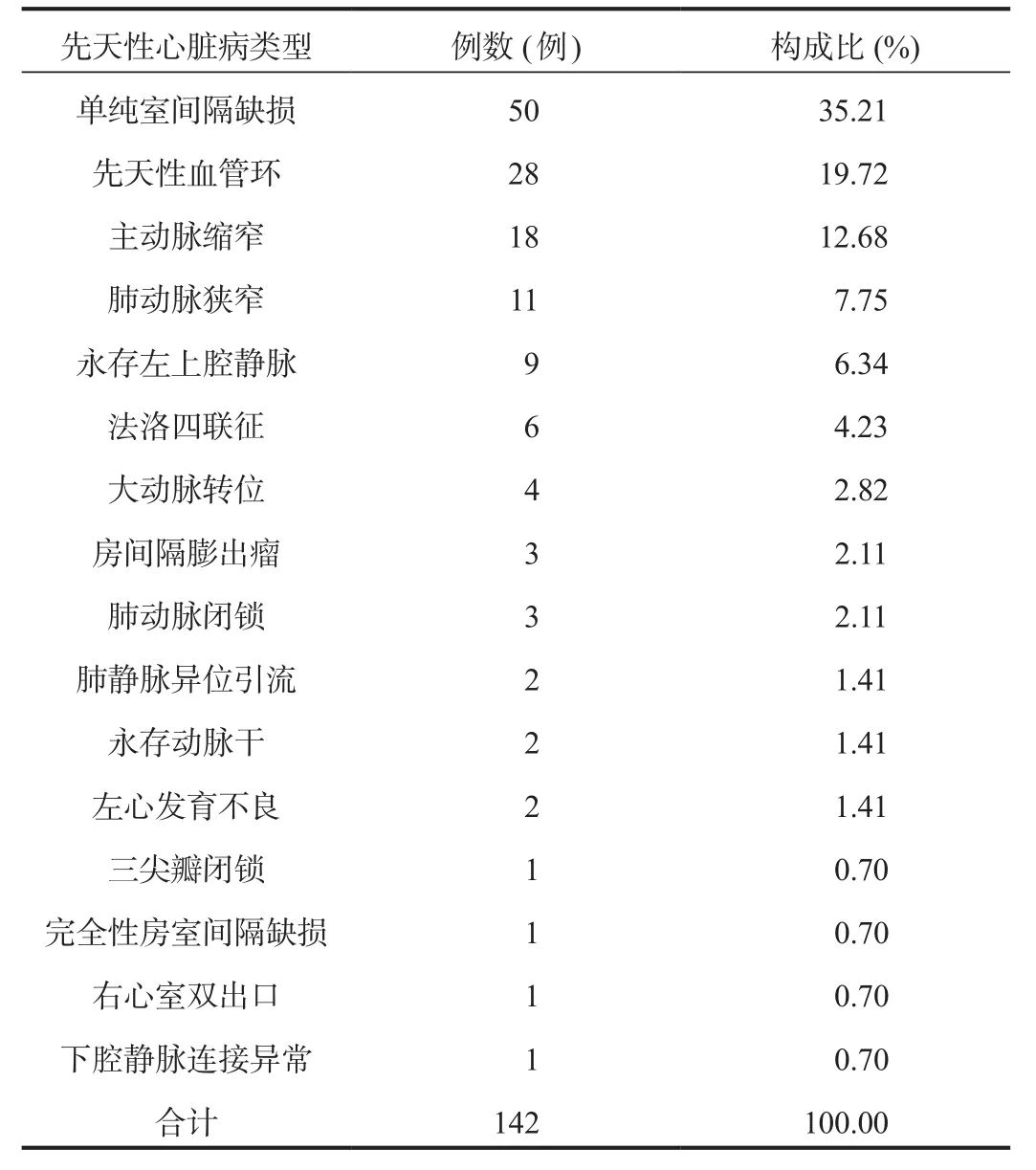
表2 先天性心臟病患兒的構成分布情況
2.3 單因素分析 單因素分析結果顯示,先天性心臟病胎兒組家庭收入>8 000元、父母文化程度大專以上占比顯著低于健康胎兒組,母體孕早期糖尿病、母體孕早期其他疾病占比顯著高于健康胎兒組,差異均有統計學意義(均P<0.05),見表3。
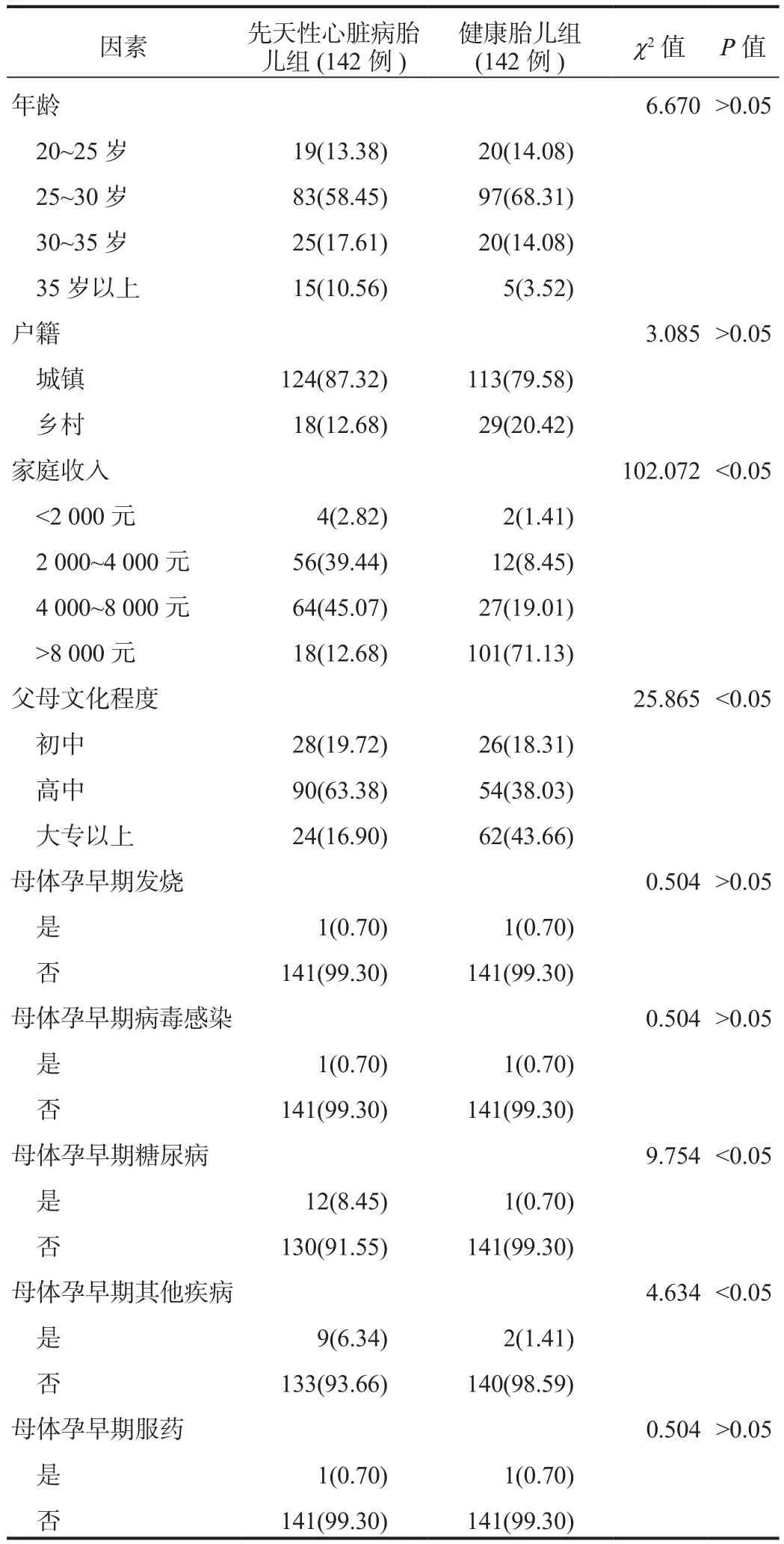
表3 影響胎兒先天性心臟病發生的單因素分析[ 例(%)]
2.4 多因素Logistic回歸分析 以影響胎兒先天性心臟病發生情況為因變量,以單因素分析中差異有統計學意義的指標作為自變量,納入多因素Logistic回歸模型,結果顯示,家庭收入低、父母文化程度低、母體孕早期糖尿病、母體孕早期其他疾病均是影響是胎兒發生先天性心臟病的獨立危險因素,差異均有統計學意義(OR= 37.432、1.220、12.121、32.333,均P<0.05),見表4。
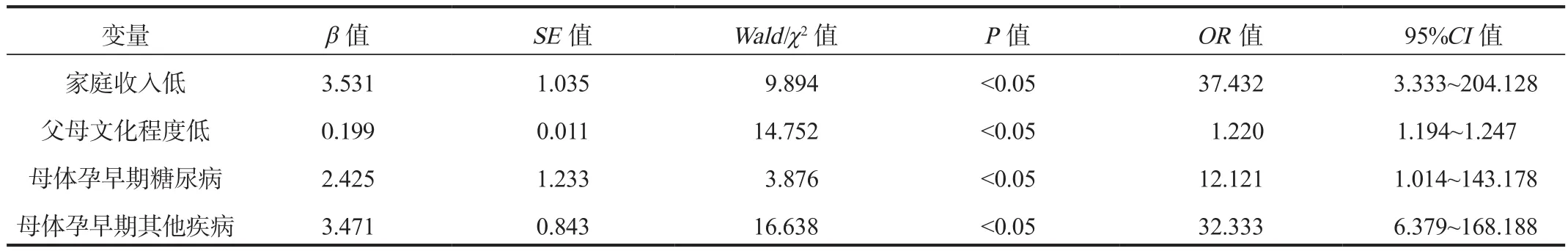
表4 影響胎兒先天性心臟病發生的多因素Logistic回歸分析
3 討論
先天性心臟病屬于胎兒較為常見的疾病類型之一,同時也是新生兒出生缺陷中發生率最高的畸形疾病之一。本研究選取的11 942例圍產期胎兒中,其中先天性心臟病胎兒142例,發病率1.19%。從先天性心臟病的構成情況來看,本研究結果顯示,單純室間隔缺損、先天性血管環、主動脈縮窄、肺動脈狹窄、永存左上腔靜脈是胎兒先天性心臟病的主要構成類型。該結果與相關文獻報道并不完全一致[5],分析其原因可能與本次研究所選取胎兒的來源區域的差異因素相關。
本研究結果顯示,家庭收入低、父母文化程度低、母體孕早期糖尿病、母體孕早期其他疾病是影響胎兒發生先天性心臟病的獨立危險因素,與閆景彬等[6]研究結果基本相符。對于家庭年整體收入較低的人群來說,日常生活保障的開銷占據了收入的較大部分,從而導致用于健康保健方面的花費不足,影響了孕婦在孕早期的體檢,體檢篩查的作用無法得到充分發揮[7]。同時,家庭年整體收入較低的人群來說,在孕婦保健支出方面的投入也不足,在一定程度上導致孕婦健康營養狀況并不理想,最終導致胎兒先天性心臟病的發生率升高[8];文化程度低的人群對于健康觀念的理解存在一定程度的偏差,對于母嬰保健知識的掌握也不足,從而導致其在孕婦和胎兒的保健營養健康的投入不足,最終導致胎兒先天性心臟病的發生率升高[9];孕早期糖尿病、孕早期其他疾病的增加對先天性心臟病的發生率升高有顯著影響,國外研究證實,較高的血糖水平不僅對于孕婦而言是不健康的,而且也會影響發育中的胎兒,從而能夠增加胎兒先天性心臟病的發生風險[10]。因此為減少先天性心臟病的發生,應加強孕婦血糖控制的宣教,積極監測孕期血糖,及時調整孕期控制血糖方案。
此外,在對臨床其他報道和研究結果繼續研究后發現,國內外針對導致胎兒發生先天性心臟病的因素還未統一。有相關研究資料顯示,孕早期孕婦精神因素、孕婦流產史、孕期孕婦服用藥物、父母親飲酒、孕期檢查胎兒異常、化學物品或病毒史、孕婦與動物接觸過于頻繁、不良妊娠史等均可導致胎兒發生先天性心臟病[11],在臨床中應予以重視。
綜上,家庭收入低、父母文化程度低、母體孕早期糖尿病、母體孕早期其他疾病是導致先天性心臟病發生的獨立危險因素,臨床上要針對上述危險因素給予早期的積極干預,從而控制和降低先天性心臟病的發生率。

