肺功能“典型凹陷型圖形”在慢性阻塞性肺疾病診斷中的價值
李鵬 劉輝 陳偉 王超
慢性阻塞性肺疾病在40歲以上的人群中患病率高達8.2%,是僅次于心臟病、腦血管病的全球第三大死因。它是以不完全可逆性氣流受限為特征的進展性疾病。氣流不完全可逆的診斷以吸入支氣管擴張劑后第一秒用力呼氣容積占用力肺活量的比值(the foced expiratory volume in one second to forced vital capacity,FEV1/FVC,也可以表示為FEV1%)<健康人低限(lower limit of normal,LLN)為標準。但是研究證實,吸入支氣管舒張劑后FEV1/FVC<70%作為氣流不完全可逆的診斷標準并不比FEV1/FVC<LLN差,并且在區分正常人、需要住院和死亡的慢性阻塞性肺疾病患者方面,甚至比其他的閾值和LLN更加有意義,并且簡單方便,易于推廣[1]。所以目前氣流不完全可逆的診斷“金標準”是以吸入支氣管舒張劑后FEV1/FVC<70%。當然慢性阻塞性肺疾病的診斷尚需結合高危因素、臨床癥狀及體征。然而慢性阻塞性肺疾病屬于老年性疾病,患者通常伴有聽力障礙、理解力減退,未必能夠完成完整的流速-容積曲線,可能僅僅能夠完成部分曲線。傳統的肺功能檢查需要在完成完整的流速-容積曲線的情況下利用肺功能參數進行疾病診斷[2],不完整的流速容積-曲線下的肺功能參數不能進行慢性阻塞性肺疾病的診斷。慢性阻塞性肺疾病早期即存在氣道限閉,氣道限閉始終伴隨著慢性阻塞性肺疾病的發生、發展全過程[3]。這種病理改變在用最強的呼氣爆發力完成的流速-容積曲線中呈現“典型凹陷型圖形”(如圖1所示)[4],其形狀類似于鈍角,角度區間(90°~180°)。本回顧性分析旨在分析“典型凹陷型圖形”在慢性阻塞性肺疾病診斷中的價值,即該圖形是否和慢性阻塞性肺疾病的診斷標準具有相同的診斷價值,其角度α大小的決定因素是氣道阻塞程度還是氣道限閉程度。
1 資料與方法
1.1 一般資料
棗莊市立醫院肺功能室按照中華醫學會呼吸病學分會肺功能專業組2014年制定的《肺功能檢查指南(第二部分)-肺量計檢查》的標準[5],在外推容積<0.15 L或者<15%FVC的基礎上,均要求患者用最強的呼氣爆發力完成流速-容積曲線,而不是僅滿足于達到外推容積0.15 L或者15%FVC。本研究對2021年10月—2022年3月在棗莊市立醫院以“咳嗽、咳痰、呼吸困難”為主訴就診且行支氣管舒張試驗檢查患者的臨床資料進行回顧性分析。
黔西南州茶園面積近40萬畝,其中投產茶園達20萬畝。由于茶樹大面積種植而導致茶園病蟲害的發生和危害,其中,茶樹小貫小綠葉蟬普遍發生,是茶園的重要害蟲之一。為了減少茶葉農藥殘留超標而對茶產業的發展產生負面影響,以病蟲綠色防控理論為指導,以茶園適用農藥減量化施用為目標,2017年在興義市七舍茶園開展茶樹小貫小綠葉蟬綠色防控技術研究,防控面積為200畝,防治效果達80%以上。防治的茶園農藥殘留不超標,每畝茶園每年節本增收平均在100元以上。為指導茶園小貫小綠葉蟬的綠色防治,特將茶樹小貫小綠葉蟬的綠色防控技術介紹如下。
納入標準:研究對象為“咳嗽、咳痰、呼吸困難”為主訴且行支氣管舒張試驗檢查的患者,外推容積<0.15 L或者小于15%FVC。對于較重的阻塞性通氣功能障礙患者呼氣時間控制在略超過6 s,對間質性肺炎患者呼氣時間往往達不到6 s,質控標準為需要有呼氣平臺出現(流量變化<25 mL),并持續1 s以上,使肺功能質控等級達到A級。排除標準:流速-容積曲線中有咳嗽、屏氣、吸氣呼氣停頓等額外動作以及舌頭堵管、聲門關閉、漏氣等情況,接受過胸腹部手術的患者,有呼吸肌疾病的患者也需排除。
杰拉德·普林斯敘事理論芻議——以《作為主題的敘事:法國小說研究》及以后作品為主 ……… 杜玉生(2.82)
作業過程表明,綜合絕緣抱桿安裝方便靈活,安裝時人體與帶電體的安全距離較大,不會碰觸帶電體;安裝后可實現對三相導線的可靠固定,減小了使用絕緣桿接引線時絕緣子所受剪切力,保證了接引線過程穩定安全實施。
根據“慢性阻塞性肺疾病的診斷標準”診斷為慢性阻塞性肺疾病的患者有54例(陽性),沒有被診斷為慢性阻塞性肺疾病的患者有31例(陰性)。流速-容積曲線圖形中有典型凹陷型圖形的患者有52例(陽性),沒有典型凹陷型圖形的患者有33例(陰性),結果詳見表2。利用慢性阻塞性肺疾病診斷標準對該組研究對象診斷的陽性率為63.53%,而利用典型凹陷型圖形對該組研究對象診斷的陽性率為61.18%,經McNemar檢驗χ2=82.012,P=0.625,按α=0.05的檢驗水準判斷上述結果的差異無統計學意義,可認為兩種診斷方法對該組研究對象的檢測結果相同,即用最強的呼氣爆發力完成的流速-容積曲線圖形中的“典型凹陷型圖形”在慢性阻塞性肺疾病的診斷上與其診斷標準具有相同的價值。
表1 受檢人群臨床資料基線特征 (±s)
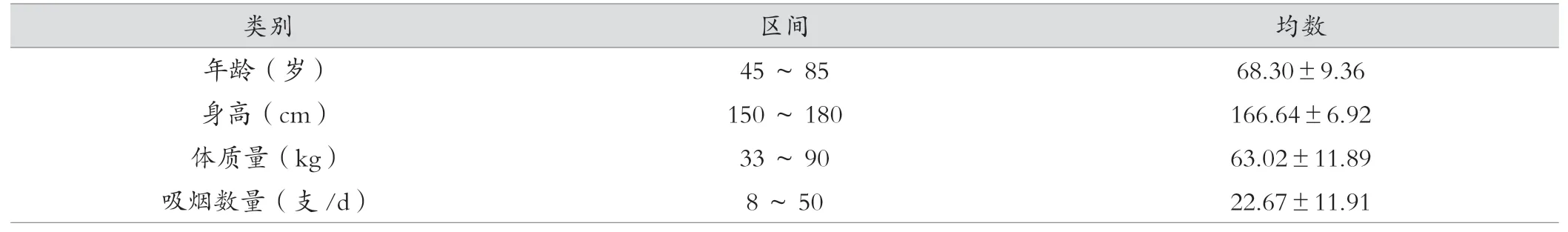
表1 受檢人群臨床資料基線特征 (±s)
?
1.2 方法
1.2.1 研究典型凹陷型圖形和慢性阻塞性肺疾病診斷標準在診斷慢性阻塞肺疾病上有無差異的配對設計 本回顧性研究的肺功能數據均來自德國康訊肺功能儀(新一代數字化肺功能儀Power Cube系列)。每天均進行流量容積矯正。對按上述納入和排除標準收集的臨床資料按照是否符合慢性阻塞性肺疾病診斷標準和流速-容積曲線中有無典型凹陷型圖形對其進行回顧性分析。
該患者的氣道阻塞程度指標FEV1占預計值%區間為14%~87%,表示為(40.10±15.81)%。氣道限閉程度指標IC占預計值%區間為31%~154%,表示為(67.12±22.04)%。典型凹陷型圖形角度α區間為104°~159°,表示為(127.59±11.81)°。應用多元線性回歸分析檢驗FEV1占預計值%、IC占預計值%對典型凹陷型圖形角度α大小影響的能效。結果顯示FEV1占預計值%決定著典型凹陷型圖形角度α的大小(VIF=1.0,標準系數=0.585),而IC占預計值%則在多元線性回歸分析中屬于已排除的變量,即IC占預計值%不能顯著影響典型凹陷型圖形角度α的大小。FEV1占預計值%、IC占預計值%與典型凹陷型圖形角度α的大小關系散點圖如圖3所示。
慢性阻塞性肺疾病診斷標準:根據吸煙、接觸職業粉塵和化學物質等高危因素,常年咳嗽、咳痰、呼吸困難等癥狀,吸入支氣管舒張劑后FEV1/FVC小于70%,且排除支氣管擴張、肺結核纖維化病變、嚴重的間質性肺疾病、彌散性泛細支氣管炎、閉塞性細支氣管炎以及存在持續性氣流受限的支氣管哮喘患者[6]。按照慢性阻塞性肺疾病診斷標準統計被診斷為慢性阻塞性肺疾病患者的數量(定義為陽性),其余患者為非慢性阻塞性肺疾病患者(包括支氣管哮喘、支氣管擴張、間質性肺炎等疾病,定義為陰性),亦統計其數量。
用SPSS 26.0統計軟件分析數據。根據配對四格表資料的McNemar檢驗(配對四格表資料的χ2檢驗)判斷2種檢查方法在對以“咳嗽、咳痰、呼吸困難”為主訴的患者診斷為慢性阻塞性肺疾病上的結果有無差異,P<0.05為差異有統計學意義。并根據配對四格表資料計算應用典型凹陷型圖形診斷慢性阻塞性肺疾病的靈敏度、特異度、約登指數、陽性預測值、陰性預測值、陽性似然比、陰性似然比、誤診率、漏診率。計量資料FEV1占預計值%、IC占預計值%、典型凹陷型圖形角度α以(±s)表示,利用多元線性回歸分析檢驗FEV1占預計值%、IC占預計值%對典型凹陷型圖形角度α大小影響的效能。
個體因素、環境因素在慢性阻塞性肺疾病的發生、發展中起著重要作用,其中個體因素起到主要作用。α1-抗胰蛋白酶(Alpha 1 antitrypsin,α1-AT)缺乏與非吸煙者肺氣腫形成有關,是慢性阻塞性肺疾病發病中最重要的個體因素[7]。而慢性阻塞性肺疾病發生的外因則包括吸煙、接觸職業粉塵、化學物質、空氣污染和感染因素。不論個體因素還是環境因素引起的慢性阻塞性肺疾病均存在兩方面的病理改變,即氣道阻塞和氣道結構破壞。若干證據顯示在疾病的早期階段炎癥導致的破壞和外周氣道的阻塞已經存在了。肺氣腫的結果是肺泡輔助物的消失,由于黏膜水腫、黏液堵塞、氣道重塑、周圍支氣管的纖維化、肺彈性降低導致氣道狹窄,使氣道動態關閉。在呼氣到殘氣位時,因為重力的影響,加之肺底部肺泡的容積小,肺底部小氣道首先限閉[8-9]。綜上所述,氣道限閉始終伴隨著慢性阻塞性肺疾病的發生、發展全過程。由于氣道限閉的存在,在慢性阻塞性肺疾病患者進行肺功能檢查時用最強的呼氣爆發力完成的流速-容積曲線中呈現典型凹陷型圖形。該圖形代表隨著呼氣量的增加,氣流速度迅速下降。二者折點之后隨著呼氣量的增加氣流速度緩慢下降,折點代表氣道限閉的流速和容積的交點。典型凹陷型圖形為慢性阻塞性肺疾病的特征性圖形,而在支氣管哮喘、支氣管擴張、肺間質纖維化等疾病中罕見[10]。氣道限閉的“典型凹陷型圖形”理論上講為慢性阻塞性肺疾病所特有,和其診斷標準具有相同的診斷價值,其角度α大小和氣道阻塞、氣道限閉存在著關聯。

圖1 “典型凹陷型圖形”示意圖

圖2 無典型凹陷型圖形示意圖
由于該回顧性分析為2種檢驗方法對同一組患者進行分析進而比較2種檢查方法的檢查結果是否相同,屬于計數資料的配對設計。統計符合慢性阻塞性肺疾病診斷標準且流速-容積曲線中有典型凹陷型圖形的患者數量,不符合慢性阻塞性肺疾病診斷標準且流速-容積曲線中有典型凹陷型圖形的患者數量,符合慢性阻塞性肺疾病診斷標準且流速-容積曲線中無典型凹陷型圖形的患者數量,不符合慢性阻塞性肺疾病診斷標準且流速容積-曲線中無典型凹陷型圖形的患者數量,繪制配對四格表。
根據表2所示四格表資料計算出典型凹陷型圖形診斷慢性阻塞性肺疾病的靈敏度為94.4%,特異度為96.8%,約登指數為91.2%,陽性預測值為98.1%,陰性預測值為90.9%,陽性似然比為29.3,陰性似然比為0.057 4,誤診率為3.23%,漏診率為5.56%。詳見表3。
1.3 觀察指標
分別用慢性阻塞性肺疾病診斷標準和典型凹陷型圖形對該組臨床資料進行回顧性分析,并分別統計其數量,檢驗典型凹陷型圖形和慢性阻塞性肺疾病的診斷標準在診斷慢性阻塞性肺疾病上的統計結果有無差異。評估典型凹陷型圖形診斷慢性阻塞性肺疾病的靈敏度=有典型凹陷型圖形且符合慢性阻塞性肺疾病診斷標準的患者數量/符合慢性阻塞性肺疾病診斷標準的患者數量、特異度=無典型凹陷型圖形且不符合慢性阻塞性肺疾病診斷標準的患者數量/不符合慢性阻塞性肺疾病診斷標準的患者數量、約登指數=靈敏度+特異度-1、陽性預測值=(患病率×靈敏度)/[患病率×靈敏度+(1-特異度)×(1-患病率)]、陰性預測值=[特異度×(1-患病率)]/[特異度×(1-患病率)+患病率×(1-靈敏度)]、陽性似然比=靈敏度/(1-特異度)]、陰性似然比=(1-靈敏度)/特異度、誤診率=1-特異度、漏診率=1-靈敏度。FEV1占預計值%、IC占預計值%對典型凹陷型圖形角度α大小影響的效能。
1.4 統計學方法
按照流速-容積曲線中有無典型凹陷型圖形統計圖形中有典型凹陷型圖形患者的數量(定義為陽性,如圖1所示)和沒有典型凹陷型圖形患者的數量(定義為陰性,如圖2所示)。
2 結果
2.1 比較典型凹陷型圖形和慢性阻塞性肺疾病診斷標準在診斷慢性阻塞性肺疾病上有無差異
經納入標準及排除標準篩選共計85例患者符合要求,其中男性67例(78.82%),女性18例(21.18%),其中54例慢性阻塞性肺疾病患者,另外31例為非慢性阻塞性肺疾病患者,包括20例支氣管哮喘患者,8例支氣管擴張患者,3例間質性肺炎患者。為了詳細表示受檢人群臨床資料基線特征,計量資料的最小值與最大值以區間表示,同時以(±s)描述。詳見表1。本研究得到醫院醫學倫理委員會批準。
2.2 典型凹陷型圖形作為慢性阻塞性肺疾病診斷依據的效能評價
1.2.2 研究FEV1占預計值%、IC占預計值%對典型凹陷型圖形角度α大小影響的試驗設計 由于“典型凹陷型圖形”類似于鈍角樣改變,應用量角器測量其角度α大小,同時統計對應患者氣道阻塞程度指標第一秒用力呼氣容積占預計值百分比(the ratio of foced expiratory volume in one second to predicted value,FEV1占預計值%)、氣道限閉程度指標深吸氣量占預計值百分比(the ratio of inspiratory capacity to predicted value,IC占預計值%),以便研究后兩者對典型凹陷型圖形角度α大小影響的效能。

表2 有無典型凹陷型圖形與是否符合慢性阻塞性肺疾病診斷標準交叉制表(例)

表3 典型凹陷型圖形作為慢性阻塞性肺疾病診斷依據的各評價指標

表3 (續)
2.3 FEV1占預計值%、IC占預計值%與典型凹陷型圖形角度α的多元線性回歸分析
1.4 統計學方法 采用SPSS 21.0軟件進行統計學分析,計數資料用表示。計量資料的組內與組間均數比較分別采用配對t檢驗與獨立t檢驗,等級變量組間比較采用Mann Whitney U檢驗。以P<0.05為差異具有統計學意義。
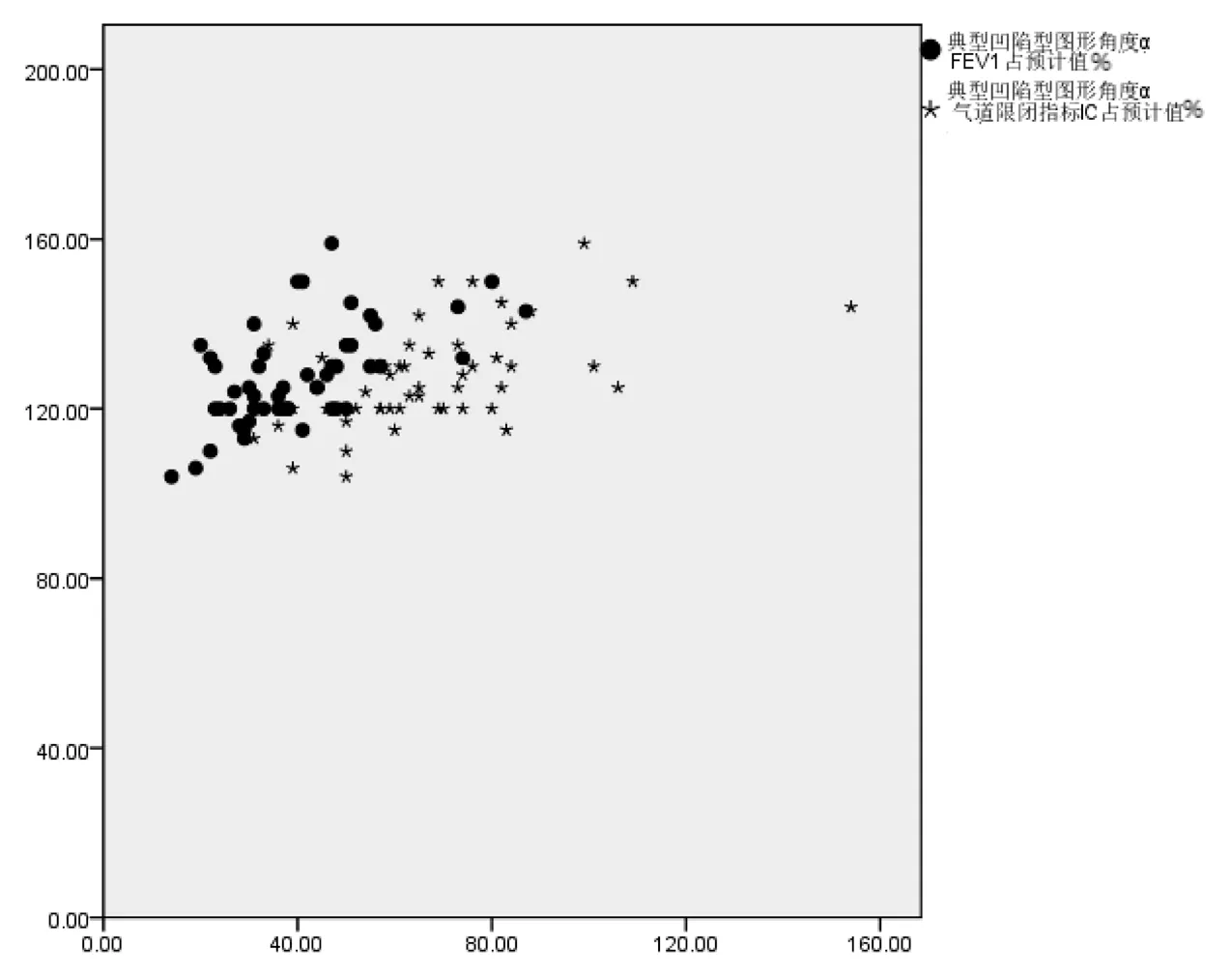
圖3 FEV1占預計值%、IC占預計值%與典型凹陷型圖形角度α的大小關系散點圖
3 討論
(6)周天又外十二官次號,曰子丑寅卯辰巳午未申酉戌亥之位也。(《太上說玄天大聖真武本傳神呪妙經註》卷一,《中華道藏》30/534)
圖1為過電壓檢測裝置原理示意圖。如圖1所示,在動車組受電弓底架上,安裝一段連接電纜至測量電極。由于電極與接觸導線的距離較近,接觸導線與測量電極上的過電壓具有相同的幅值和相位。
本試驗對以“咳嗽、咳痰、呼吸困難”為主訴且行支氣管舒張實驗檢查的患者回顧性分析,按照慢性阻塞性肺疾病診斷標準進行診斷:有吸煙、接觸職業粉塵和化學物質等危險因素暴露史,常年咳嗽、咳痰、呼吸困難,吸入支氣管舒張劑后FEV1/FVC小于70%,且排除可引起類似癥狀和持續性氣流受限的其他疾病。診斷為慢性阻塞性肺疾病的患者定義為陽性,將非慢性阻塞性肺疾病患者(包括支氣管哮喘、支氣管擴張、間質性肺炎等疾病)定義為陰性,按照流速-容積曲線中有無典型凹陷型圖形將有典型凹陷型圖形的患者定義為陽性,沒有典型凹陷型圖形的患者定義為陰性,通過配對四格表資料的McNemar檢驗發現χ2=82.012,P=0.625,P值大于0.05,可認為兩種診斷方法對該組研究對象的檢測結果相同,所以氣道限閉的典型凹陷型圖形和慢性阻塞性肺疾病的診斷標準具有相同的診斷價值。其在診斷慢性阻塞性肺疾病上靈敏度為94.4%,特異度為96.8%,約登指數為91.2%。既往研究證實,小氣道缺乏軟骨支持,在慢性阻塞性肺疾病患者,由于氣道纖維化與狹窄、保持小氣道開放的肺泡支撐作用消失、肺泡結構破壞使得肺的彈性收縮力下降,用力呼氣時會出現氣道限閉[3,11]。而支氣管哮喘沒有氣道結構破壞、支氣管擴張為中等氣道阻塞、間質性肺炎肺順應性下降以及黏性阻力增加,均不具備氣道限閉的病理基礎,所以氣道限閉為慢性阻塞性肺疾病的區別于其他疾病的特異性病理特征[4],氣道限閉的典型凹陷型圖形成為慢性阻塞性肺疾病在肺功能上區別于其他疾病的特征性圖形。本試驗研究結果體現了近幾版《慢性阻塞性肺疾病全球倡議(GOLD)》關于慢性阻塞性肺疾病病理生理的觀點:持續性氣流受限是慢性阻塞性肺疾病的特征,包含氣道阻塞和氣道陷閉兩方面的病理改變[12]。
另外,在本試驗中對FEV1占預計值%、IC占預計值%與典型凹陷型圖形角度α進行了多元線性回歸分析,結果提示氣道阻塞程度FEV1占預計值%決定著典型凹陷型角度α的大小(VIF=1.0,標準系數=0.585),氣道限閉程度IC占預計值%則在多元線性回歸分析中屬于已排除的變量。該研究的臨床意義揭示了氣道阻塞程度決定了典型凹陷型圖形角度α的大小,而氣道限閉程度并不顯著影響典型凹陷型圖形角度α的大小。考慮其機制如下,氣道阻塞程度越重氣道內外壓力的等壓點越向外周氣道移動,用力呼氣時發生氣道限閉的時間越短(形成典型凹陷型圖形角度α的極速下降支),氣流速度變化越小(形成典型凹陷型圖形角度α的緩慢下降支),導致典型凹陷型圖形角度α越小。
氣道限閉的典型凹陷型圖形診斷慢性阻塞性肺疾病的優點有:(1)對于曾經行肺切除術的慢性阻塞性肺疾病患者,由于肺活量FVC減少,吸入支氣管舒張劑后FEV1/FVC未必小于70%,按照慢性阻塞性肺疾病的診斷標準未必能夠得出真正的診斷,這時如果圖形出現典型凹陷型圖形即代表氣道限閉,即可診斷慢性阻塞性肺疾病,顯示了圖形診斷慢性阻塞性肺疾病的優越性[13]。(2)對于阻塞性通氣功能障礙的患者而言,測定FVC往往需要15 s或者更長時間,可能給患者帶來巨大風險。盡管目前用FVC6(6 s用力呼氣容積)代替FVC,不影響結果判斷且使測定的安全性大大提高[14]。但是對于一些理解力差、配合欠佳的慢性阻塞性肺疾病患者仍然未必能夠完成完整的流速-容積曲線,導致其得不到診斷。該類患者呼氣過程中只需要不到1 s的時間即可出現典型凹陷型圖形,按照本研究結論即可以診斷為慢性阻塞性肺疾病,避免了長時間呼氣的不適,且使患者得到正確的診斷。研究證實,典型凹陷型圖形出現的時間還與慢性阻塞性肺疾病的嚴重程度負相關[15]。病情越重,越容易出現典型凹陷型圖形,并且所需時間越短,利用圖形診斷疾病剛好彌補了病情越重,越不容易完成流速-容積曲線的缺陷。(3)支氣管哮喘發展到后期往往會出現不完全可逆性氣流受限,使得其與慢性阻塞性肺疾病難以鑒別,但是支氣管哮喘流速-容積曲線不會出現典型凹陷型圖形,而慢性阻塞性肺疾病則可以出現典型凹陷型圖形,圖形可以作為二者的鑒別點[16]。綜上所述,慢性阻塞性肺疾病的診斷標準單純依靠肺功能數據診斷疾病而忽視流速-容積曲線圖形的作用,導致其在現實應用中存在一定的局限性,本研究為慢性阻塞性肺疾病的診斷標準進一步完善提供了借鑒內容。
本試驗的不足:(1)肺功能測試依賴努力,國際指南要求3條可接受的曲線,這3條可接受的流速-容積曲線均呈現凹陷形改變。然而在3個可接受的曲線中,其圖形也是存在差異的。符合質控標準的慢性阻塞性肺疾病的肺功能測試有的沒有氣道限閉圖形,而用更強的呼氣爆發力則可能出現氣道限閉圖形[17]。而在支氣管哮喘、支氣管擴張、間質性肺疾病等疾病中即使用最強的呼氣爆發力完成流速-容積曲線也不會出現典型凹陷型圖形[18]。所以準確的說,用最強的呼氣爆發力呼氣時如果出現氣道限閉的“典型凹陷型圖形”則可以診斷慢性阻塞性肺疾病,用力不充分則可能不出現典型凹陷型圖形。最強的呼氣爆發力這個前提使得它的診斷價值受到一定的影響,并且這個最強的呼氣爆發力標準(可以用外推容積Vext量化)需要進一步研究其界值。(2)在本試驗的回顧性分析中,該樣本僅代表魯南地區,該樣本是否能夠代表真實世界尚待進一步多中心、大樣本研究。
綜上所述:用最強的呼氣爆發力完成的流速-容積曲線圖形中“典型凹陷型圖形”在慢性阻塞性肺疾病的診斷上與其診斷標準具有相同的價值。然而典型凹陷型圖形角度α的大小卻取決于氣道阻塞程度(FEV1占預計值%)而不是氣道限閉程度(IC占預計值%)。

