個性化飲食指導(dǎo)對病毒性肝炎合并糖尿病患者的影響
劉娟 盧襯 聶蓮蓮
摘 要 目的:分析個性化飲食指導(dǎo)對病毒性肝炎合并糖尿病患者的肝功能及血糖影響,為病毒性肝炎合并糖尿病患者的防治策略提供科學(xué)依據(jù)。方法:選擇轄區(qū)內(nèi)62例病毒性肝炎合并糖尿病患者,其中男39例,女23例,平均年齡(49.0±6.12)歲。對研究對象實(shí)施12個月的個性化飲食指導(dǎo),比較干預(yù)前后血糖和肝功能的差異。結(jié)果:個性化飲食指導(dǎo)干預(yù)后的血糖、谷丙轉(zhuǎn)氨酶均低于干預(yù)前,差異有統(tǒng)計(jì)學(xué)意義[(7.24±0.27)mmol/L比(8.50±0.39)mmol/L,P=0.002;(28.89±2.50)U/L比(35.17±3.24)U/L,P=0.013]。結(jié)論:個性化飲食指導(dǎo)可有效控制病毒性肝炎合并糖尿病患者的血糖,改善其肝功能。
關(guān)鍵詞 肝炎合并糖尿病;個性化飲食;血糖;肝功能
中圖分類號:R512 文獻(xiàn)標(biāo)志碼:A 文章編號:1006-1533(2022)02-0052-03
基金項(xiàng)目:上海市金山區(qū)衛(wèi)生和計(jì)劃生育委員會課題(JSKJ-KTSQ-2018-05)
Effect of personalized diet guidance on patients with viral hepatitis complicated with diabetes mellitus
LIU Juan, LU Chen, NIE Lianlian
(Prevention Department of Zhujing Community Health Service Center, Jinshan, Shanghai 201599, China)
ABSTRACT Objective: To analyze the impact of personalized diet guidance on liver function and blood glucose in patients with viral hepatitis complicated with diabetes mellitus, and to provide scientific basis for the prevention and treatment strategy of patients with viral hepatitis complicated with diabetes mellitus. Methods: Sixty-two patients with viral hepatitis complicated with diabetes mellitus in the jurisdiction were selected, general demographic information was collected, blood glucose and liver function were evaluated before, during and after the intervention, and the dietary guidance was adjusted according to the evaluation results, and the differences in blood glucose and liver function before and after the intervention were compared. Results: The blood glucose (7.24±0.27) mmol/L and ALT (28.89±2.50) U/L after the personalized diet guidance intervention were lower than the blood glucose (8.50±0.39) mmol/L and ALT (35.17±3.24) U/L before the intervention, and compared before and after intervention, the difference was statistically significant. Conclusion: In the treatment of patients with viral hepatitis complicated with diabetes mellitus, personalized diet guidance can effectively control blood glucose and improve liver function, which is worthy of application and further study in this population of patients with viral hepatitis complicated with diabetes mellitus.
KEY WORDS personalized diet; hepatitis complicated with diabetes mellitus; blood glucose; liver function
慢性乙型病毒性肝炎是乙型肝炎病毒所導(dǎo)致的慢性疾病。據(jù)最新估計(jì),全球有超過2.5億慢性乙型肝炎病毒感染者,每年約有100萬人死于慢性乙型病毒性肝炎相關(guān)疾病[1]。肝細(xì)胞損傷會導(dǎo)致患者體內(nèi)糖代謝紊亂;同時(shí),血糖升高也會導(dǎo)致患者肝臟細(xì)胞損傷加重[2]。病毒性肝炎與糖尿病存在相互因果關(guān)系,但是也存在一定的矛盾性[3]。前者需加強(qiáng)營養(yǎng),而糖尿病需控制飲食。近年來,病毒性肝炎合并糖尿病患者的發(fā)病率較高[4]。目前對于病毒性肝炎合并糖尿病的患者飲食治療還沒有較規(guī)范的指導(dǎo)意見。本研究旨在觀察個性化飲食指導(dǎo)對患者的血糖和肝功能的影響,為制定病毒性肝炎合并糖尿病患者的防治策略提供依據(jù)。
1.1 對象
本研究入選對象均來源于2018年1-12月在上海金山區(qū)綜合醫(yī)療機(jī)構(gòu)門診治療的慢性乙型肝炎合并糖尿病患者,按隨機(jī)抽樣方法抽取其中62例,其中男39例,女23例,平均年齡(49.0±6.12)歲。
納入標(biāo)準(zhǔn):年齡>18歲、居住在上海金山區(qū)、經(jīng)臨床確診慢性乙型肝炎合并糖尿病的居家患者;病毒性肝炎病程≥1年,糖尿病病程≥1年;具備良好溝通能力;無意識障礙;無精神疾病史;自愿參與且簽署知情同意書。排除標(biāo)準(zhǔn):疑有肝細(xì)胞癌、肝硬化等嚴(yán)重肝病患者。剔除標(biāo)準(zhǔn):誤納或誤診者、依從性差或檢測和評價(jià)資料不全者;脫落標(biāo)準(zhǔn):失訪、自行退出或出現(xiàn)嚴(yán)重不良事件者。
1.2 方法
對患者采取個性化飲食指導(dǎo)干預(yù)。通過面訪和電話訪等方式,指導(dǎo)患者的飲食,干預(yù)12個月。具體內(nèi)容如下:
1.2.1 組建健康管理團(tuán)隊(duì)
由家庭醫(yī)生、鄉(xiāng)村醫(yī)生和營養(yǎng)師組成家庭醫(yī)生健康管理團(tuán)隊(duì)。
1.2.2 健康宣教
健康管理團(tuán)隊(duì)在飲食指導(dǎo)過程中,使患者正確認(rèn)識病毒性肝炎和糖尿病的病因,及兩者相互關(guān)聯(lián),了解病毒性合并糖尿病防治措施。
1.2.3 飲食指導(dǎo)
(1)在嚴(yán)格遵醫(yī)囑按時(shí)服藥,且指導(dǎo)家屬負(fù)責(zé)監(jiān)督的基礎(chǔ)上,由營養(yǎng)師根據(jù)患者體重指數(shù)(body mass index, BMI)、肝功能和血糖情況制定飲食計(jì)劃。其原則包括低脂、充足蛋白質(zhì)、適量碳水化合物、充足膳食纖維的糖尿病飲食,1日至少3餐,定時(shí)定量,勿進(jìn)食過量;指導(dǎo)患者進(jìn)行食物熱量換算,每日3餐熱量比以1/5、2/5、2/5最宜。①對BMI<18.5 kg/m2且肝功能正常者建議充足蛋白質(zhì)、適量脂肪、適量碳水化合物、充足膳食纖維的飲食,能量30~35 kcal·kg-1·d-2,其中糖占50%~60%,蛋白質(zhì)占10%~15%,脂肪占25%~30%。②對BMI<18.5 kg/m2且肝功能異常者建議高熱量、高蛋白、高膳食纖維、低脂肪、易消化的飲食,能量30~35 kcal·kg-1·d-2,其中糖占50%~60%,蛋白質(zhì)占15%~20%,脂肪少于25%;③對BMI和肝功能均正常者建議充足蛋白質(zhì)、適量脂肪、適量碳水化合物、充足膳食纖維的飲食;能量30 kcal·kg-1·d-2,其中糖占50%~60%,蛋白質(zhì)占10%~15%,脂肪25%~30%;④對IBM正常但肝功能異常者建議適宜熱量、高蛋白、高膳食纖維、低脂肪、易消化的飲食;能量30 kcal·kg-1·d-2,其中糖占50%~60%,蛋白質(zhì)占15%~20%,脂肪少于25%;⑤對BMI>24 kg/m2且肝功能正常者建議充足蛋白質(zhì)、適量脂肪、適量碳水化合物、充足膳食纖維的飲食;能量20~25 kcal·kg-1·d-2,其中糖占50%~60%,蛋白質(zhì)占10%~15%,脂肪占20%~25%;⑥對IBM>24 kg/m2且肝功能異常者建議適宜熱量、高蛋白、高膳食纖維、低脂肪、易消化的飲食;能量20~25 kcal·kg-1·d-2,其中糖占50%~60%,蛋白質(zhì)占10%~15%,脂肪占20%~25%。
(2)當(dāng)空腹血糖≤7.8 mmol/L、餐后2h血糖控制在≤10 mmol/L,糖化血紅蛋白≤7.5%時(shí),可以適量吃水果,血糖升高時(shí)少量水果。
1.2.4 評估和觀察指標(biāo)
觀察所有患者干預(yù)前后的BMI、血糖和肝功能情況[3-4]。
1.3 統(tǒng)計(jì)學(xué)處理

2.1 干預(yù)前后血糖水平比較
干預(yù)后病毒性肝炎合并糖尿病患者的空腹血糖和糖化血紅蛋白低于干預(yù)前,差異有統(tǒng)計(jì)學(xué)意義(P<0.05,表1)。
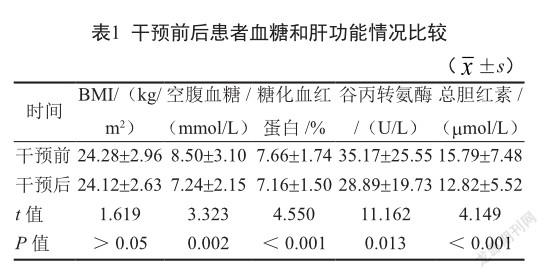
2.2 干預(yù)前后肝功能水平比較
干預(yù)后病毒性肝炎合并糖尿病患者的谷丙轉(zhuǎn)氨酶和總膽紅素水平均低于干預(yù)前,差異有統(tǒng)計(jì)學(xué)意義(P<0.05,表1)。
糖尿病和肝炎均屬于我國的常見病、多發(fā)病,且肝炎合并糖尿病患者發(fā)生肝硬化比例高于單純慢性肝炎患者[5]。目前肝炎合并糖尿病的具體發(fā)病機(jī)制尚未明確,但已有大量臨床研究證實(shí)糖尿病的發(fā)生與各型肝炎密切相關(guān)[6]。病毒性肝炎與糖尿病在飲食方面存在一定的矛盾性。糖尿病可加重肝臟的損害,而肝臟損害又可加速糖尿病的進(jìn)展,兩者互為因果,形成惡性循環(huán),加速了向肝硬化、肝癌的發(fā)展,嚴(yán)重威脅患者的生命。因此,在治療的同時(shí),合理的飲食,可以有效地促進(jìn)患者肝臟功能的修復(fù),改善血糖濃度,有助于病情的控制[7],所以個體化飲食指導(dǎo)的實(shí)施對肝炎合并糖尿病患者是十分必要的。
本次研究結(jié)果顯示,干預(yù)后肝炎合并糖尿病患者的空腹血糖、糖化血紅蛋白、谷丙轉(zhuǎn)氨酶及總膽紅素水平均明顯低于干預(yù)前,與文獻(xiàn)報(bào)道的結(jié)果基本一致[4-9],驗(yàn)證了給予個體化飲食指導(dǎo)可有效地改善肝炎合并糖尿病患者的血糖與肝功能。這一方面可能是營養(yǎng)師根據(jù)患者的評估結(jié)果來制定飲食指導(dǎo)方案,具有較強(qiáng)的針對性;另一方面可能是通過個性化飲食指導(dǎo),使患者了解了食物的熱量和成份,養(yǎng)成合理的飲食習(xí)慣。另外,健康管理團(tuán)隊(duì)的宣教使患者正確認(rèn)識疾病,樹立科學(xué)健康觀,養(yǎng)成健康的生活方式,從而提高了治療依從性和自我管理水平。遵醫(yī)行為和自我管理水平的提高可以有效改善患者的生活質(zhì)量[10]。
干預(yù)前后肝炎合并糖尿病患者的BMI的沒有明顯改變,這可能是由于新冠肺炎疫情期間的活動受限,患者活動時(shí)間和頻率顯著減少;且大多患者處于老年期,代謝慢;再加上本次干預(yù)時(shí)間較短等原因所致。
綜上所述,個性化飲食指導(dǎo)的應(yīng)用有助于提高慢性乙型肝炎合并糖尿病患者的自我管理能力,改善其血糖水平和肝功能,降低其發(fā)生并發(fā)癥的風(fēng)險(xiǎn)。
參考文獻(xiàn)
[1] Naghavi M, Abajobir AA, Abbafati C, et al. Global, regional, and national age-sex specific mortality for 264 causes of death, 1980-2016: asystematic analysis for the global burden of disease study 2016[J]. Lancet, 2017, 390(10100): 1151-1210.
[2] 曲晶. 病毒性肝炎合并糖尿病預(yù)后與病毒因素的研究[J].糖尿病新世界, 2015, 18(4): 77.
[3] 劉敏. 慢性乙型病毒性肝炎合并糖尿病患者的治療[J]. 中國衛(wèi)生管理標(biāo)準(zhǔn). 2019, (2): 164-166..
[4] 柴立雙. 探討病毒性肝炎合并糖尿病的流行病學(xué)特點(diǎn)[J].流行病學(xué)與預(yù)防. 2017, 8(4): 6-7.
[5] 劉大鳳, 冉興無, 王林, 等. 病毒性肝炎合并糖尿病的流行病學(xué)特征分析[J]. 中華實(shí)驗(yàn)和臨床感染病雜志(電子版). 2012, 6(2): 121-124.
[6] 病毒性肝炎相關(guān)性糖尿病治療專家委員會. 病毒性肝炎相關(guān)性糖尿病治療專家共識[J]. 中國肝臟病雜志(電子版), 2011, 3(2): 51-55.
[7] 鄭琍婷. 個體化飲食指導(dǎo)對慢性乙型肝炎合并2型糖尿病患者的影響[J]. 糖尿病新世界. 2019, (4): 94-95.
[8] 田曼曼, 杜進(jìn)軍. 連續(xù)護(hù)理在慢性乙型肝炎患者臨床護(hù)理中的應(yīng)用[J]. 中西醫(yī)結(jié)合心血管病電子雜志, 2018, 6(17): 128-129.
[9] 王志斌. 慢性乙型病毒性肝炎合并糖尿病患者的臨床治療效果觀察[J]. 臨床與實(shí)踐, 2019, 23(11): 1526-1527.
[10] 何暑. 家庭醫(yī)生團(tuán)隊(duì)“三師共管”社區(qū)老年慢性病健康管理模式的構(gòu)建與應(yīng)用[J]. 中國藥管理雜志, 2021, 29(9): 205-206.

