超聲檢測瘢痕子宮孕婦孕晚期子宮前壁下段厚度對術中破裂風險的評估價值
孫佩佩 羅迎娣 張貴祥
(西安長安醫院超聲科, 陜西 西安 710016)
瘢痕子宮是指子宮既往有手術史,由于各種原因造成損傷所形成的有瘢痕的子宮,常見于剖宮產、子宮肌瘤術后,其中剖宮產術后出現瘢痕子宮最為常見[1]。研究[2]顯示,瘢痕子宮孕婦孕晚期容易出現子宮破裂,對母嬰生命造成嚴重威脅,因此臨床多于孕晚期對孕婦進行一系列的檢查以預防術中子宮破裂的發生。由于瘢痕子宮破裂主要位于前次剖宮產切口處,因此檢測子宮前壁下段厚度具有重要意義[3]。本文主要探討超聲檢測瘢痕子宮孕婦孕晚期子宮前壁下段厚度對術中破裂風險的評估價值。
1 資料與方法
1.1一般資料 采用回顧性分析方法,收集2018年4月至2020年11月我院婦產科收治的200例瘢痕子宮孕婦的臨床資料,納入標準:(1)有剖宮產史,子宮切口為橫切口;(2)年齡28~35歲;(3)單胎、頭位,羊水量正常、無胎盤臍帶異常;(4)孕晚期接受超聲檢查者;(5)臨床資料完整者。排除標準:(1)羊水量過多或過少、臀位、多胎者;(2)合并子宮畸形、子宮前壁肌瘤等疾病者;(3)既往其他子宮手術史;(4)臨床資料不完整者。根據孕婦妊娠結局將其分為破裂組(n=52)和未破裂組(n=148),破裂組年齡(31.55±2.12)歲;產時孕周(37.15±0.88)周;剖宮產次數:1次31例,≥2次21例;距離上次剖宮產時間(4.11±0.83)年。未破裂組年齡(31.10±2.32)歲;產時孕周(37.89±0.70)周;剖宮產次數:1次95例,≥2次53例;距離上次剖宮產時間(4.03±0.71)年。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2方法 采用GE-LOGIQ7和邁瑞Resona7探頭頻率探頭頻率分別為3.5~5.0 MHz和5.0~14.0 MHz,囑被檢產婦適度充盈膀胱,指導其取仰臥位,小腹完全暴露,常規超聲檢查胎兒羊水指數、胎盤附著位置等腹部情況,于恥骨聯合處放置探頭,確保最先暴露部位為前方子宮肌層最薄處,觀察子宮下段結構回聲的連續性是否完好,觀察子宮漿膜層、肌層和蛻膜層情況,分析肌層連續性表現,縱切面測量范圍內肌層較薄處厚度,測量3次,取平均值,則為前壁下段肌層厚度。見圖1。
1.3子宮下段瘢痕分級標準 參照相關文獻[4],Ⅰ級:前壁下段厚度>2 mm,子宮下段瘢痕和子宮肌層一致,宮內回聲均勻;Ⅱ級:前壁下段厚度2 mm,子宮下段瘢痕和子宮肌層未見明顯缺損,宮內回聲未見連續性;Ⅲ級:羊膜囊局部向子宮下段前壁凸出,前壁下段厚度<2 mm;Ⅳ級:子宮下段瘢痕明顯缺損,瘢痕缺陷,將Ⅱ~Ⅳ級診斷為子宮瘢痕缺陷。
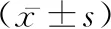
2 結 果
2.1子宮前壁下段厚度 破裂組患者超聲表現為子宮前壁下段較薄,多呈現細絲狀低回聲,肌層分辨率低,見圖2A,子宮前壁下段厚度為(1.39±0.58)mm。未破裂組患者超聲表現為子宮前壁下段肌層多呈現連續性的帶狀低回聲,肌層分辨率清晰,見圖2B,子宮前壁下段厚度為(2.19±0.62)mm。兩組子宮前壁下段厚度比較,差異有顯著性(t=8.136,P<0.05)。
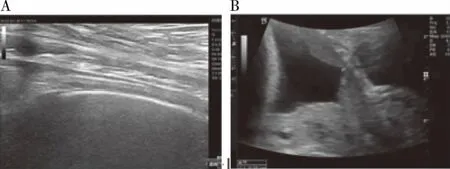
注:A.破裂組患者超聲表現;B.未破裂組患者超聲表現。圖2 兩組患者超聲表現
2.2ROC曲線分析 結果顯示,子宮前壁下段厚度預測瘢痕子宮術中破裂風險的曲線下面積(AUC)為0.807(95%CI:0.707~0.907),敏感度為82.86%,特異度為60.00%,差異具有顯著性(P<0.05)。見圖3。
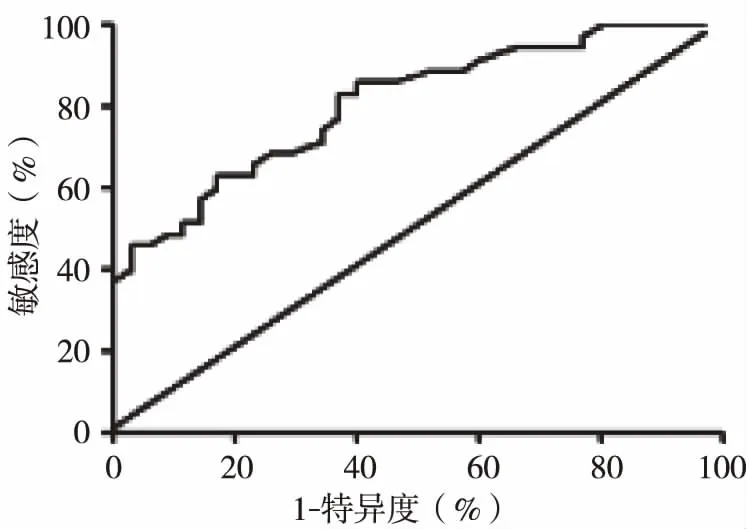
圖3 ROC曲線分析
2.3Logistic多因素回歸分析 結果顯示,子宮前壁下段厚度、產次、前次縫合方式、此次新生兒體重、妊娠間隔時間是瘢痕子宮發生術中破裂的獨立危險因素(P<0.05)。見表1。
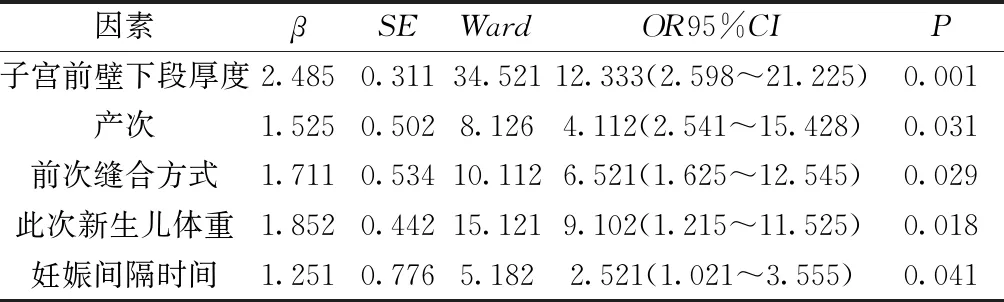
表1 影響瘢痕子宮發生術中破裂的Logistic回歸分析
3 討 論
超聲作為目前婦產科常用的檢查方式之一,能夠根據不同組織產生的回聲特點,對子宮肌層變化情況進行相應地評估,具有圖像清晰、重復性良好、操作安全等優勢,可清晰地顯示妊娠晚期子宮前壁下段的子宮肌層的變化情況,且不受到胎兒位置、脂肪厚度等因素的影響[5]。N.KOK等[6]研究發現,子宮下段肌層厚度小于0.6~2.0 mm對預測子宮瘢痕愈合不良具有較高的價值。黃榮等[7]研究指出,瘢痕子宮再次妊娠孕婦孕晚期子宮下段瘢痕處肌層厚度為0.7~2.1 mm時,對子宮瘢痕愈合不良具有較強的陽性預測價值。考慮到超聲測量人群、技術、缺乏統一標準等因素,可能是造成研究結果不一致的重要原因。本文結果顯示,子宮前壁下段厚度預測瘢痕子宮術中破裂風險的AUC為0.807(95%CI:0.707~0.907),敏感度為82.86%,特異度為60.00%,與既往文獻報道[8]相近,提示采用超聲檢查瘢痕子宮再次妊娠孕婦孕晚期的子宮前壁下段厚度對預測術中子宮破裂風險具有較高的應用價值。
本文Logistic回歸分析結果顯示,子宮前壁下段厚度、產次、前次縫合方式、此次新生兒體重、妊娠間隔時間是瘢痕子宮發生術中破裂的獨立危險因素,分析原因可能是子宮肌層局部連續性中斷或凹陷時提示肌層薄弱,提示抗壓能力較弱,應予以密切監測。剖宮產子宮切口常選擇子宮體部,由于子宮損傷肌纖維多,容易出現縫合不齊或錯位,影響子宮瘢痕愈合速度[9]。有研究[10]發現,此次妊娠新生兒體重每增加1 kg,發生子宮瘢痕愈合不良的概率則增加6倍,主要與胎兒體重增加影響宮腔壓力、肌纖維等有關。妊娠間隔時間較短者,產婦容易出現焦慮、抑郁等不良情緒,影響產程進而增加子宮破裂的風險,因此臨床應根據瘢痕子宮再次妊娠產婦發生子宮破裂的高危因素予以相應的預防措施,保障母嬰安全。

