腸內營養治療對食管癌根治術后患者快速康復的效果
谷金玲,龔太乾,狄守印,金慧玉,范博士,王 倩,王麗嬌
我國食管癌發病率僅次于肺癌、胃癌、肝癌和結腸癌,死亡率居惡性腫瘤第四位,僅次于肺癌、肝癌和胃癌。食管癌的臨床治療手段以手術結合放化療為主,規范的抗腫瘤治療可顯著改善食管癌患者預后。食管癌患者往往有進行性吞咽困難,營養攝入不足,術后因手術創傷、生理應激及禁食等原因,術后也常處于負氮平衡。既往研究顯示,通過腸內、腸外營養治療的有效結合,加強食管癌術前、術后營養支持,可改善患者營養狀況,加速患者康復。此外,相比腸外營養,術后早期腸內營養支持對患者胃腸功能恢復也至關重要。本研究以接受食管癌根治術的患者為觀察對象,總結術前、術后應用腸內營養對其營養水平、手術相關并發癥及術后恢復的影響。
1 對象與方法
1.1 對象 選取2019-01至 2020-06在我院接受食管癌根治術的患者60 例,其中男42例(70%),女18例(30%),平均年齡(61.2±7.8)歲,病變部位上、中、下段者分別為8、45、7例。所有患者均進行術前營養風險篩查( NRS 2002營養風險篩查量表),如患者NRS 2002評分≥3分則進行術前營養干預,NRS 2002評分≤2分則不進行術前營養干預。納入患者中,NRS 2002評分≥3分患者29例,NRS 2002評分≤2分患者31例。本研究經醫院倫理委員會審查通過。
1.2 腸內營養干預方法 所有患者均接受胸腹腔鏡下聯合微創食管癌根治術。根據患者的實際情況選擇口服或者腸外的營養干預方式,對難以經口進食的患者需行空腸營養管留置或行腸外營養支持。所有患者均放置空腸營養管,術后第1天經營養管泵入葡萄糖氯化鈉注射液500 ml,從術后第2天開始經營養管泵入腸內營養乳劑,泵入速度及泵入量逐日遞增。每日腸內營養乳劑量由術后第2天的500 ml增加至術后第7天的1000 ml。
早期腸內營養液選用TP,屬于整蛋白型腸內營養乳液,根據患者情況和營養需要逐漸加溫滴注腸內營養混懸液TPF-T(商品名:瑞能,華瑞制藥有限公司),起始輸注速度 20 ml/h,術后7 d之內逐步增加至100 ml/h,每100 mlTPF-T能夠提供130 kcal的能量和5.8 g蛋白質。使用腸內營養液期間關注患者不良反應、生化指標、營養指標的變化,根據患者的個體差異調整輸注速度和每日腸內營養總量。
1.3 觀察指標 所有患者術前采集靜脈血行血常規及生化檢測,明確營養狀況。術后第1、3、7天采集靜脈血行血常規及生化檢測,記錄白蛋白(albumin,ALB)、總蛋白(total protein,TP)、血紅蛋白(hemoglobin,HB)、尿素氮(blood urea nitrogen,BUN)、前白蛋白(prealbumin,PAB)及淋巴細胞計數(lymphocyte,LY)水平。記錄患者短期并發癥發生情況,如吻合口漏、造口管滲液、腹瀉、腹脹等。術后第3~5天經消化道造影檢查證實患者無吻合口瘺及吻合口狹窄時,即可拔除空腸造瘺管,記錄患者術后禁食時間及造瘺管留置時間。此外,記錄患者下床活動時間(即臥床時間)以及住院時間,評估患者術后恢復情況。
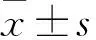
2 結 果
2.1 患者營養狀況變化 術前及術后ALB水平均無統計學差異;PAB水平術后第1天較術前顯著下降(<0.05),術后第3天較術后第1天升高(<0.05),術后第7天較術前無統計學差異。TP變化趨勢與PAB類似(表1)。

表1 食管癌根治術后患者營養指標變化
2.2 術后并發癥 發生吻合口漏1例(1.60),造口管滲液2例(3.30%),腹瀉9例(15.00%),腹脹3例(5.00%),其他2例(3.3%),與營養相關并發癥發生率為23.30%。
2.3 術后恢復情況 造口管留置時間為15~80 d,平均(47.70±15.52)d;術后平均禁食天數為(5.52±0.50)d;平均下床活動時間為(35.78±7.33)h,留置空腸造瘺管對下床活動無明顯影響。患者術后住院7~16 d,平均(9.60±2.20)d。
3 討 論
我國食管癌的發病和死亡人數占世界總發病和死亡人數的50%以上。食管癌發病具有顯著的地域性,我國食管癌高發區主要是衛生資源欠缺的農村地區。有研究顯示,食管癌的發病與不良飲食習慣密切相關,包括不良進食習慣(速度、方式等)、高溫高鹽高脂低纖維膳食、吸煙、飲酒等。目前食管癌的治療以手術切除為主,放、化療為輔。研究顯示,近年來食管癌術后1、3、5年總生存率分別為82.6%、61.6%和52.9%,術后Ⅱ級以上并發癥的發生率為11.6%。食管癌的營養治療越來越受重視,通過改善營養狀況促進食管癌術后康復成為食管外科研究的熱點之一。
腸外營養并發癥多,難以為患者提供長時間的營養支持。良好的腸內營養支持可顯著改善患者營養狀況,促進術后恢復。與腸外營養比較,腸內營養具有以下幾點優勢:(1)能夠保證和維持胃腸的正常功能,改善患者營養狀況,提升血總蛋白及血前白蛋白水平,促進傷口愈合;(2)對本身有循環系統疾病及高齡患者來說,腸內營養無需過多輸注靜脈液體,減輕了心肺負擔,降低了循環超負荷風險;(3)腸內營養可提供長期穩定的營養供給,成本低廉,能降低患者的經濟壓力,減少醫療設施的損耗。對食管癌根治術的患者,腸內營養途徑有鼻十二指腸管及空腸造口管,兩種方式優劣性仍有爭議,但對于糾正患者營養不良均有較好效果。本研究納入的患者均在食管癌手術中放置空腸造瘺管,術后早期經空腸營養管行腸內營養支持,取得了良好效果。盡管有吻合口漏、造口管滲液、腹瀉、腹脹等并發癥的發生,但患者血總蛋白及血前白蛋白水平在術后第3天即開始呈現上升趨勢,且術后第7天即基本恢復至術前水平,營養狀況得到有效改善。血清白蛋白由于半衰期長,在術后短時間變化趨勢不明顯。在本研究中,術后腸內營養泵入速度及總量在逐日遞增,對于一般患者而言,術后第4天腸內營養支持即可滿足機體基本生理需要。腸內營養對于患者胃腸功能恢復具有很好的促進作用,患者平均禁食時間為(5.52±0.50)d,且臥床時間為(35.78±7.33)h,降低了因長期臥床導致的靜脈血栓風險。
綜上所述,術前營養干預及術后早期腸內營養支持可改善患者術后營養狀況,促進患者術后康復。而空腸造漏管相關并發癥發生率低,且無嚴重并發癥出現。因此,對行食管癌根治術的患者進行腸內營養支持是安全、有效的。

